Вот и свершилось событие, которого женщина так долго ждала – она скоро станет мамой. Какова бы причина ни была для решения пойти на искусственное оплодотворение, беременная женщина будет находиться под пристальным вниманием врачей. Осуществляется ведение беременности после эко до самых родов, и такой мониторинг имеет свою специфическую особенность.
Особенности
Беременность после искусственного оплодотворения в некоторой степени отличается от естественной большими рисками не вынашиваемости плода. Особенности беременности после эко включают в себя такие моменты, как прерывания беременности на любом сроке, многоплодие, вероятность врожденных пороков.
Риск прерывания беременности. Не все женщины, прошедшие экстракорпоральное оплодотворение, доходят до финиша. Около трети из них уже к концу 1 триместра теряют малыша. Причиной тому могут быть эндокринные и инфекционные заболевания, но чаще всего – иммуногенетические патологии. К ним относятся различные хромосомные изменения у обоих партнеров, несовместимость матери и будущего малыша, а также других факторов.
Многоплодие. Процедура ЭКО часто заканчивается эффективной имплантацией сразу нескольких эмбрионов, приводя к многоплодной беременности. Она значительность усложняет состояние женщины и может стать угрозой выкидыша. Во время выявив многоплодие, врач проводит на 10-й неделе редукцию лишних эмбрионов. Но это дает повышенный риск развития инфекционных заболеваний.
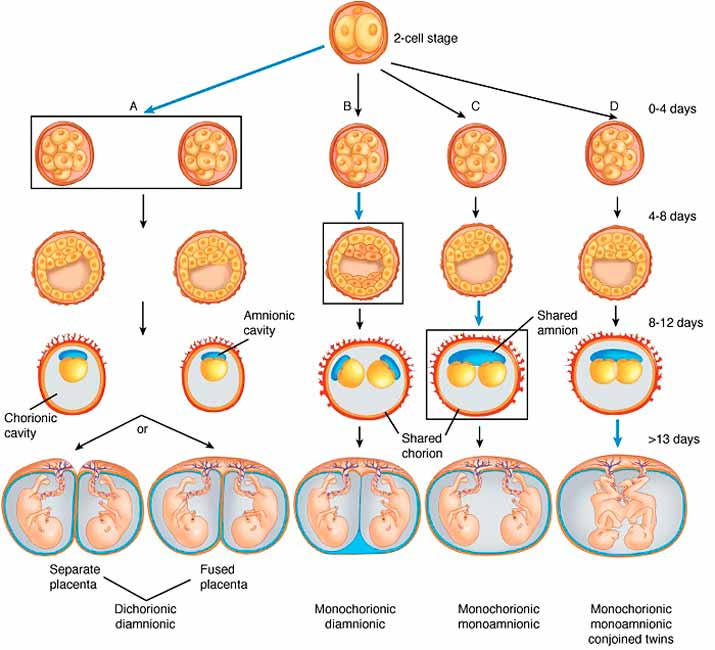
Врожденные пороки. Гормональные нагрузки, которым подвергался организм женщины перед ЭКО, могут стать причиной развития врожденных пороков у младенца. Для того чтобы их выявить, женщине назначают УЗИ на 10-11 неделе и берут анализы на гормональный фон на 18-19 неделе. Это позволит вовремя прервать беременность, если у плода обнаружатся патологии.
Течение беременности
Течение беременности после эко такое же, как если бы женщина зачала ребенка самостоятельно. Природный процесс развития плода проходит по стандартной схеме и разбит на несколько этапов – триместров, которые заканчиваются родоразрешением. Этапы беременности состоят из 3 триместров.
В 1 триместре женщина особенно чутко прислушивается к своему организму, еще не веря в произошедшее чудо. Но этот период и самый опасный, так как сопряжен с различными рисками. Для начала беременности характеры кровянистые выделения, которые некоторые пациентки воспринимают, как угрозу выкидыша. Чтобы поддержать беременность, женщине назначают гормональные медикаменты.
Во 2 триместре появляются иные сложности. Эмбрион уже можно смело назвать плодом, который принял очертания маленького человечка и у него появились внутренние органы. На этом этапе уже можно обнаружить патологии в развитии, если таковые имеются. Взяв во внимание результаты анализов, ультразвукового исследования, врач решает, продолжать беременность или прервать ее.
3 триместр сопряжен с риском преждевременной отслойки плаценты, которая приведет к кислородному голоданию плода, замедлив его развитие. Эта ситуация может также спровоцировать и роды раньше срока. Поэтому женщине, прошедшей через ЭКО, лучше находиться под круглосуточным наблюдением врачей.
Тем пациенткам, которые с трудом вынашивают ребенка, рекомендуется всю беременность (вплоть до родов) находиться в стационаре, чтобы медики вовремя могли заметить отклонения в течение беременности и принять все меры для ее сохранения.
Мониторинг
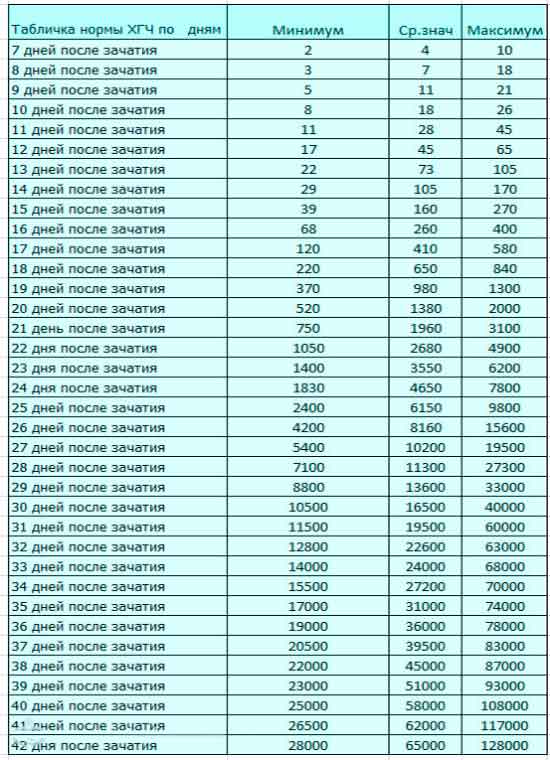
Беременность, наступившая вследствие искусственного оплодотворения, всегда требует пристального внимания со стороны специалистов, проводивших протоколы ЭКО. Для этого существуют стандартные этапы мониторингового ведения беременности, включающие в себя анализы крови на ХГЧ (через 14 дней после переноса эмбрионов) и АПФ (на 10-14 неделе), на уровень мужских гормонов (на 16-21 неделе) и на уровень эстриола (20-24 недели).
Периодически проводятся ультразвуковые исследования – на 3, 13,20,32 неделях. На последних сроках назначают допплерометрию плода, чтобы определить соответствие его параметров срокам беременности. Если до 37 недели беременная находилась на дому, то теперь ее переводят в роддом и продолжают наблюдение беременности после эко с целью подготовить к появлению на свет малыша.
Тщательный мониторинг за беременностью после экстракорпорального оплодотворения имеет свои цели и служит для обеспечения ее сохранения.
Цели мониторинга:
- помочь преодолеть женщине ранние сроки беременности, когда имеется большой риск не вынашиваемости;
- успеть вовремя распознать предполагаемые пороки и аномалии плода;
- обеспечить пациентке необходимую гормональную поддержку для нормального течения беременности;
- при обнаружении многоплодия разработать тактику прохождения такой беременности и удачных родов.
Ведение беременности не сводится только к наблюдению со стороны гинекологов. Иногда женщине назначают консультации других узких специалистов, если вдруг возникли заболевания различного характера. Помимо этого любая беременная должна пройти терапевта, окулиста, кардиолога, отоларинголога и стоматолога, которых ей придется посещать 2-3 раза за весь срок. При индивидуальных показаниях возможны и посещения других врачей.
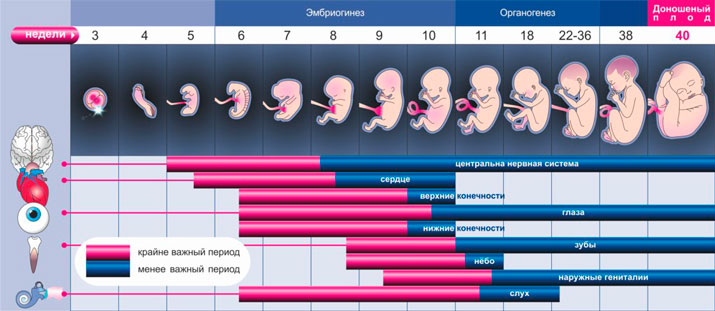
Зарождение новой жизни требует определенной перестройки организма будущей мамы. Внешние изменения, новые и незнакомые ощущения часто беспокоят женщину в положении и могут вызвать лишние переживания. Поэтому знать, как развивается беременность по неделям, очень важно.
Акушерский срок беременности считают от первого дня последней менструации, но по идее она наступает в момент зачатия, поэтому истинный срок беременности считают от дня овуляции. Разница между акушерским и истинным сроком составляет примерно 2 недели, на протяжении беременности срок также определяют вовремя гинекологического осмотра и на УЗИ, определяя основные размеры плода и матки.
Зачем нужно знать срок беременности?
Развитие плода происходит постепенно и врачи, основываясь на данных, полученных при исследованиях, могут сравнить эмбриогенез плода с нормой. Это помогает своевременно распознать патологии развития и предотвратить невынашивание ребенка. Срок беременности поможет выяснить примерную дату родов и проследить за последовательным развитием плода.
Для женщины знание срока беременности означает возможность получить информацию о том, что с нею происходит, как развивается малыш, какие изменения и ощущения должны быть на этом сроке и о чем это говорит. Нередко женщины, которые рассчитывают беременность по неделям и пользуются календарем, меньше беспокоятся, спокойно воспринимают изменения и ощущения в своем организме, понимая, что это нормальное развитие. Кроме того, они вовремя обращаются к акушеру-гинекологу при нарушениях.
Как рассчитать срок беременности?
Настоящий срок беременности соответствует дню овуляции. При стабильном цикле месячных овуляция бывает где-то в середине цикла, то есть через 14 дней после начала менструации при 28-дневном, или через 17 дней, в случае если менструальный цикл составляет 34–35 дней. Определить овуляцию помогут специальные тесты и измерение базальной температуры. Иногда женщины с повышенной чувствительностью и эмоциональностью ощущают овуляцию по различным признакам: боли в животе и молочных железах, увеличению выделений.
Беременность после ЭКО по неделям почти не отличается от нормальной, но ее началом считают день подсадки эмбриона.
Следовательно, рассчитывая беременность после ЭКО по дням, надо учитывать, что начинается она не с первой, а с третьей акушерской недели.
В случае естественной беременности срок родов вычисляют и по формуле Негле. Нужно от дня последних месячных отнять 3 месяца и прибавить 7 дней. Применять формулу Негле нельзя у женщин с нерегулярным циклом. Срок можно определить и при осмотре у гинеколога. Матка увеличивается с развитием эмбриона и по ее размеру опытный гинеколог может определить срок беременности. Уже на первом месяце она достигает размеров куриного яйца, а к концу второго, началу третьего - гусиного.
Развитие беременности по неделям
Обычно первые признаки беременности появляются на 2-3 неделе. Это могут быть изменения вкуса, повышенная чувствительность к запахам, набухание и болезненность молочных желез, тошнота по утрам. Затем появляется учащение мочеиспускания, что вызвано увеличением матки и ее давлением на мочевой пузырь.
Если женщина знакома с календарем беременность по неделям, то она будет знать, что в конце первого триместра формируется плацента, за счет чего снижается общий кровоток и возможно понижение общего артериального давления крови.
К концу третьего месяца становится заметным увеличение живота, а на 18–21 неделе можно ощутить первые движения. Еще многие, незаметные симптомы, указывающие, что малыш развивается нормально, можно заметить, если быть внимательной к себе. Намного проще их увидеть, если знать, о том, как развивается малыш. Такое единение матери и ребенка позволяет ощутить свою ответственность за малыша, научиться любить, понимать и почувствовать его.
К тому времени, как наступит срок родов, живот начинает опускаться, появляются тянущие боли, и в это время будущей маме нужно быть наиболее осторожной и внимательной к своим ощущениям, чтобы своевременно обратиться к врачу при первых признаках сваток.
Заветная мечта о ребенке для многих бесплодных пар уже стала реальностью благодаря развитию современных репродуктивных технологий. Однако далеко не всем известно о том, что не так просто выносить и сохранить. В большинстве случаев причиной этого является достаточно зрелый возраст будущих ЭКО-мам, а также выраженные нарушения репродуктивной сферы мужчин и женщин, которые и явились причиной длительного бесплодия пары.
Течение беременностей, наступивших в результате оплодотворения «в пробирке», сопровождается повышенным риском невынашивания, возникновения врожденных пороков развития у плода, а также развитием внутриутробных инфекций. В первую очередь, связано это с тем, что особенности проводимых процедур нередко вызывают в организме матери определенные сдвиги, которые требуют дальнейшей медикаментозной поддержки и своевременной медицинской помощи.
Невынашивание беременности
Примерно в 25-30% беременность ранних сроков после ЭКО заканчиваются самопроизвольным прерыванием в первом триместре. Причиной этого чаще всего становятся следующие факторы:
- Иммуногенетические
Сюда относятся хромосомные изменения в половых клетках супругов, антифосфолипидный синдром, наличие антител к хорионическому гонадотропину человека, эстрадиолу и прогестерону, связанные с хроническими заболеваниями или введением больших доз гормонов при стимуляции суперовуляции, а также тканевая несовместимость супругов по системе HLA.
Повышенный уровень самых разных антител в организме вызывает медленный рост ХГЧ, повреждение желточного мешка, образование гематом, нарушение процесса формирования плаценты и в результате приводит к выкидышу или замиранию беременности.
- Инфекционно-воспалительные
Многие женщины, готовящиеся к зачатию с помощью ЭКО, имеют персистирующую в организме смешанную вирусную или бактериальную инфекцию (цитомегаловирус, вирус простого герпеса, энтеровирус, микоплазмоз, уреаплазмоз и т.п.). На этом фоне в их репродуктивной системе происходят серьезные изменения — снижение функций эндокринных желез, воспалительные заболевания гениталий, анатомические изменения матки, аутоиммунные изменения тканей.
- Эндокринные
Гормональные нарушения (недостаточная функция желтого тела, сниженный уровень эстрогенов, гиперандрогения), связанные с последствиями индукции овуляции или исходными эндокринными расстройствами, являются одним из основных факторов потери беременности после ЭКО. И во многом преодоление их негативного воздействия зависит от квалификации и тактики ведущего беременность врача. Как ни печально, но практический опыт показывает, что женщины, наблюдающиеся в женских консультациях по месту жительства, в три раза чаще преждевременно теряют ребенка по сравнению с теми, кто проводит первые недели беременности под наблюдением репродуктологов.
Беременность после ЭКО также может прерваться во втором и третьем триместре по следующим основным причинам:
- Внутриутробные инфекции
Хронические инфекции, имеющиеся в организме беременной женщины, могут привести к антенатальной гибели плода, его внутриутробному инфицированию, преждевременному рождению и недоношенности.
- Многоплодие
Многоплодные беременности после ЭКО встречаются у 25% женщин. Вынашивание двух и более плодов часто серьезно осложняет течение беременности и приводит к возникновению истмико-цервикальной недостаточности. В большинстве случаев она становится причиной самопроизвольных поздних выкидышей и преждевременных родов.
- Плацентарная недостаточность
Нарушения обменных процессов в организме матери, а также между матерью и плодом могут стать причиной задержки его развития и даже внутриутробной гибели. Поэтому у женщин, беременность которых наступила после ЭКО, с первого триместра беременности должен проводиться комплекс мер, направленных на профилактику и лечение недостаточной функции плаценты.
Для того, чтобы свести к минимуму все риски невынашивания, врачи внимательно следят за состоянием женщины с самых ранних сроков беременности и при наличии показаний корректируют ее состояние. Так, для устранения гормональных сбоев в первом триместре назначается гормональная поддержка препаратами, снижающими уровень мужских гормонов, а также содержащими эстрадиол (прогинова, дивигель) и прогестерон (дюфастон, утрожестан). При многоплодии с целью успешного завершения беременности в первом триместре врачи нередко рекомендуют провести редукцию эмбрионов (при тройнях и четвернях).
При выявлении большого количества аутоиммунных антител перед протоколом проводится лечение кортикостероидами (преднизолон, метипред, медрол), а после наступления беременности — иммунотерапия лимфоцитами, применяется иммуноглобулин человека, осуществляется исследование и устранение проблем гемостаза (дипиридамол, ацетилсалициловая кислота и др.). В комплекс мер по профилактике и лечению плацентарной недостаточности входят регулярно проводимые курсы метаболической терапии с использованием специальных препаратов (актовегин), прием витаминов и препаратов железа (по показаниям), а также доплерометрия, оценивающая плодово-плацентарный кровоток.
Выявление врожденных пороков развития плода
 Риск врожденных пороков развития плода после ЭКО и ИКСИ несколько выше, чем при беременности, наступившей естественным путем. Прежде всего, это может быть связано со зрелым возрастом большинства будущих мам, а также дефектами, вызвавшими мужское бесплодие.
Риск врожденных пороков развития плода после ЭКО и ИКСИ несколько выше, чем при беременности, наступившей естественным путем. Прежде всего, это может быть связано со зрелым возрастом большинства будущих мам, а также дефектами, вызвавшими мужское бесплодие.
Поэтому во многих случаях при проведении процедуры ЭКО требуется предимплантационная диагностика для выявления хромосомных патологий и некоторых генетических заболеваний. Кроме того, в установленные сроки беременности требуется обязательное прохождение беременной женщиной биохимических и ультразвуковых скринингов, направленных на ранее выявление пороков развития органов и систем плода.
Коррекция внутриутробной инфекции
Острые и хронические инфекции, имеющиеся в организме женщины, забеременевшей в результате ЭКО, могут привести к антенатальной гибели плода и его внутриутробному инфицированию. Поэтому заблаговременное лечение антибактериальными и противовирусными препаратами с целью подавления активации хронической инфекции не только способствует повышению шансов на наступление беременности после ЭКО, но и позволяет сделать ее исход благоприятным.
В целом же, при индивидуальном адекватном подходе к ведению беременности пациенток после ЭКО вероятность рождения здорового ребенка, по данным статистики, составляет около 93%.
Огромного труда и усилий требует ведение беременности после ЭКО. Дело в том, что данный процесс несколько отличается от обычного зачатия малыша. Он сопровождается дополнительной подготовкой, исследованиями и анализами. - это то, что потребует от будущих родителей большего внимания, чем обычная беременность, наступившая естественным путем. Так на что обратить внимание? Какие советы и рекомендации дают врачи по ведению беременности после ЭКО?
Возможные осложнения
В первую очередь придется учесть, что искусственное оплодотворение - это не естественный процесс. Он имеет вероятность не только неудачи, но и определенных осложнений. Поэтому правильное ведение беременности после ЭКО является залогом успеха вынашивания здорового ребенка без риска жизни и здоровью новоиспеченной матери.
Осложнения могут возникать по следующим причинам:
- Возраст будущей мамы. Обычно ЭКО проводится после 30 лет, так как до этого возраста пары стараются зачать ребенка самостоятельно. Даже при обычной беременности поздние роды могут привести к порокам развития плода.
- Анамнез с осложнениями. Например, хронические или гинекологические заболевания, которые привели к бесплодию или проблемам с зачатием.
- При ЭКО высока вероятность появления многоплодной беременности.
- Изменение гормонального фона. Применение медикаментов при протоколе ЭКО повышает содержание ФГ и эстрогена, при этом снижая уровень прогестерона. Поэтому придется следить за нормальным уровнем данных составляющих женского организма.
- Изменение гемостаза. Связано это с применением гормональной терапии при ЭКО. Чаще всего приводит к нарушению кровообращения.
- Ослабление организма в целом. Происходит это из-за физического напряжения и стресса при проведении ЭКО. При сниженном иммунитете в организм могут попадать разнообразные бактерии, сказывающие негативное влияние не только на мать, но и на будущего малыша.
Именно поэтому беременность после ЭКО особенности ведения имеет. На что следует обратить внимание будущим родителям? Как правильно себя вести в период вынашивания ребенка, который был зачат путем искусственного оплодотворения?
Цели мониторинга
Для начала придется усвоить, что мониторинг ЭКО должен выполнять определенные функции. Какие именно? На что обратить внимание пациентам?
Любое исследование должно быть информативным. Среди целей мониторинга ЭКО выделяют:
- преодоление вероятности невынашивания на ранних сроках беременности;
- выявление возможных пороков развития и аномалий плода на начальных стадиях развития;
- гормональную поддержку организма женщины для успешного течения беременности;
- разработку тактики вынашивания нескольких плодов, узнать о которых можно примерно на 9-10 неделе интересного положения.
На самом деле риск выкидыша на ранних сроках при ЭКО (в первом триместре) крайне мал. Он составляет всего около 6%. Но даже этот показатель для некоторых велик. Мониторинг и самостоятельное наблюдение за беременностью поможет свести риск прерывания беременности к минимуму. Достаточно знать о некоторых особенностях. после ЭКО в Москве и других городах проводится по аналогичным принципам.
Стандарты мониторинга
Искусственное оплодотворение - это крайне трудный процесс. Он, как уже было сказано, требует больше внимания, чем обычная беременность. В России существуют специальные стандарты Министерства здравоохранения, которые указывают на то, как должно протекать ведение беременности после ЭКО. Оно несколько отличается от аналогичного мониторинга, но при зачатии ребенка естественным путем.
На сегодняшний день стоит обратить внимание на следующие стандарты:
Соответственно, именно такие рекомендации даются женщинам для того, чтобы наблюдать за беременностью после ЭКО. К ним, как нетрудно догадаться, стоит добавить еще и все стандартные исследования и процедуры, с которыми сталкиваются все беременные.
Где наблюдать
Гинекологи по ведению беременности после ЭКО работают в разных медицинских учреждениях. На сегодняшний день женщина может самостоятельно выбрать, куда именно ей обратиться за помощью. Чаще всего ведение беременности после искусственного оплодотворения проводится в том же медицинском учреждении, где подсаживали эмбрион. Это наиболее верное и правильное решение.
Вообще вести беременность можно:
- в бесплатных женских консультациях;
- в платных медицинских центрах.
Вставать на учет придется именно в ранние сроки, в то время как при обычном зачатии можно отложить данный момент на более поздний период. Лучше, чтобы врач, который следил за здоровьем женщины до оплодотворения, вел беременность до самого конца.
Говорить или нет
Но и это еще не все. Какие еще особенности имеет ведение беременности после ЭКО? Отзывы женщин часто отражают всего один вопрос - нужно ли говорить врачу в женской консультации о том, что зачатие произошло не естественным путем?
Ответ на этот вопрос прост - да. Девушка должна в обязательном порядке сообщить о том, что беременность наступила вследствие ЭКО. Иначе весь процесс наблюдения за здоровьем будущей матери и малыша будет нарушен. Это приводит к повышенным рискам прерывания или неблагоприятного течения.
Анализы и исследования
Теперь немного о том, какие еще исследования и анализы должна будет пройти девушка после того, как произойдет зачатие. Ведение беременности после ЭКО в СПБ и других городах проводится с учетом уже упомянутых процедур. В остальном, как было сказано, нужно будет пройти через стандартные исследования для беременных.
Среди них выделяют:
- общий анализ мочи;
- определение группы крови и резус-фактора (для женщины и мужчины);
- общий анализ крови;
- исследование на ВИЧ, гепатит, сифилис;
- мазок на инфекции, передающиеся половым путем;
- исследование крови на свертываемость;
- мазок на флору влагалища;
- осмотр на гинекологическом кресле;
- исследование на скрытые инфекции.
Гинеколог может назначить дополнительные анализы. Исследование мочи придется проводить перед каждым визитом к врачу. Обычно он требуется раз в 2 недели. Но все это только начало. Ведение беременности после ЭКО, как и после обычного оплодотворения, требует визита к некоторым узким специалистам.
Об узких специалистах
К каким врачам обязательно направят любую беременную? Неважно, как именно произошло зачатие - искусственным оплодотворением или естественным путем. Как уже было сказано, в целом процедура наблюдения за интересным положением мало чем отличается.
Среди узких специалистов, в которым направляют всех будущих матерей, выделяют:
- стоматолога;
- отоларинголога;
- терапевта;
- кардиолога;
- окулиста.
Отмечается, что посещать данный специалистов требуется минимум 3 раза за всю беременность. Исключение составляет стоматолог. К нему приглашают в 1 и 3 триместрах. В зависимости от результатов обследований девушку могут направить к иным специалистам.
Родоразрешение
Теперь понятно, какие особенности имеет ведение беременности после ЭКО в Москве. Отзывы указывают на то, что завершающим этапом процесса будет считаться выбор родоразрешения. Это немаловажный момент, на который будущая мама должна обратить внимание.
Дело все в том, что при ЭКО чаще всего применяется техника кесарева сечения. Все это из-за того, что пациентки относятся к той или иной группе риска осложнений при родоразрешении. Но и естественные роды тоже не исключаются. Рекомендации относительно данного вопроса даст гинеколог, который будет вести беременность.
Куда обратиться в Питере и Москве
Весьма часто женщины ищут заведения в крупных городах, где можно было бы наблюдать за развитием плода при искусственном оплодотворении. На самом деле выбор велик. Но куда податься в Москве или Питере, например?
В столице России можно обратиться практически в любую частную гинекологическую клинику. Например:
- "Мама";
- "Мать и дитя";
- "Экспертная клиника".

- "АВА-ПЕТЕР";
- медицинская клиника "Центр ЭКО";
- "Энерго".
Отныне понятно, что включает в себя ведение беременности после ЭКО. В данный период необходимо соблюдать все рекомендации и советы для обычных беременных. А именно:
- воздерживаться от стрессов;
- наладить питание;
- регулярно посещать врача и соблюдать его рекомендации;
- отказаться от вредных привычек.




