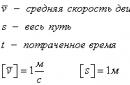До начала работы медицинская сестра ведет подготовку своего кабинета к приему больных, проверяет исправность аппаратов и принадлежностей к ним, следит за нагревом , и лечебной грязи.
Медицинская сестра принимает больного на лечение после осмотра его врачом при наличии у него лечебно-процедурной карты, в которой указаны процедура и методика лечения.
Подробно ознакомившись с содержанием последней, медицинская сестра выясняет детали выполнения процедуры (локализацию, дозировку и др.), после чего приступает к точному выполнению указанных в лечебно-процедурной карте назначений врача. При неясности в назначении медицинская сестра должна обратиться к врачу.
В лечебно-процедурной карте медицинская сестра делает отметки о проведенном лечении, расписываясь по окончании процедуры.
Следует помнить, что больному процедуры должна делать одна и та же медицинская сестра и на одном и том же аппарате. Больного следует уложить или посадить в удобном для него положении.
Для закрепления электродов на лице и шее следует иметь индивидуальные бинты, причем нельзя пользоваться тем же бинтом на различные части тела. Целесообразно иметь индивидуальные мешочки, в которых хранят простыню (пеленку) и прокладки.
Прежде чем включить аппарат, медицинская сестра должна тщательно проверить его и убедиться, что подготовка к проведению процедуры выполнена правильно.
Медицинская сестра не должна превышать дозу, указанную врачом. Если же обозначенную в лечебно-процедурной карте дозу больной плохо переносит, следует применять меньшие дозы.
Во время процедуры медицинская сестра следит за состоянием больного, осведомляется о его самочувствии, следит за работой аппарата, показаниями измерительных приборов, песочных или сигнальных часов.
При плохом самочувствии больного, появлении головной боли, головокружения, сердцебиения, тошноты или при резком усилении боли следует прекратить процедуру и вызвать врача. Если во время процедуры обнаруживают неисправности в работе аппарата, его следует немедленно выключить, им можно пользоваться снова лишь после устранения дефекта.
Обнаружив ожог (например при гальванизации), медицинская сестра обязана оказать больному первую медицинскую помощь и выяснить причину, вызвавшую ожог. О случившемся она должна сообщить врачу и сделать соответствующую пометку в лечебно-процедурной карте.
Медицинская сестра следит, чтобы в кабинете была настенная аптечка с необходимыми медикаментами и перевязочным материалом.
Медицинская сестра должна проявлять к больному максимальное внимание и самое бережное отношение. Все действия медицинской сестры должны быть такими, чтобы больной проникся к ней доверием и сознанием, что она делает все необходимое для его выздоровления. Для этого медицинская сестра должна быть опрятной, постоянно следить за каждым своим движением, она не должна громко говорить, вызывать у больного неприятные ощущения во время приготовления к проведению процедуры, аккуратно выполнять свою работу.
При выходе больного из кабины ее следует привести в должный порядок и заменить влажные и загрязненные простыни и наволочки сухими и чистыми.
Медицинская сестра ведет регистрацию больных и учет процедур по установленным формам .
В обязанности медицинской сестры входит также наблюдение за хранением оборудования и забота о своевременной выписке лекарственных растворов из аптеки.
По окончании рабочего дня медицинская сестра должна выключить все аппараты и общий рубильник кабинета.
Организация кабинета грязелечения с использованием одноразовых аппликаций с лечебной грязью Сакского озера в комплексе с термокомпрессами – новый и высокодоходный бизнес!
Для использования данной технологии достаточно минимальных финансовых и хозяйственных вложений.
Полноценная грязелечебница, использующая одноразовые аппликации с натуральной лечебной грязью в комплексе с термокомпрессами, может быть организована на любых площадях от 10 кв.м.
Упаковки с одноразовыми аппликациями, содержащими натуральную лечебную грязь Сакского озера, хранятся при комнатной температуре. После процедуры аппликация с грязью снимается с тела пациента и помещается в мусорный бак.
Отпадает необходимость смывать с себя толстый слой грязи: остатки грязевого лечебного раствора легко снимаются влажной салфеткой.
Устройство для подогрева термокомпрессов устанавливается на любом столе, либо на специальной мобильной подставке. Она проста в использовании, т.к. снабжена датчиками управления.
Многоразовые термокомпрессы наполнены специальным теплоносителем, способным сохранять постоянную заданную температуру, необходимую для проведения процедур.
Одноразовые аппликации с лечебной грязью. Технология применения одноразовых аппликаций с лечебной грязью в комбинации с термокомпрессами стала возможна благодаря специально созданной конструкции пакета для тонкослойных грязевых аппликаций, одной стороной которого является непромокаемая пленка, а другой та, которой пакет накладывается непосредственно на кожу пациента. Она представлена сверхтонкой, проницаемой для грязевого раствора мембраной, обеспечивающей свободное проникновение биологически активных элементов лечебной грязи.
Вы уже используете грязелечение?
Вы имеете возможность увеличить количество пациентов без дополнительных затрат на устройство душевых кабин, а также экономите воду и электроэнергию.
Вы хотите организовать кабинет грязелечения?
Мы охотно поможем Вам в этом.
Одноразовые аппликации с лечебной грязью (иловая сульфидная) для теплогрязелечения. По 10 пакетов(27х35 см) в упаковке. Месторождение оз. Саки, Крым, Украина.
Одноразовые аппликации с лечебной грязью (иловая сульфидная) для теплогрязелечения. По 10 пакетов(17х30 см) в упаковке. Месторождение оз. Саки, Крым, Украина.
Одноразовые аппликации с лечебной грязью (иловая сульфидная) для аппаратных методов грязелечения. По 10 пакетов(15х20 см) в упаковке. Месторождение оз. Саки, Крым, Украина.
Нагреватель термокомпрессов; на 20 термокомпрессов;с дополнительной функцией стерилизации.
Терморкомпресс (большой); 27х35 см; многоразового применения.
Термокомпресс (стандартный); 20х30см; многоразового применения.
Терморкомпресс (мини); 13х35 см; многоразового применения.
Грязевая лечебная косметика на основе грязи Сакского месторождения.
Медицинские простыни и салфетки для одноразового применения в ассортименте.
Грязелечебница — лечебно-профилактическое учреждение, предназначенное для проведения грязелечебных процедур. Чаще организуется на курортах и обслуживает обычно больных нескольких учреждений (санаториев). В лечебно-профилактических учреждениях лечение грязями проводится в грязелечебных отделениях, входящих в их состав. Грязелечебница, совмещенная в одном здании с водолечебницей (см.), называется водогрязелечебницей. Первая грязелечебница в России была построена на Куяльницком лимане (Одесса) в 1833 г. В XIX в. еще было построено несколько грязелечебниц на крупных бальнеогрязевых курортах. В XX в. в СССР было построено много новых грязелечебниц (практически на всех грязевых курортах), а также расширены и реконструированы старые грязелечебницы. Ряд грязелечебниц (водогрязелечебниц) был построен в крупных городах, что способствовало развитию внекурортного грязелечения.
Отдельные грязелечебницы должны располагаться на участках, удовлетворяющих санитарным требованиям, установленным для лечебных учреждении (естественное проветривание, прямое солнечное облучение, определенный уровень стояния грунтовых вод, характер отвода сточных вод и др.). Площадь территории, отведенной под грязелечебницу, должна быть прямо пропорциональна количеству грязевых кушеток: для 20 кушеток -1,5 га, 40 кушеток — 2 га, 60-80 кушеток — 2,5 га (Д.Н. Вайсфельд, Т.Д. Голуб, 1980). Здание грязелечебницы обязательно обеспечивается горячим и холодным водоснабжением; канализация должна иметь два отдельных и несообщающихся между собой вывода: один для фекальных вод, второй (с отстойниками) — для вод, содержащих грязевые остатки. Участок грязелечебницы оборудуется двумя въездами — для пассажирского транспорта и хозяйственным. Все помещения для пребывания больных должны размещаться в наземных этажах; производственные помещения могут быть в цокольном и подвальном этажах.
Состав помещений грязелечебницы, их размеры определяются количеством больных, принимающих грязелечение, пропускной способностью грязевых кушеток, других установок и оборудования. В грязелечебницу должны входить следующие обязательные помещения: вестибюль с гардеробной и регистратурой; ожидальная; кабинеты врачей; грязевой зал; отделения (кабинеты) для приема специальных грязелечебных процедур; зал (комната) отдыха; грязевая кухня; грязехранилище; помещения для мойки и сушки брезентов и простыней; административно-хозяйственные помещения и бытовые комнаты персонала. В составе грязелечебниц могут быть зал для ЛФК, кабинеты для массажа.
Грязевой (или процедурный) зал может состоять из отдельных кабин или быть общим (из расчета 8 м2 на кушетку). При размещении кушеток в отдельных кабинах вход в них осуществляется из общего коридора. Для наблюдения медицинского персонала за больными вдоль кабин организуется общий проход шириной не менее 1-1,2 м. Наиболее удобные условия для приема процедур создаются при размещении грязевых кушеток в индивидуальных кабинах. Размещение грязевых кушеток в общем зале целесообразно в грязелечебных отделениях детских лечебнопрофилактических учреждений. В грязевом зале на каждые 3 грязевые кушетки устанавливается 1 душ. Этот душ должен быть обеспечен водой постоянной температуры (36-37 °С), т.к. применение смесителей, управляемых больными, запрещается. Душ должен быть снабжен сетчатым колпаком, поскольку обмыв больного струей воды не допускается. Количество мест в раздевалке при общем грязевом зале должно быть в 2-2,5 раза больше количества в нем кушеток.
Устройство индивидуальной кабины для грязелечения предусматривает 2 смежные индивидуальные раздевалки (площадью от 1,5 до 3 м2), кабину для установки грязевой кушетки, душ. Грязевые кабины для больных с последствиями травм должны иметь ширину дверей не менее 1,1 м для свободного въезда коляски (носилок) или переноса больного. Стены кабин и перегородок должны быть подняты на 10-15 см над полом, иметь высоту 180-200 см, выполняться из гладких материалов, легко подвергающихся влажной уборке (обычно покрывают облицовочной плиткой). Полы помещений должны быть выстланы метлахской плиткой, потолок покрывают известкой.
Грязелечебные аппликации проводят на специальных грязевых кушетках. Каждая грязевая кушетка должна иметь следующие размеры: высоту — 50-60 см, ширину 70-72 см, длину 180-190 см. Кушетка должна быть полумягкой (с поролоном), покрытой водонепроницаемым материалом, с опускающимся и поднимающимся подголовником. Различают кушетки простые (горизонтальная плоскость с подголовником), функциональные (плоскость кушетки с изгибами, углублениями, способствующими оптимальной укладке больных) и с подогревом (обеспечивается постоянный подогрев поверхности кушетки). Для проведения аппликаций на кисть, предплечье используют столики высотой 72-75 см (размеры крышки стола 43 х 43 см).
Кабинет грязелечения для гинекологических процедур состоит из кабины с гинекологическим креслом, унитазом, оборудованным устройством для восходящего и дождевого душей, спринцевания, кабиной для раздевания. Кабина для приема гинекологических процедур может иметь различную площадь. Нормативами предусматривается площадь в 14 м2 на одно гинекологическое кресло. На каждое последующее процедурное место должна добавляться площадь в 6 м2, душевая с душем площадью 3,5 м2 на 2 процедурных места и кабина для раздевания площадью 2 м2.
Электрогрязевые процедуры проводятся в помещениях, оборудованных в соответствии с правилами техники безопасности для проведения электролечебных процедур.
Подогрев грязи проводится в грязевой кухне, которая с грязелечебными отделениями соединяется рабочим коридором. Площадь грязевой кухни определяется из расчета 4,5 м2 на одну кушетку, но не менее 10 м2. В настоящее время практикуются различные способы нагрева грязи. Основная задача при термической обработке грязи заключается в том, чтобы отрицательно не воздействовать на ее физико-химический состав и биологические свойства, определяющие лечебное действие пеллоидов. Грязь обычно нагревают до температуры не выше 60 °С. Простейший и щадящий способ нагрева грязи — по принципу водяной бани. Грязь в небольших сосудах (ведрах, контейнерах) опускают в горячую воду на 40-50 мин. Однако способ трудоемок и используется преимущественно в небольших грязелечебницах. Применяют также нагрев грязи с использованием горячего пара низкого давления и электричества. Известен и шнековый метод. Шнек для подогрева грязи состоит из цилиндра с полыми стенками и вращающегося внутри его полого шнекового вала. В полостях стенок и вала проходит горячий пар под низким давлением (2-2,5 атм) либо вода. Это экономичный и высоко производительный метод, но вызывающий травмирование и разжижение грязи. Подогрев грязи может осуществляться и в транспортирующих устройствах.
Для стирки и сушки простыней, холстов, брезентов и клеенки выделяется отдельное помещение площадью не менее 18 м2. Спуск воды из ванн и стиральной машины осуществляется через трап, оборудованный отстойником грязи. Для сушки простыней, холстов и брезентов устанавливают сушильную камеру, отгороженную кулисами от рабочих помещений. Температура воздуха в рабочих помещениях должна быть в пределах 16-18 °С, с вентиляцией, обеспечивающей +6-10-кратный обмен воздуха в час.
Комнаты отдыха располагают по возможности ближе к местам приема грязевых процедур. Количество мест (кушеток, кресел) в них должно быть на 40 % больше процедурных грязевых кушеток.
При грязелечебнице должна быть выделена комната с душем для обслуживающего персонала площадью из расчета 2 м2 на одну кушетку в зале, но не мене 8 м2, с индивидуальным шкафом для одежды.
Грязелечебница оборудуется приточновытяжной вентиляцией. В грязелечебном зале, индивидуальных кабинах и душевых устраивается самостоятельная приточно-вытяжная вентиляция с обменом воздуха в час +4-5 и подогревом его. В местах нагревания грязи устраивается вытяжная вентиляция с механическим побуждением, в отдельных помещениях — естественная. Температура воздуха в помещениях для проведения процедур должна быть в пределах +25 °С, относительная влажность не выше 70-75 %.
Важное значение имеют хранение и транспортировка грязи. Хранение грязи может быть кратковременным (1-2 дня) для текущих нужд или чаще — длительным. Помещение для хранения лечебной грязи — грязехранилище (см.) должно иметь площадь из расчета 12 м2 на одну кушетку. Транспортировка грязи осуществляется: из мест хранения и регенерации в грязевую кухню, где грязь нагревается; из грязевой кухни до грязевых кушеток и от кушеток до мест хранения отработанной грязи. Если раньше в грязелечебницах использовался при транспортировке грязи ручной труд, то в настоящее время для этой цели применяются подъемные механизмы, лифты, тельферы, автокары со специальными подъемными механизмами, транспортеры и другие механизмы.
Наиболее распространенная и прогрессивная схема транспортировки грязи выглядит следующим образом. Из расходного бункера лечебная грязь винтовым насосом по трубопроводу подается к нагревательным аппаратам. Грязь, нагретая до нужной температуры, подается на кушетку по стальному отводу от трубогрязепровода. По окончании грязевой процедуры брезент с отработанной грязью сворачивают в пакет и через люк сбрасывают на ленту конвейера, расположенного под кабинами в техническом этаже хранилища. По конвейеру брезенты поступают в выжимные вальцы, затем в стиральную машину. Отработанная грязь поступает в приемный бункер, из которого винтовым насосом откачивается по трубопроводу в регенерационные бассейны.
Бесперебойное снабжение грязелечебницы качественной грязью зависит от правильности организации грязевого хозяйства, а также хранения и регенерации грязи.
Зал водолечения должен состоять из процедурных кабин (на каждую ванну 6 м2 (без учета рабочего коридора)) с примыкающими к ним двумя раздевальными кабинами для пациента (площадь одной кабины 2 м2).
Грязелечебный зал и зал радонолечебницы должны состоять из процедурных кабин с примыкающими к ним душевыми и раздевальными кабинами.
Помещения сероводородных и радоновых ванн не следует располагать непосредственно под палатными отделениями.
Все процедурные кабины должны быть открыты в сторону рабочего коридора шириной не менее 1 м, предназначенного для персонала. Пол должен иметь уклон не менее 1:100 в сторону трапа. Трапы оборудуются в углах зала. В детских и психиатрических медицинских организациях ванны должны размещаться только в общем зале. При наличии естественного освещения ванны устанавливаются так, чтобы дневной свет падал на лицо больного.
Электрогрязевые процедуры должны проводиться в отдельном помещении, устроенном с соблюдением требований к помещениям электросветолечения.
При использовании непакетированной грязи создаются грязехранилища. В этом случае, при общем количестве процедурных мест семь и более, процесс транспортирования и подогрева грязи должен быть механизирован. При меньшем количестве мест грязь подогревается в смежной с залом грязелечения "грязевой кухне".
Грязь хранят в грязехранилищах, оборудованных специальными бассейнами или емкостями - заготовительными и регенерационными. Грязехранилище должно быть расположено по соседству с грязелечебницей. Оно должно быть отапливаемым, иметь естественное освещение и механическую вентиляцию с трехкратным обменом воздуха.
В климатическом районе IV и в подрайоне III Б бассейны для хранения и регенерации грязи можно проектировать открытыми, но защищенными от попадания в них загрязнений и атмосферных осадков. Торф хранят под навесом, предохраняющим его от действия атмосферных осадков и загрязнения.
Сероводородные ванны должны размещаться в отдельном помещении или тупиковом отсеке водолечебницы, изолированном от других лечебно-процедурных комнат. Помимо ванного зала, следует предусматривать лабораторию для приготовления растворов и помещения хранения растворов и баллонов с углекислотой. Раздевальные пациентов должны сообщаться с ванным залом через шлюзы.
Душевую кафедру рекомендуется устанавливать так, чтобы при проведении струевого душа (душ Шарко) больной находился от него на расстоянии 3,5- 4 м. На высоте 1-1,5 м от пола к стене прикрепляют металлический поручень, за который должен держаться пациент во время процедуры.
Отдельные душевые установки и сидячую ванну следует разделять перегородкой из толстого непрозрачного стекла или бетона, облицованного плиткой на высоту 2 м. Перегородки не должны доходить до пола на 0,10-0,15 м. Площадь кабин для душевых установок должна быть не менее 1 м2 .
При душевом зале следует предусматривать раздевальную, из расчета 2 м2 на одно душевое место.
Размеры зеркала воды лечебно-плавательных бассейнов принимают из м2 расчета 6 м2 на одного занимающегося, малых - 5 на одного занимающегося.
Размеры лечебно-плавательных бассейнов и бассейнов для занятий в воде принимают по приложения Ж. При бассейнах предусматривают душевые кабины из расчета одна душевая сетка на трех человек. Раздевальная проектируется из расчета 1,2 м2 на 1 чел.
Площадь комнаты отдыха определяют исходя из расчета 2 на 1 чел.
Лечебные бассейны должны иметь уборную на 1-2 унитаза, подсобные помещения, предназначенные для хранения моющих и дезинфицирующих средств, а также помещение для персонала.
Дно лечебно-плавательных бассейнов для групповых занятий проектируется с уклоном по длинной стороне 0,03-0,05.
Для входа в ванну бассейна и выхода из нее следует проектировать лестницу шириной 0,9-1,1 м с перилами с обеих сторон высотой 0,8 м (для детей - ширина лестницы - 0,85 м, перила - на уровне 0,7 м), ширина ступени - 0,25-0,3 м, высота 0,12-0,14. Перед лестницей для спуска в бассейн устраивается проходная ножная ванна размерами не менее 0,6x1,0 м и глубиной - 0,1 м.
Вокруг ванны бассейна следует предусматривать обходную дорожку шириной не менее 1,0 м, а со стороны входа в ванну и выхода на обходную дорожку из раздевальных (с учетом размещения подъемника, разворота каталки, а также организации рабочего места дежурного персонала) - не менее 2,4 м.
На уровне воды по периметру бассейна проектируется переливной желоб. Место выпуска воды следует снабжать трапом или решеткой, уклон в его сторону 0,01-0,015. Над уровнем поверхности воды (на высоте до 10 см до уровня воды) следует предусматривать поручень из нержавеющей стали диаметром 25 мм, который крепится в борту бассейна.
Расчетное количество процедур, необходимое для определения площади помещений в отделении восстановительного лечения, рекомендуется принимать:
а) для физиотерапевтических процедур (электросветолечение, теплолечение, водогрязелечение, исключая бассейны и ванны для лечения движением в воде) - 0,7 процедуры на одну койку стационара, для поликлиники (поликлинического отделения) - 0,5 процедур на одно посещение кабинета врача;
б) для процедур кинезотерапии: массажа, лечебной физкультуры (в том числе бассейны и ванны для лечения движением в воде), трудо- и механотерапия - 0,5 процедуры на одну койку стационара, 0,3 процедуры на одно посещение кабинета врача поликлинического отделения.
Количество процедур в санатории (комплексе) предусматривается по заданию на проектирование.
Минимальная площадь помещений восстановительного лечения, общих для разных структурных подразделений приведена в приложения В.
Настоящая инструкция по охране труда разработана специально для медицинской сестры по водолечению.
1. ОБЩИЕ ТРЕБОВАНИЯ ОХРАНЫ ТРУДА
1.1. Настоящая Инструкция предусматривает основные требования по охране труда для медицинских сестер по водолечению (далее — медсестер).
1.2. К работе медсестрой допускаются лица не моложе 18 лет, имеющие среднее профессиональное образование по специальности «Лечебное дело», «Акушерское дело», «Сестринское дело» и сертификат специалиста по специальности «Сестринское дело», «Общая практика», «Сестринское дело в педиатрии» без предъявления требований к стажу работы, а также не имеющие медицинских противопоказаний и прошедшие:
— обучение по охране труда, проверку знаний требований охраны труда;
— обучение правилам электробезопасности, проверку знаний правил электробезопасности в объеме должностных обязанностей;
— обучение правилам работы с сосудами, находящимися под давлением, проверку знаний правил работы с сосудами, находящимися под давлением, в объеме должностных обязанностей;
— обучение правилам пожарной безопасности, проверку знаний правил пожарной безопасности в объеме должностных обязанностей;
— обучение методам оказания первой помощи пострадавшему при несчастных случаях на производстве;
— теоретическое и практическое обучение безопасным приемам выполнения работ;
— проверку знаний безопасных приемов и методов выполнения работ;
— вводный и первичный инструктаж по охране труда на рабочем месте;
— стажировку на рабочем месте (в течение 3-14 смен в зависимости от стажа, опыта и характера работы);
— предварительный и периодические медицинские осмотры.
1.3. Медсестра должна проходить обучение по охране труда в виде: вводного инструктажа, первичного инструктажа на рабочем месте в объеме программы подготовки по профессии, включающей вопросы охраны труда и требования должностных обязанностей по профессии.
1.4. Вводный инструктаж проводит работник службы охраны труда или работник, его замещающий, со всеми принимаемыми на работу по программе, утвержденной работодателем и согласованной с профсоюзным комитетом или иным представительным органом работников.
1.5. Первичный инструктаж на рабочем месте проводит должностное лицо, определенное приказом, индивидуально до начала производственной деятельности работника по программе охраны труда по профессии.
1.6. В процессе работы медсестра должна проходить повторные, не реже одного раза в шесть месяцев, и внеплановые инструктажи, а также периодические медицинские осмотры.
1.7. Медсестра, своевременно не прошедшая соответствующий инструктаж по охране труда, ежегодную проверку знаний по охране труда, периодический медицинский осмотр, к работе не допускается.
1.8. В процессе выполнения работ на медсестру могут воздействовать следующие опасные и вредные производственные факторы:
— острые кромки, заусенцы и неровности поверхностей медицинского инвентаря, инструмента и приспособлений;
— повышенная температура воздуха рабочей зоны;
— повышенная влажность воздуха;
— повышенный уровень шума на рабочем месте;
— токсическое воздействие различных химических веществ (входящие в состав растворов для ванн, медицинских препаратов, дезинфицирующих, моющих и др. средств) на организм человека;
— химические ожоги при попадании на кожу или в глаза растворов на основе агрессивных химических веществ;
— опасность нанесения физических травм со стороны пациентов;
— опасность поражения электрическим током;
— психоэмоциональное напряжение, переутомление;
— взрывоопасность.
1.9. Источники возникновения вредных и опасных производственных факторов:
— неисправное медицинское оборудование или неправильная его эксплуатация;
— неисправное электрооборудование или неправильная его эксплуатация;
— острые кромки, заусенцы и шероховатости на поверхности оборудования и инструмента;
— отсутствие, неисправность, неправильная эксплуатация СИЗ;
— непосредственный контакт с химическими веществами, оказывающий вредное воздействие;
— неисполнение или ненадлежащее исполнение должностной инструкции, инструкций по охране труда, правил внутреннего трудового распорядка, локальных нормативных актов, регламентирующих порядок организации работ по охране труда, условия труда на объекте.
1.10. Медсестра извещает своего непосредственного руководителя о любой ситуации, угрожающей жизни и здоровью людей, о каждом несчастном случае, происшедшем на производстве, об ухудшении состояния своего здоровья, в том числе о проявлении признаков острого заболевания.
1.11. Медсестра обеспечивается спецодеждой и спецобувью в соответствии с действующими нормами.
1.12. Выдаваемые специальная одежда, специальная обувь и другие средства индивидуальной защиты должны соответствовать характеру и условиям работы, обеспечивать безопасность труда, иметь сертификат соответствия.
1.13. Средства индивидуальной защиты, на которые не имеется технической документации, к применению не допускаются.
1.14. Личную одежду и спецодежду необходимо хранить отдельно в шкафчиках и гардеробной. Уносить спецодежду за пределы предприятия запрещается.
1.15. Медсестра должна знать:
— теоретические основы сестринского дела, лечебно-диагностического процесса, профилактики заболеваний, пропаганды здорового образа жизни;
— медицинскую этику, психологию профессионального общения;
— правила получения, учета, хранения лекарственных средств (в т.ч. препаратов строгой отчетности);
— порядок приготовления растворов для ванн;
— порядок проведения водолечебных процедур;
— устройство используемого медицинского оборудования, принцип его работы, правила его эксплуатации и обслуживания;
— требования, предъявляемые к качеству выполняемых работ (услуг), к рациональной организации труда на рабочем месте;
— безопасные приемы при производстве работ;
— мероприятия по предупреждению аварийных ситуаций;
— порядок действий при ликвидации аварийных ситуаций;
— действие на человека опасных и вредных производственных факторов, возникающих во время работы;
— назначение средств индивидуальной защиты, уметь ими пользоваться;
— правила и нормы по охране труда;
— правила внутреннего трудового распорядка, установленные на предприятии;
— требования настоящей инструкции, инструкции о мерах пожарной безопасности, инструкции по электробезопасности, руководствоваться ими в своей деятельности;
— уметь оказывать первую помощь пострадавшим, пользоваться средствами пожаротушения при возникновении пожара, вызвать пожарную охрану.
1.16. Во время нахождения на территории организации, в производственных и бытовых помещениях, на участках работ и рабочих местах медсестра обязана:
— своевременно и точно выполнять правила внутреннего трудового распорядка, распоряжения администрации при условии, что она обучена правилам безопасного выполнения этой работы;
— соблюдать требования локальных нормативных актов по охране труда, пожарной безопасности, производственной санитарии, регламентирующие порядок организации работ на объекте;
— соблюдать дисциплину труда, режим труда и отдыха;
— бережно относиться к имуществу работодателя;
— выполнять только входящую в ее служебные обязанности работу, работать по заданию непосредственного руководителя.
1.17. Курить и принимать пищу разрешается только в специально отведенных для этой цели местах. Перед едой необходимо тщательно вымыть руки с мылом.
1.18. За невыполнение требований безопасности, изложенных в настоящей инструкции, медсестра несет ответственность согласно действующему законодательству РФ.
2. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА ПЕРЕД НАЧАЛОМ РАБОТЫ
2.1. Проверить наличие и исправность средств индивидуальной защиты, надеть их и полагающуюся по нормам спецодежду и спецобувь (костюм (халат), шапочку, тапочки, при необходимости фартук ПВХ с нагрудником, полусапоги резиновые, респиратор, защитные очки), привести все в порядок.
2.2. Застегнуть спецодежду на все пуговицы, заправить свисающие концы за пояс. Не держать в карманах одежды острые, бьющиеся предметы.
2.3. В течение рабочего дня содержать одежду в чистоте.
2.4. Вымыть руки с мылом. Ногти на руках должны быть коротко подстрижены, не накрашены лаком и без украшений.
2.5. Получить задание от руководителя на выполнение работ.
2.6. Проверить работу местной вытяжной вентиляции, а также источника подачи воды и сжатого воздуха.
2.7. Проверить наличие и исправность водолечебного и иного оборудования (вытяжных шкафов и др.), инструментов, приспособлений, удобно разместить их.
2.8. Проверить наличие и исправность контрольно-измерительных приборов (процедурных часов, термометров для измерения температуры воды и др.), сроки поверки манометров. Поверка манометров с их опломбированием или клеймением должна производиться не реже одного раза в 12 месяцев.
2.9. Проверить герметичность трубопроводов, отсутствие протечек воды.
2.10. Проверить наличие и достаточность химических веществ, иных ингредиентов для приготовления растворов для ванн, наличие и маркировку газовых баллонов.
2.11. Подготовить рабочее место для безопасной работы:
— произвести его осмотр, убрать все лишние предметы, не загромождая при этом проходы;
— проверить подходы к рабочему месту, пути эвакуации на соответствие требованиям охраны труда;
— проверить наличие и исправность ограждений, предохранительных устройств, защитных блокировок;
— установить последовательность выполнения операций;
— проверить наличие противопожарных средств, аптечки (ее комплектацию).
2.12. Проверить внешним осмотром:
— отсутствие трещин и сколов на корпусах розеток и выключателей, а также отсутствие оголенных контактов;
— надежность закрытия всех токоведущих и пусковых устройств оборудования;
— наличие и надежность заземляющих соединений (отсутствие обрывов, прочность контакта между металлическими нетоковедущими частями оборудования и заземляющим проводом);
— целостность изоляции электропроводов и питающих шнуров электроприборов, исправность предохранительных устройств;
— достаточность освещения рабочего места;
— надежность закрепления ламп накаливания, люминесцентных и кварцевых ламп. Не допускается применение ламп накаливания и люминесцентных ламп без светорассеивающей арматуры;
— состояние полов (отсутствие выбоин, неровностей, луж и др.).
2.13. Обо всех обнаруженных неисправностях оборудования, инвентаря, электропроводки и других неполадках сообщить своему непосредственному руководителю и приступить к работе только после их устранения.
2.14. При работе с токсическими химическими веществами, а также при иных работах, связанных с повышенной опасностью, пройти целевой инструктаж и получить наряд-допуск.
2.15. Медсестре не следует приступать к работе при наличии следующих нарушений требований охраны труда:
— при наличии неисправности, указанной в инструкции по эксплуатации завода-изготовителя оборудования, при которой не допускается его применение;
— при несвоевременном проведении очередных испытаний (технического освидетельствования) оборудования;
— при отсутствии или неисправности инструментов или приспособлений, отсутствии или недостаточности необходимых химических веществ, ингредиентов и др.;
— при отсутствии или неисправности средств индивидуальной защиты;
— при отсутствии противопожарных средств, аптечки;
— при недостаточной освещенности рабочего места и подходов к нему;
— при невыполнении предписаний органов государственного надзора;
— при отсутствии постоянного контроля со стороны ответственных лиц за безопасное производство работ;
— без прохождения целевого инструктажа на производство разовых работ, не связанных с его должностными обязанностями, а также работ, связанных с повышенной опасностью;
— без прохождения периодического медицинского осмотра.
3. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА ВО ВРЕМЯ РАБОТЫ
3.1. Выполнять только ту работу, по которой прошла обучение, инструктаж по охране труда и к которой допущена работником, ответственным за безопасное выполнение работ.
3.2. Не допускать к своей работе необученных и посторонних лиц (в т.ч. пациентов).
3.3. Применять необходимые для безопасной работы исправное оборудование, инструмент, приспособления; использовать их только для тех процедур, для которых они предназначены.
3.4. Следить за работой оборудования, аппаратуры и показаниями приборов.
3.5. Периодически проводить визуальный профилактический осмотр оборудования.
3.6. При обнаружении неисправного оборудования, приспособлений, оснастки, инструмента, других нарушений требований охраны труда, которые не могут быть устранены собственными силами, и возникновении угрозы здоровью, личной или коллективной безопасности медсестре следует сообщить об этом руководству. Не приступать к работе до устранения выявленных нарушений.
3.7. При работе с электрооборудованием, измерительными приборами соблюдать правила их эксплуатации в соответствии с инструкциями по охране труда.
3.8. Прекратить работу с использованием электрооборудования при:
— появлении постороннего шума, запаха гари, прекращении подачи электроэнергии;
— отсутствии или неисправности защитного заземления;
— нечеткой работе выключателя;
— неисправности предохранительных и блокировочных устройств, крепежных устройств, ограждений и других средств защиты;
— повреждении штепсельного соединения, изоляции кабеля;
— при открытых токоведущих частях;
— появлении на корпусе оборудования ощутимого электрического тока;
— поломке или появлении трещин в корпусе машины (прибора).
3.9. Процедуры проводить в соответствии с порядком их проведения, с учетом температурных и временных режимов.
3.10. Перед отпуском процедуры предупредить пациента о порядке его поведения во время процесса, погружении в ванну, приеме процедуры, выходе из ванны и др.
3.11. Вентили, краны на трубопроводах открывать медленно, без рывков и больших усилий.
3.12. Применяя различные виды душей (душ Шарко, шотландский), при функционировании которых используется струя воды под давлением, избегать ее направления в лицо, голову, на молочные железы и половые органы пациента.
3.13. Приготовление растворов для ванн осуществлять в вытяжном шкафу, подключенном к вытяжной вентиляции. При приготовлении и использовании растворов применять резиновые перчатки.
3.14. Все повреждения на коже рук перед надеванием перчаток заклеивать клеем БФ или лейкопластырем.
3.15. Во время приготовления растворов не касаться руками в перчатках своих глаз, носа, рта, незащищенных участков кожи.
3.16. После выполнения работы и снятия перчаток руки тщательно вымыть с мылом под теплой проточной водой не менее 10 секунд. Нельзя использовать жесткие щетки для мытья рук. При вытирании рук следует избегать втирающих движений, использовать только индивидуальное полотенце.
3.17. Перчатки, снятые единожды, повторно не используются. Использованные перчатки замачивать в дезинфицирующем растворе.
3.18. Не допускать попадания на кожу рук химических реактивов, едких веществ.
3.19. Соблюдать правила получения, учета, хранения лекарственных средств, в т.ч. препаратов строгой отчетности.
3.20. Растворы лекарственных препаратов, применяемых для процедур, а также сами лекарственные средства хранить в запирающихся шкафах, соблюдая условия их хранения, указанные на упаковке.
3.21. При хранении предусматривать размещение лекарственных средств с учетом деления на группы: по способу применения, по степени токсичности, а также согласно их физико-химическим свойствам и влиянию на них различных факторов внешней среды.
3.22. Кроме того, в каждом отделении шкафа должно быть деление на порошки, микстуры, ампулы, таблетки и др.
3.23. Пахучие и красящие вещества должны быть размещены в отдельном шкафу, а лекарственные средства, требующие хранения в прохладном месте, — в холодильниках, оборудованных термометрами.
3.24. Соблюдать осторожность при работе со стеклянными предметами, ртутными градусниками.
3.25. Отслеживать целостность стеклянных деталей оборудования, не использовать поврежденные стеклянные предметы.
3.26. Соблюдать особую осторожность при выполнении работ с газовыми баллонами, выполнять правила их эксплуатации в соответствии с требованиями инструкции по охране труда.
3.27. Перемещение баллонов должно производиться на специально приспособленных для этого тележках. Не допускается бросать, подвергать ударам баллоны, а также носить баллоны на плечах.
3.28. При выполнении работ медсестре следует правильно применять спецодежду, спецобувь и другие средства индивидуальной защиты.
3.29. Быть внимательной, не отвлекаться посторонними делами и разговорами.
3.30. При совместной работе согласовывать свои действия с действиями других работников.
3.31. Заметив нарушение требований охраны труда другим работником, медсестре следует предупредить его о необходимости их соблюдения.
3.32. Соблюдать правила перемещения в помещении и на территории организации, пользоваться только установленными проходами.
3.33. Содержать рабочее место в чистоте, не загромождать проходы к рабочему месту.
3.34. Правильно выполнять приемы работы.
3.35. Выполнять санитарные нормы и соблюдать режимы работы и отдыха.
3.36. Соблюдать установленные режимом рабочего времени регламентированные перерывы в работе.
3.37. Соблюдать правила пожарной безопасности, требования настоящей инструкции, др. локальных нормативных актов, регламентирующие порядок организации работ по охране труда, условия труда на объекте.
3.38. Строго выполнять в установленные сроки приказы и распоряжения руководства, должностных лиц, ответственных за осуществление производственного контроля, а также предписания представителей органов государственного надзора.
3.39. При выполнении работ медсестре ЗАПРЕЩАЕТСЯ:
— отлучаться с рабочего места без разрешения старшей медсестры, заведующего отделением;
— покидать помещение во время использования медицинского и иного оборудования;
— оставлять без присмотра лекарственные препараты, медицинские приборы, оборудование;
— хранить и применять препараты без этикеток, а также в поврежденной упаковке;
— перекладывать лекарственные средства из одной упаковки в другую, заменять этикетки;
— хранить лекарственные препараты вместе с пищевыми продуктами, растворами для технических целей (обработки рук, инструментов, мебели, белья и т.д.) и др.
— производить самостоятельное вскрытие и ремонт оборудования, приборов и аппаратуры. Ремонт должен проводить специалист;
— пользоваться неисправным оборудованием, а также приборами и оборудованием, обращению с которыми она не обучена;
— производить работы без применения необходимых СИЗ;
— производить работы при выключенной или неисправной вентиляции;
— приступать к выполнению разовых работ, не связанных с ее прямыми обязанностями по специальности, без получения целевого инструктажа;
— разрешать пользоваться оборудованием посторонним неподготовленным лицам;
— употреблять алкогольные и слабоалкогольные напитки, наркотические вещества;
— хранить и принимать пищу и напитки на рабочем месте.
4. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА В АВАРИЙНЫХ СИТУАЦИЯХ
4.1. При ликвидации аварийной ситуации необходимо действовать в соответствии с утвержденным планом ликвидации аварий.
4.2. При обнаружении неисправностей оборудования, приборов и аппаратуры, а также при возникновении иных условий, угрожающих жизни и здоровью работников и пациентов, медсестре следует прекратить работу и сообщить о них непосредственному руководителю работ (старшей медсестре, заведующему отделением) и работнику, ответственному за осуществление производственного контроля.
4.3. При появлении очага возгорания необходимо:
— отключить электрооборудование;
— прекратить работу;
— организовать эвакуацию людей;
— немедленно приступить к тушению пожара.
4.4. При возгорании электрооборудования необходимо применять только углекислотные или порошковые огнетушители.
4.5. При невозможности выполнить тушение собственными силами медсестре следует в установленном порядке вызвать пожарную команду и сообщить об этом непосредственному руководителю (старшей медсестре, заведующему отделением).
4.6. В случае получения травмы или ухудшения самочувствия медсестра должна прекратить работу, поставить в известность руководство и обратиться за медпомощью.
4.7. В случае розлива едких веществ, химических реагентов и др. необходимо собрать пролитую жидкость в специальную емкость, используя средства индивидуальной защиты, проветрить помещение.
4.8. При химическом ожоге пораженное место необходимо промыть большим количеством проточной холодной воды из-под крана в течение 15-20 мин.
4.9. После промывания пораженное место необходимо обработать раствором питьевой соды (чайная ложка соды на стакан воды).
4.10. При попадании брызг или паров в глаза и полость рта необходимо промыть пораженные места большим количеством воды, а затем раствором борной кислоты (половина чайной ложки кислоты на стакан воды). После обработки вызвать скорую медицинскую помощь.
4.11. Если произошел несчастный случай, очевидцем которого стала медсестра, ей следует:
— прекратить текущую работу;
— немедленно сообщить непосредственному руководителю;
— немедленно вывести или вынести пострадавшего из опасной зоны;
— оказать пострадавшему первую помощь;
— вызвать врача или городскую скорую помощь;
— помочь организовать доставку пострадавшего в ближайшее медицинское учреждение.
4.12. При расследовании обстоятельств и причин несчастного случая медсестре следует сообщить комиссии известные ей сведения о происшедшем несчастном случае.
5. ТРЕБОВАНИЯ ОХРАНЫ ТРУДА ПО ОКОНЧАНИИ РАБОТЫ
5.1. Закончить работу, отключить оборудование, вентиляцию.
5.2. Спустить воду из ванны.
5.3. Осмотреть рабочее место, проверить чистоту и порядок.
5.4. Убрать в места хранения используемые инструменты, приспособления, приборы, лекарственные средства и др.
5.5. Снять санитарно-гигиеническую одежду, обувь. Убрать ее в индивидуальный шкаф. Разовые респираторы сдать в утилизацию.
5.6. Тщательно вымыть руки, лицо и другие открытые участки тела теплой водой с мылом, кожу смазать смягчающим кремом. При необходимости принять душ.
5.7. Доложить непосредственному руководству (старшей медсестре, заведующему отделением) обо всех нарушениях производственного процесса, требований охраны труда, случаях травматизма на производстве.