Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Государственный медицинский университет г.Семей
Кафедра детских болезней
Заведующий кафедры доцент Жагипарова Ж.К.
На тему: Поверхностная пальпация живота у детей
Подготовила: Жукажанова Асель, 213 ОМФ
Проверила: Ашимова Ф.М.
Г.Семей, 2016 год.
Поверхностная пальпация живота у детей
I. Пальпация (от лат. palpatio «ощупывание») -- метод медицинского ручного обследования больного. Как способ изучения свойств пульса, пальпация упоминается ещё в трудах Гиппократа. Различают поверхностную (ориентировочную) и глубокую пальпацию. Требования для проведения пальпации: при пальпации живота следует соблюдать определенные правила. Больной должен лежать на спине на жесткой постели с невысокой подушкой, ноги и руки его должны быть вытянуты, живот обнажен. Дышать он должен ровно и спокойно, лучше через рот. Врач садится с правой стороны от больного, лицом к нему, на одном уровне с постелью. Руки его должны быть теплыми, чистыми и сухими, ногти коротко остриженными.
II. Поверхностной пальпацией выявляется степень напряжения (судят по сопротивлению) брюшной стенки и ее болезненности. В норме она должна быть мягкой, податливой, безболезненной. Напряжение брюшной стенки наблюдается главным образом при воспалительных процессах в брюшной полости. Пальпация проводится против часовой стрелки, однако если врач знает о болезненности какого-либо участка, намеренно оставляет эту область напоследок. Желательно пальпировать живот натощак и после опорожнения кишечника. Больной во время исследования должен дышать через рот, глубоко и ровно, используя диафрагмальный тип дыхания, но не напрягая при этом брюшную стенку. Перед началом пальпации для уменьшения напряжения брюшного пресса целесообразно на короткое время положить одну или обе ладони на живот больного, дав ему возможность привыкнуть к руке врача. Одновременно следует обратить внимание на равномерность участия различных отделов живота в акте дыхания и проверить умение больного дышать с активным участием диафрагмы: на вдохе кисть врача, лежащая на передней брюшной стенке, должна подниматься, а на выдохе -- опускаться.
Последовательно ощупывают вначале парные области живота -- подвздошные, боковые и подреберные, а затем непарные -- эпигастральную, пупочную и надлобковую. Болезненные участки живота ощупывают в последнюю очередь. Обращают внимание на тонус мышц брюшного пресса, наличие болезненности и степень сопротивления брюшной стенки ощупыванию. С целью выявления локальной болезненности можно также использовать прием легкого поколачивания согнутым пальцем по различным участкам брюшной стенки (симптом Менделя). В норме напрягшиеся валики прямых мышц живота и пупочное кольцо не пропускают кончики пальцев. При расхождении (диастазе) прямых мышц живота пальцы свободно раздвигают мышечные валики в стороны и проникают между ними. При расширении пупочного кольца оно свободно пропускает кончик одного или даже двух пальцев. Пальпация позволяет выявить еще один важный симптом раздражения брюшины: боль, ощущаемая больным при осторожном погружении руки в брюшную полость, значительно слабее и более ограниченная, чем та острая и разлитая боль, которая возникает, если внезапно прекратить давление и быстро отнять пальпирующую руку от живота (симптом Щеткина-Блюмберга). При остром аппендиците данный симптом оказывается положительным в точке Мак-Бернея, расположенной на границе наружной и средней третей правой пупочно-остной линии.
Поверхностная пальпация живота нередко позволяет определить причину выбухания или ограниченного выпячивания передней брюшной стенки. В частности, при выраженном увеличении печени и селезенки иногда удается их ощупать уже на этом этапе исследования. Во время пальпации грыжевых выпячиваний, содержащих петли тонкой кишки, можно обнаружить урчание и звук переливания жидкости. В ряде случаев содержимое грыжевого мешка удается вправить в брюшную полость, однако делать это необходимо с осторожностью, особенно при подозрении на ущемленную грыжу.
В первые дни жизни младенца врач внимательно осматривает область пупка - остаток пуповины отделяется в срок от трех дней до двух недель после родов. Если область пупка инфицирована, она выглядит красной и отекшей.
Осмотр пупочной ранки включает определение ее размеров, состояния окружающей кожи и пупочного кольца, характеристику темпов заживления.
Живот у здорового новорожденного округлой формы, активно участвует в акте дыхания, подкожный жировой слой развит хорошо. Перистальтику кишечника можно наблюдать только у истощенных детей и недоношенных; для этих же детей характерна развитая сеть поверхностных сосудов кожи.
Вздутие живота возможно у здоровых новорожденных при перекармливании, увеличенном образовании газов (особенно при искусственном вскармливании); обычно сопровождается обильным отхождением газов.
Живот у здорового малыша мягкий и при спокойном поведении ребенка доступен глубокой пальпации. Передняя брюшная стенка эластичная и упругая.
живот пальпация брюшной воспалительный
Заключение
Поверхностная пальпация живота, является неотъемлемой частью методики обследования органов брюшной полости. Пальпация живота позволяет диагностировать у больного развивающийся, или уже существующий патологический процесс.
Список использованной литературы
1. Детские болезни: Под ред. А.А. Баранов.
2. Геппе Н.А. Педиария.
3. http://meduniver.com/Medical/profilaktika/1505.html.
Размещено на Allbest.ru
Подобные документы
Классификация и клинические проявления травм живота и брюшной стенки, алгоритм их диагностики. Методики рентгенологического исследования закрытых повреждений органов брюшной полости и забрюшинного пространства. Лечебная тактика при травме живота.
реферат , добавлен 12.02.2013
Границы и области передней брюшной стенки. Деление живота на отделы и области. Кровоснабжение прямых мышц живота: подвздошная, надчеревная и внутренняя грудная артерия. Лимфатические сосуды и иннервация поверхностного слоя передней брюшной стенки.
презентация , добавлен 10.12.2015
Границы и области передней брюшной стенки. Поверхностный, средний и глубокий слои передней брюшной стенки. Кровоснабжение и лимфатические сосуды поверхностного слоя. Иннервация и основные сосуды прямой мышцы живота. Паховый треугольник и его строение.
презентация , добавлен 10.12.2015
Строение и функции брюшной стенки. Аномалии развития передней брюшной стенки. Доброкачественные и злокачественные опухоли брюшной стенки. Принадлежность опухоли к брюшной стенке. Разрезы и проколы: простые - нерациональные и переменные - рациональные.
реферат , добавлен 10.06.2010
Определение, классификация, причины развития, этиология и патогенез грыж передней брюшной стенки. Клиническая картина, симптомы, диагностика и лечение ее видов (паховой, бедренной, пупочной, белой линии живота, послеоперационной, полулунной линии).
реферат , добавлен 11.02.2015
Топография слабых мест передне-боковой области живота. Сущность кровоснабжения и иннервации. Анатомические особенности, предрасполагающие к образованию пупочных грыж. Характеристика слабых мест брюшной стенки. Строение влагалища прямых мышц живота.
презентация , добавлен 11.04.2015
Закрытые и открытые повреждения органов живота, их основные признаки. Преобладание закрытых повреждений при ДТП. Повреждения брюшной стенки и внутренних органов. Наличие раны в области живота. Особенности оказания первой помощи при травмах живота.
презентация , добавлен 15.04.2012
Определение, классификация, причины развития, этиология и патогенез грыж передней брюшной стенки. Обследование и лечение больных с грыжами живота. Техника выполнения лапароскопической пластики с использованием швов и имплантатов, возможные осложнения.
презентация , добавлен 15.12.2015
Особенности невоспалительных заболеваний ОБП. Симптом грыжи живота. Уход за пациентами с грыжей. Механическая кишечная непроходимость. Повреждение брюшной стенки, внутренних органов. Проникающие ранения живота. Уход за пациентом при травме живота.
курсовая работа , добавлен 27.03.2016
Классификация грыж брюшной стенки по анатомическим и клиническим признакам. Клиническое обследование больных с грыжами различной локализации. Паллиативные мероприятия при грыжах и профилактика. Методы и средства физической реабилитации при грыжах живота.
Обследование живота проводят при трёх основных клинических ситуациях:
как рутинную часть физического обследования;
при подозрении на «острый живот»;
при рецидивирующей боли в животе или вздутии / запоре.
Сопутствующие признаки патологии желудочно-кишечного тракта у детей
Обследуйте
:
глаза для обнаружения признаков желтухи и анемии;
язык (налёт и цвет);
пальцы для выявления «барабанных палочек».
Осмотр живота у детей
Живот в норме выпуклый у 1-2-летних и детей младшего возраста. Мышцы брюшной стенки должны быть расслаблены при пальпации.
Общее вздутие живота
можно в большинстве случаев объяснить пятью «F».
Fat - жир.
Fluid - жидкость (асцит не характерен для детей, наиболее часто встречается при нефротическом синдроме).
Faeces - фекалии (запор).
Flatus - скопление газов (мальабсорбция, кишечная непроходимость).
Fetus - плод (у девушек после пубертата нельзя исключать беременность).
Иногда причиной может быть значительное увеличение печени и/или селезёнки или гипотония мышц брюшной стенки.
Причины локального вздутия живота
:
верхнего отдела брюшной полости - дилатация желудка в результате пилорического стеноза, гепато/спленомегалии;
нижнего отдела брюшной полости - расширение жёлчного пузыря, объёмные образования. Другие признаки.
Дилатация вен при заболеваниях печени, абдоминальные стрии.
Послеоперационные рубцы.
Перистальтика - в результате стеноза привратника, кишечной непроходимости.
Ягодицы - нормальной округлой формы или истощённые, как при мальабсорбции, например при целиакии или неполноценном питании?
Пальпация живота у детей
Пальпируйте тёплыми руками, успокойте ребёнка и усадите родителя рядом. Вначале спросите, есть ли боли.
Пальпируйте систематически - печень, селезёнка, почки, мочевой пузырь - все четыре абдоминальных квадранта.
Спросите о болезненности. Следите за выражением лица ребёнка, за его гримасой во время исследования. С маленьким ребёнком можно достичь большего взаимопонимания, если вначале пропальпировать его собственной рукой или положить свои руки поверх его.
Болезненность живота у детей
Локализация:
- ограниченная при аппендиците, гепатите, пиелонефрите;
- распространённая при брыжеечном адените, перитоните.
Симптомы раздражения брюшины - часто неинформативны при прямой пальпации у детей. Боль при кашле, переносе на другое место / хождении / езде на автомобиле по кочкам предполагает наличие раздражения брюшины. Сгибание спины при ходьбе может быть следствием воспаления поясничной мышцы при аппендиците.
Гепатомегалия
Пальпируйте из правой подвздошной ямы. Определите край кончиками или боковой поверхностью пальцев.
Край может быть мягким или твёрдым.
Невозможно проникнуть над печенью.
Подвижность при дыхании.
Измерьте по среднеключичной линии, насколько нижний край печени ниже рёберной дуги (см).
Болезненность при пальпации печени вероятнее всего связана с её воспалением при гепатите.
Спленомегалия
Пальпируйте из правой подвздошной ямки.
Край обычно мягкий.
Невозможно проникнуть над селезёнкой.
Отметьте пальпируемую часть, если она значительно увеличена.
Подвижность при дыхании (попросите ребёнка задержать дыхание).
Измерьте размер по среднеключичной линии ниже края рёберной дуги (см).
При
:
Вначале осмотрите, потом пальпируйте.
Вначале поверхностная пальпация, затем глубокая.
Симптомы раздражения брюшины малоинформативны у детей.
Молчащий живот может скрывать серьёзные проблемы.
Неподвижный живот может скрывать серьёзные проблемы.
Если нет уверенности, что пальпируется.
Используйте бимануальную методику.
Поверните ребёнка на правый бок. Пальпируемая селезёнка как минимум в два раза больше нормальных размеров!
Обследование почек у детей
Обычно не пальпируются после неонатального периода, если только не увеличены или в случае гипотонии абдоминальной мускулатуры.
Используйте баллотирующую бимануальную пальпацию.
Почки смещаются при дыхании.
Можно пальпировать над ними. Болезненность указывает на наличие воспалительного процесса.
Патологические объёмные образования живота у детей
Опухоль Вильмса - опухоль почки, иногда видна, не заходит за среднюю линию.
Нейробластома - плотная опухоль неправильной формы, может заходить за среднюю линию, ребёнок обычно в очень плохом состоянии.
Скопления фекалий - подвижные, безболезненные, бугристые.
Инвагинация кишечника - острое недомогание, образование может пальпироваться, наиболее часто в правом верхнем квадранте.
Перкуссия органов живота у детей
Печень - притупление перкуторного звука позволяет определить верхний и нижний края. Зафиксируйте расстояние.
Селезёнка - притупление указывает на нижний край селезёнки.
Асцит - переменная тупость. Перкутируйте от наиболее резонантной точки до наиболее тупой.
Аускультация живота у детей
Не очень информативна при стандартном исследовании, однако важна при «остром животе».
- Усиление кишечных шумов - кишечная непроходимость, острая диарея.
- Снижение или отсутствие кишечных шумов -паралитический илеус, перитонит.
После проведения поверхностной пальпации живота исследуют доступные при глубокой пальпации органы брюшной полости, определяя их положение, размеры, форму, консистенцию, состояние поверхности, наличие болезненности. При этом могут быть обнаружены также дополнительные патологические образования, в частности, опухоли и кисты.
Условия проведения исследования такие же, как при поверхностной пальпации живота. Для уменьшения напряжения мылпт брюшного пресса нужно попросить больного слегка согнуть ноги в коленях так, чтобы подошвы полностью стояли на постели. В некоторых случаях пальпацию дополнительно проводят при вертикальном положении больного. Для уточнения границ отдельных органов наряду с пальпаторным методом используют перкуссию и аускультацию. Кроме того, с целью выявления болезненности в проекции органов, глубоко лежащих в брюшной полости и недоступных для ощупывания, применяют проникающую пальпацию. У больных с асцитом для исследования органов брюшной полости используют метод баллотирующей пальпации.
Одним из важнейших условий проведения глубокой пальпации органов брюшной полости является знание их проекции на переднюю брюшную стенку:
- левая подреберная область : кардиальный отдел желудка, хвост поджелудочной железы, селезенка, левый изгиб ободочной кишки, верхний полюс левой почки;
- эпигастралъная область : желудок, двенадцатиперстная кишка, тело поджелудочной железы, левая доля печени;
- правая подреберная область : правая доля печени, желчный пузырь, правый изгиб ободочной кишки, верхний полюс правой почки;
- левая и правая боковые области (фланки живота) : соответственно, нисходящий и восходящий отделы ободочной кишки, нижние полюсы левой и правой почек, часть петель тонкой кишки;
- пупочная область : петли тонкой кишки, поперечная ободочная кишка, нижняя горизонтальная часть двенадцатиперстной кишки, большая кривизна желудка, головка поджелудочной железы, ворота почек, мочеточники;
- левая подвздошная область : сигмовидная кишка, левый мочеточник;
- надлобковая область : петли тонкой кишки, мочевой пузырь и матка при их увеличении;
- правая подвздошная область : слепая кишка, терминальный отдел подвздошной кишки, червеобразный отросток, правый мочеточник.
Обычно соблюдают следующую последовательность пальпации органов брюшной полости: толстая кишка, желудок, поджелудочная железа, печень, желчный пузырь, селезенка. Исследование органа, в проекции которого при поверхностной пальпации выявлена болезненность, проводят в последнюю очередь, чтобы избежать диффузной защитной реакции мышц брюшной стенки.
При ощупывании толстой кишки, желудка и поджелудочной железы используют метод, детально разработанный В. П. Образцовым и получивший
название метода глубокой, скользящей, методической, топографической пальпации. Сущность его состоит в том, чтобы на выдохе проникнуть
кистью в глубину брюшной полости и, скользя кончиками пальцев по задней стенке живота, нащупать исследуемый орган, после чего,
перекатываясь через него пальцами, определить его свойства.
При проведении исследования врач кладет ладонь правой руки на переднюю брюшную стенку в области пальпируемого органа таким образом, чтобы кончики сомкнутых и слегка согнутых пальцев находились на одной линии и располагались параллельно продольной оси исследуемой части кишки или краю пальпируемого органа. Большой палеи в пальпации не участвует. Во время исследования больной должен дышать ровно, глубоко, через рот, используя диафрагмальный тип дыхания. При этом брюшная стенка на вдохе должна подниматься, а на выдохе - опускаться. Попросив больного сделать вдох, врач сдвигает кончиками пальцев пальпирующей руки кожу живота вперед, формируя перед пальцами кожную складку. Полученный таким образом запас кожи облегчает дальнейшее движение руки. После этого на выдохе, пользуясь опусканием и расслаблением передней брюшной стенки, пальцы плавно погружают в глубь живота, преодолевая сопротивление мышц и стараясь достигнуть задней стенки брюшной полости. У некоторых больных это удается осуществить не сразу, а в течение нескольких дыхательных движений. В таких случаях во время вдоха пальпирующую кисть необходимо удерживать в животе на достигнутой глубине, чтобы со следующим выдохом проникнуть еще глубже.
В конце каждого выдоха кончиками пальцев скользят в направлении, перпендикулярном длиннику кишки или краю исследуемого органа, до соприкосновения с пальпируемым образованием. При этом пальцы должны двигаться вместе с лежащей под ними кожей, а не скользить по ее поверхности. Обнаруженный орган прижимают к задней стенке живота и, перекатываясь поперек него кончиками пальцев, проводят ощупывание. Достаточно полное представление о свойствах пальпируемого органа удается получить в течение 3-5 дыхательных циклов.
При наличии напряжения мышц брюшного пресса необходимо попытаться вызвать их расслабление в зоне пальпации. С этой целью плавно надавливают лучевым краем левой кисти на переднюю брюшную стенку в стороне от пальпируемого участка.
Толстая кишка пальпируется в следующей последовательности: вначале сигмовидная кишка, затем слепая, восходящая, нисходящая и поперечная ободочная.
В норме в подавляющем большинстве случаев удается прощупать сигмовидную, слепую и поперечную ободочную кишку, тогда как восходящий и нисходящий отделы толстой кишки пальпируются непостоянно. При пальпации толстой кишки определяют ее диаметр, плотность, характер поверхности, подвижность (смещаемость), наличие перистальтики, урчания и плеска, а также болезненности в ответ на ощупывание.

Можно использовать и другой метод пальпации сигмовидной кишки. Правую руку заводят с левой стороны тела и располагают так, чтобы ладонь лежала на передневерхней ости левой подвздошной кости, а кончики пальцев находились в проекции сигмовидной кишки. Кожную складку в этом случае смещают кнутри от кишки и пальпируют в направлении: изнутри и сверху - кнаружи и вниз (рис. 45).
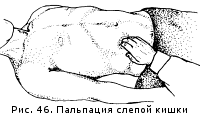
В норме сигмовидная кишка прощупывается на протяжении 15 см в виде гладкого, умеренно плотного тяжа диаметром с большой палец руки. Она безболезненна, не урчит, вяло и редко перистальтирует, легко смещается при пальпации в пределах 5 см. При удлинении брыжейки или самой сигмовидной кишки (долихосигма) она может пальпироваться"значительно медиальнее, чем обычно. Слепая кишка находится в правой подвздошной области и также имеет косой ход, пересекая почти под прямым углом правую пупочно-остную линию на границе наружной и средней ее третей. Пальпирующую кисть располагают в правой подвздошной области так, чтобы ладонь лежала на передневерхней ости правой подвздошной кости, а кончики пальцев были направлены в сторону пупка и находились в проекции слепой кишки. При пальпации кожную складку сдвигают кнутри от кишки. Пальпируют в направлении: изнутри и сверху - кнаружи и вниз (рис.46).
В норме слепая кишка имеет форму гладкого, мягкоэластического цилиндра диаметром в два поперечных пальца. Она несколько расширена книзу, где слепо заканчивается закругленным дном. Кишка безболезненна, умеренно подвижна, урчит при надавливании.
В правой подвздошной области иногда удается пропальпировать также терминальный отдел подвздошной кишки , который снизу косо впадает с внутренней стороны в слепую кишку. Пальпацию ведут вдоль внутреннего края слепой кишки в направлении сверху вниз. Если подвздошная кишка сокращена и доступна для ощупывания, она определяется в виде гладкого, плотного, подвижного, безболезненного тяжа длиной 10-15 см и диаметром не более мизинца. Она периодически расслабляется, издавая громкое урчание, и при этом как бы исчезает под рукой.

При ощупывании нисходящей ободочной кишки ладонь левой руки продвигают дальше за позвоночник и подкладывают в поперечном направлении под левую поясничную область так, чтобы пальцы находились кнаружи от длинных мышц спины. Пальпирующую правую руку заводят с левой стороны тела и располагают в левом фланке живота поперечно ходу кишки так, чтобы основание ладони было направлено кнаружи, а кончики пальцев находились на 2 см латеральнее наружного края прямой мышцы живота. Складку кожи смещают медиальнее кишки и пальпируют в направлении изнутри кнаружи, одновременно надавливая левой рукой на поясничную область (рис. 47б).
Восходящий и нисходящий отделы толстой кишки, если их удается прощупать, представляют собой подвижные, умеренно плотные, безболезненные цилиндры диаметром около 2 см.

В норме поперечная ободочная кишка имеет форму поперечно лежащего и дугообразно изогнутого книзу, умеренно плотного цилиндра диаметром около 2,5 см. Она безболезненна, легко смещается вверх и вниз. В случае, если нащупать поперечную ободочную кишку не удалось, следует повторить пальпацию после нахождения большой кривизны желудка, которая расположена на 2-3 см выше кишки. В то же время необходимо иметь в виду, что при выраженном висцероптозе поперечная ободочная кишка нередко опускается до уровня таза.
При наличии патологических изменений толстой кишки можно выявить болезненность в том или ином ее отделе, а также ряд других признаков, характерных для определенных заболеваний. Например, локальное расширение, уплотнение и бугристость поверхности ограниченного участка толстой кишки чаще всего свидетельствует об ее опухолевом поражении, хотя иногда может быть вызвано значительным скоплением в кишке твердых каловых масс. Неравномерное четкообразное утолщение и уплотнение стенки толстой кишки или терминального отдела подвздошной кишки наблюдаются при гранулематозе кишечника (болезнь Крона) и туберкулезном его поражении. Чередование спастически сокращенных и раздутых газом участков, наличие громкого урчания и шума плеска характерно для заболеваний толстой кишки воспалительного (колит) или функционального происхождения (синдром раздраженной толстой кишки).
При наличии механического препятствия для продвижения каловых масс вышележащий отдел кишки увеличивается в объеме, часто и сильно перисталътирует. Причинами механической непроходимости могут быть рубцовый или опухолевый стеноз кишки либо сдавление ее извне, например при спаечном процессе. Кроме того, при наличии спаек и раке толстой кишки подвижность пораженного отдела нередко значительно ограничена.
Если в животе имеется локальная болезненность, но ощупывание расположенного в этом отделе участка кишки не вызывает боли, это говорит о патологическом процессе в соседних органах. У больных с асцитом наличие даже небольшого количества свободной жидкости в брюшной полости существенно затрудняет пальпацию толстой кишки.
Тонкая кишка
обычно не доступна для пальпации, поскольку лежит глубоко в брюшной полости и чрезвычайно подвижна, что не
позволяет прижать ее к задней брюшной стенке. Однако при воспалительном поражении тонкой кишки (энтерит) иногда удается прощупать ее
раздутые газом и издающие шум плеска петли. Кроме того, у больных с тонкой брюшной стенкой глубокая пальпация в пупочной области дает
возможность обнаружить увеличенные мезентеральные (брыжеечные) лимфатические узлы при их воспалении (мезаденит) или поражении
метастазами рака.
Пальпацию живота проводят в двух положениях пациента: горизонтальном и вертикальном (позволяет обнаружить грыжи, опухоли, опущение и другие изменения внутренних органов, которые не прощупываются в положении лежа).
Расслабление мышц брюшной стенки достигают диафрагмальным дыханием при пальпации, низким изголовьем и сгибанием ног в коленных суставах или отвлечением внимания ребенка от действий врача.
Поверхностная пальпация
Поверхностную пальпацию живота проводят начиная с левой паховой области в симметричных областях слева и справа, поднимаясь к эпигастральной области; либо против часовой стрелки (рис. 9-3).
Признаки, выявляемые при поверхностной пальпации.
Болезненность (область проекции указывает на патологический процесс в соответствующем органе).
Резистентность (незначительное напряжение) мышц брюшной стенки, указывает на возможное вовлечение в воспалительный процесс брюшины. При этом следует проверить симптом Щеткина-Блюмберга (резкое усиление болей при внезапном отнятии от живота пальпирующей руки).
Состояние «слабых мест» передней брюшной стенки (апоневроз белой линии живота в эпигастральной области, пупочное кольцо, наружное отверстие пахового канала); степень расхождения прямых мышц живота; наличие грыж (в виде выпячиваний различных размеров в
области пупка или у наружного отверстия пахового канала; проявляются или увеличиваются в размерах при натужи- вании или кашлевом толчке), размеры грыжевого кольца.
Значительноеувеличениеорга- нов брюшной полости (печени, селезенки) или наличие крупной опухоли.
Проекция органов брюшной полости на переднюю брюшную стенку (рис. 9-4).
Левая подреберная область: кардиальный отдел желудка, хвост поджелудочной железы, селезенка, левый изгиб ободочной кишки, верхний полюс левой почки.
Эпигастральная область: желудок, двенадцатиперстная кишка, тело поджелудочной железы, левая доля печени.
Правая подреберная область: правая доля печени, желчный пузырь, правый изгиб ободочной кишки, верхний полюс правой почки.
Левая и правая боковые области: соответственно нисходящий и восходящий отделы
ободочной кишки, нижние полюсы левой и правой почек, часть петель тонкой кишки.
Пупочная область: петли тонкой кишки, поперечная ободочная кишка, нижняя горизонтальная часть двенадцатиперстной кишки, большая кривизна желудка, головка поджелудочной железы, ворота почек, мочеточники.
Левая подвздошная область: сигмовидная кишка, левый мочеточник.
Надлобковая область: петли тонкой кишки, мочевой пузырь.
Правая подвздошная область: слепая кишка, терминальный отдел подвздошной кишки, червеобразный отросток, правый мочеточник.
Глубокая пальпация

 Глубокая методическая скользящая пальпация позволяет сделать заключение о некоторых свойствах органов брюшной полости. При этом определяют локализацию и протяженность пальпируемого органа, его форму, диаметр, консистенцию (мягкая, плотная), характер поверхности (в норме гладкая, возможна бугристость), подвижность и смещаемость (в норме различные отделы кишечника подвижны), а также болезненность и урчание (в норме отсутствуют). У здоровых детей в подавляющем большинстве случаев удается прощупать сигмовидную, слепую и поперечноободочную кишку; восходящий и нисходящий отделы толстой кишки удается пальпировать непостоянно (рис. 9-5-9-7).
Глубокая методическая скользящая пальпация позволяет сделать заключение о некоторых свойствах органов брюшной полости. При этом определяют локализацию и протяженность пальпируемого органа, его форму, диаметр, консистенцию (мягкая, плотная), характер поверхности (в норме гладкая, возможна бугристость), подвижность и смещаемость (в норме различные отделы кишечника подвижны), а также болезненность и урчание (в норме отсутствуют). У здоровых детей в подавляющем большинстве случаев удается прощупать сигмовидную, слепую и поперечноободочную кишку; восходящий и нисходящий отделы толстой кишки удается пальпировать непостоянно (рис. 9-5-9-7).
Сигмовидную кишку прощупывают в левой подвздошной области в виде гладкого умеренно плотного не урчащего, вяло и редко перистальтирую- щего тяжа диаметром 2-3 см. При удлинении брыжейки или самой сигмовидной кишки (долихосигма) кишка может быть пальпирована значительно медиальнее или латеральнеє, чем обычно.
Слепая кишка имеет форму гладкого мягкоэластического цилиндра диаметром 3-4 см. Она несколько расширена книзу (грушевидное расширение), где слепо заканчивается. При надавливании возникает урчание.
В правой подвздошной области иногда можно пальпировать терминальный отдел подвздошной кишки в виде цилиндра мягкоэластической консистенции диаметром 1-1,5 см; хорошо перистальтирует и урчит при пальпации.
Восходящий и нисходящий отделы толстой кишки расположены продольно, соответственно в правой и левой боковых областях живота. Представляют подвижные и умеренно плотные безболезненные цилиндры диаметром около 2 см (см.
Рис. 9-6).
Поперечная ободочная кишка пальпируется в пупочной области в виде цилиндра, изогнутого дугообразно книзу, умеренно плотного, диаметром около 2,5 см, не урчит (см. рис. 9-7).
Тонкая кишка обычно не пальпируется, поскольку расположена глубоко в брюшной полости и очень подвижна.
У больных с тонкой брюшной стенкой глубокая пальпация пупочной области позволяет выявить увеличенние мезентериальных (брыжеечных) лимфатических узлов.
Большая кривизна желудка и пилорический отдел трудно доступны для пальпации; другие отделы желудка не удается пальпировать совсем. Для определения нижней границы желудка чаще используют метод выявления «шума плеска». В норме у старших детей нижняя граница желудка расположена выше пупка на 2-4 см.
Поджелудочную железу удается пальпировать очень редко, поэтому диагностическое значение имеют болевые точки и зоны на передней брюшной стенке. Головка поджелудочной железы проецирована в зоне Шоффара-Риве, которая имеет форму прямоугольного треугольника, расположенного в правом верхнем квадранте пупочной области. Одна вершина этого треугольника лежит на пупке, один из катетов - срединная линия, а гипотенуза представляет внутреннюю треть линии, соединяющей пупок с правой реберной дугой и образующей со срединной линией угол 45°. Хвостовая часть поджелудочной железы проецирована в точке Мейо-Робсона, которая находится на биссектрисе левого верхнего квадранта живота, на 1/3 расстояния от края реберной дуги (рис. 9-8, 9-9).
Пальпация печени (рис. 9-10). Перед пальпацией предварительно перкуторно определяют локализацию нижнего края печени. По правой срединно-ключичной линии у детей раннего возраста край печени обычно выступает из-под реберного края на 1-2 см, а у детей старше 5-7 лет он расположен на уровне реберной дуги. При пальпации нижнего края печени определяют его консистенцию, форму, болезненность (в норме - безболезненный, слегка заостренный, мягкоэл астич н ы й).
Желчный пузырь в норме не доступен для пальпации. Проекция желчного пузыря на переднюю брюшную стенку соответствует месту пересечения наружного края правой прямой мышцы живота с реберной дугой (точка желчного пузыря, рис. 9-11). О патологии желчного пузыря могут свидетельствовать ряд симптомов.
Симптом Кера (рис. 9-12)- появление резкой болезненности в точке желчного пузыря на высоте вдоха при обычной пальпации желчного пузыря).
Симптом Мерфи (сильная и резкая боль в момент вдоха при погружении пальцев руки врача в область проекции желчного пузыря, что заставляет больного прервать вдох).
Симптом Ортнера (рис. 9-13) - боль в правом подреберье при поко- лачивании краем с одинаковой силой поочередно по обеим реберным дугам).

Симптом Георгиевского- Мюсси (френикус-симптом, рис. 9-14)- болезненность в точке поверхностного расположения правого диафрагмального нерва. Выявляют путем одновременного надавливания кончиками пальцев в промежутке между ножками обеих грудино-ключично-сосцевидных мышц над медиальными концами ключиц.
 Пальпацию селезенки (рис. 9-15) проводят в положении больного на спине и на правом боку. Слегка согнутые пальцы правой руки располагают примерно напротив X ребра на 3-4 см ниже левой реберной дуги параллельно ей. На вдохе селезенка больного (если она увеличена) выходит из- под края реберной дуги, наталкивается на пальпирующие пальцы и «соскальзывает» с них. В норме пальпировать селезенку не удает-
Пальпацию селезенки (рис. 9-15) проводят в положении больного на спине и на правом боку. Слегка согнутые пальцы правой руки располагают примерно напротив X ребра на 3-4 см ниже левой реберной дуги параллельно ей. На вдохе селезенка больного (если она увеличена) выходит из- под края реберной дуги, наталкивается на пальпирующие пальцы и «соскальзывает» с них. В норме пальпировать селезенку не удает-
ся, поскольку ее передний край не доходит до края реберной дуги приблизительно на 3-4 см. Селезенку можно прощупать при ее увеличении (спленомегалия) не менее чем в 1,5-2 раза. При пальпации селезенки оценивают ее форму, консистенцию, состояние поверхности, подвижность, болезненность.
ПАЛЬПАЦИЯ (лат. palpatio поглаживание) - один из основных клинических методов непосредственного исследования больного с помощью осязания для изучения физических свойств тканей и органов, топографических соотношений между ними, их чувствительности и обнаружения нек-рых функциональных явлений в организме. Пальпация широко применяется в повседневной врачебной практике при обследовании больного (см.).
Пальпация была известна еще в древности; о ней упоминается в сочинениях Гиппократа. Однако этот метод продолжает совершенствоваться. История применения Пальпации свидетельствует о том, что для получения ценных клин, данных с ее помощью не только необходим опыт, но и тщательно разработанная общая методика. Физиол, основой П. являются осязание и температурное ощущение ощупывающими пальцами. При прощупывании какого-либо органа или образования через промежуточную среду, напр, через брюшную стенку, осязательное ощущение получается только в том случае, если плотность пальпируемого тела превышает плотность промежуточной среды. При движении ощупывающих пальцев осязательное ощущение возникает в момент изменения консистенции тканей под пальцами или при препятствии движению; относительно мягкое тело (напр., кишку) можно пальпировать во время движения пальцев только путем прижатия его к твердой основе.
В зависимости от преследуемой цели при исследовании органа или системы П. ведут различно, но всегда по определенным правилам; несоблюдение их приводит к неясным, а иногда и ошибочным результатам. Напр., кожу или мышцы прощупывают, взяв их в складку для установления толщины, упругости, эластичности. Для определения температуры частей тела руки кладут плашмя на туловище и конечности (при шоке, напр., обнаруживается резкая разница температуры), на симметричные суставы (кожа над воспаленным суставом теплее) и т. п.
Пульс ощупывают, придавливая к стенке артерии лежащие над ней ткани двумя пальцами. Голосовое дрожание (см.) определяют, приложив руку плашмя к грудной клетке и заставляя больного громко произносить отрывистые звуки. При П. живота (см.) руку плашмя кладут на живот и производят ею различные движения при поверхностной, ориентировочной П. или же вдавливают руку, согнув пальцы определенным образом при глубокой Пальпации, при этом пользуются приближением их к задней брюшной стенке во время выдоха и скользят по ней (скользящая Пальпация). При обследовании больных гинекол. или урол, заболеванием П. может проводиться с введением пальцев во влагалище или прямую кишку (см. Гинекологическое исследование , Ректальное исследование).
По способу различают поверхностную и глубокую П. Разновидностью последней является проникающая Пальпация путем вдавления верхушки одного пальца в какую-либо точку тела для определения болевых пунктов. Кроме того, выделяют П. обеими руками - бимануальную П., толчкообразную П.- для определения баллотирования плотных тел в жидкости (напр., печени в брюшной полости при асците) и скользящую П.-для исследования органов в глубине брюшной полости.
Несмотря на широкое применение рентгенографии, П. не потеряла значения для распознавания даже заболеваний костей и суставов, а для исследования лимфатических узлов (см.) остается незаменимым методом. Наряду с другими основными непосредственными методами клин, исследования П. имеет особое значение при изучении клин, анатомии и физиологии внутренних органов.
Пальпация сердца производится с целью определения местонахождения верхушечного толчка, изучения его свойств, а также для отыскания нек-рых колебаний и дрожаний в грудной (предсердечной) области («кошачье мурлыканье», короткие толчки при ритме галопа, шум трения перикарда), наблюдающихся при заболевании клапанов сердца, миокарда или перикарда. П. сердца производят в вертикальном и лежачем положении больного.
При П. верхушечного толчка определяют его местоположение, частоту, ритм и силу. В нек-рых случаях верхушечный толчок приобретает следующие особенности: он может стать куполообразным, производя впечатление подкатывающегося во время систолы под пальпирующие пальцы полушара, что наблюдается при значительной гипертрофии левого сердца, гл. обр. при недостаточности клапанов аорты. При аневризме левого желудочка сердечный толчок может быть разлитым и приобретает характерные особенности от пассивных движений измененной стенки сердца во врвхмя систолы; иногда к верхушечному толчку, перед ним в пресистоле или же после него в протодиастоле, присоединяются добавочные толчки, во время к-рых также выслушиваются добавочные тоны (ритм галопа). При недостаточности клапана аорты добавочный толчок может быть настолько выражен, что верхушечный толчок сердца становится двойным. Иногда во время или вместо толчка наблюдается сотрясение всей грудной области, что бывает при ранних экстрасистолах или при совпадении систолы предсердий с систолой желудочков при полной поперечной блокаде сердца. Путем пальпации в нек-рых случаях могут определяться и тоны сердца при их усилении (как короткие толчки).
Особое дребезжание ощущается при сужении или расширении отверстий сердца. Оно напоминает кошачье мурлыканье и зависит от звуковых вибраций низкой частоты, к-рые производит ток крови на месте сужения или расширения русла или патол, изменения клапанов сердца. Это дребезжание встречается чаще всего у верхушки при митральном стенозе, во втором межреберном промежутке справа - при сужении аорты и слева - при сужении легочной артерии. Оно может наблюдаться также у мечевидного отростка при сужении правого атриовентрикулярного отверстия и при недостаточности клапана аорты.
Пальпация пульса всегда имела большое значение в распознавании болезни. П. пульса дает возможность судить о ритме и ударном объеме сердца, об АД, о состоянии стенок артерий, иногда о заболевании клапанов сердца и о лихорадочном состоянии. Можно пальпировать любую доступную артерию, но удобнее ощупывать поверхностно расположенные артерии, как, напр., лучевую артерию, височную или сонную артерии. Чаще всего пальпируют лучевую артерию. Необходимо одновременно или последовательно прощупывать лучевые артерии на обеих руках, чтобы избежать ошибок при аномалии развития или расположения лучевой артерии, а также для установления разницы свойств пульса лучевых артерий (аневризма или коарктации аорты, сужение плечевой артерии). Во время ощупывания надавливают на артерию то одним, то другим пальцем; прижимая ее к подлежащей кости, производят скользящие движения пальцев в поперечном к оси артерии направлении для выяснения физических свойств стенок артерии. П. артерий ног необходима для постановки диагноза эндартериита, атеросклероза и других болезней периферических артерий.
Пальпация грудной клетки позволяет определить состояние костей, ее образующих (ребра, позвоночник, лопатки), изменения их формы, окостенение реберных хрящей, подвижность грудной клетки, а также болезненность ребер, лопаток и позвонков, для определения к-рой, кроме П., применяют и постукивание. При П. грудной клетки отмечают температуру кожи, возможную крепитацию в ней и другие физические свойства мягких тканей, а также болезненность их, в частности болевые точки в межреберьях. П. дает возможность определить в области грудной клетки гнойные поверхностные скопления (абсцесс, флегмона), прорывы под кожу гнойного плеврита. Пальпаторно через грудную клетку могут быть установлены хрипы в легких, шум трения плевры, а также изменения в характере голосового дрожания.
Пальпация живота наряду с рентгенол. исследованием является главным методом физического исследования при диагностике заболеваний органов брюшной полости. Этот метод, значение к-рого для клиники раньше других оценили франц. врачи, в частности Гленар (F. Glenard), разработан гл. обр. русскими терапевтами В. П. Образцовым, Н. Д. Стражеско и др. В. П. Образцов впервые дал подробное описание физических свойств каждого из прощупываемых отделов пищеварительной системы в нормальном их состоянии. Это, во-первых, послужило основанием для применения Пальпации живота в клин, практике наравне с другими физическими методами обследования, во-вторых, позволило изучать еще в дорентгеновскую эпоху топографические отношения в брюшной полости на живом человеке; в-третьих, дало возможность, сравнивая физические свойства органов и их топографические отношения в норме и при различных патол. состояниях, делать чрезвычайно ценные заключения для диагностики заболеваний брюшной полости. В.П. Образцов и его ученики разработали в деталях технику П. брюшной полости.
При П. по методу Образцова - Стражеско мускулатура брюшного пресса у исследуемого должна быть расслаблена, а исследующий своими прикосновениями и приемами не должен вызывать ее напряжения. Для этого больной, расслабив всю мускулатуру, должен спокойно лежать на удобной, не слишком мягкой постели или на кушетке с вытянутыми ногами и сложенными на груди руками и спокойно, глубоко дышать, пользуясь диафрагмальным дыханием; иод голову больного подкла-дывают небольшую подушку. Врач садится лицом к больному с правой стороны кровати на жесткий стул, высота к-рого должна быть на уровне ложа больного. Помещение, где обследуют больного, должно быть теплым; руки у врача - теплыми и сухими.
Исследование нужно производить осторожно и нежно, не причиняя, по возможности, боли, т. к. всякое прикосновение к обнаженному животу холодными руками или грубое, причиняющее боль исследование вызывает рефлекторное сокращение мускулатуры брюшного пресса, что затрудняет ощупывание органов брюшной полости. При вздутии живота больному иногда приходится предварительно назначать слабительное или клизмы для того, чтобы освободить кишечник, а для достижения полного расслабления мускулатуры брюшного пресса исследование нужно производить в теплой ванне. Нек-рые органы или их отделы (левая доля печени, малая кривизна желудка, селезенка, почка, слепая кишка), опухоли более доступны для ощупывания в вертикальном положении больного. В вертикальном положении больного обследуют гл. обр. надчревье (подложечную область) и боковые области брюшной полости. Для обнаружения патол, процесса, меняющего морфол, состояние органов и их топографические соотношения или извращающего их функцию, пользуются поверхностным и глубоким ощупыванием. Поверхностная П. является ориентировочной. Врач кладет правую руку на живот больного плашмя или слегка согнув пальцы и постепенно, осторожно прощупывает все области живота, обращая прежде всего внимание на напряжение брюшного пресса, болезненность и ее локализацию. В случае значительного увеличения паренхиматозных органов, напряжения желудка или петель кишок, а также при наличии больших опухолей даже поверхностная П. дает много данных для диагностики. Однако более ценную информацию дает глубокая систематическая П., для к-рой наиболее приемлемой является следующая последовательность: сигмовидная кишка, слепая кишка с отростком, конечная часть подвздошной кишки, восходящая и нисходящая части ободочной кишки, желудок с его отделами, поперечная ободочная кишка, печень, селезенка, двенадцатиперстная кишка, поджелудочная железа и почки.
Для ощупывания желудка и кишок необходимо применять глубокую скользящую П. по методу Образцова.
Глубокая П. основана на том, что пальцы погружают в брюшную полость постепенно, пользуясь расслаблением брюшной стенки, наступающим при выдохе, и доходят до задней стенки брюшной полости или подлежащего органа. Затем скользят верхушками пальцев в направлении, поперечном оси исследуемого органа, при этом придавливают орган к задней стенке и, продолжая скольжение, перекатываются через пальпируемую кишку или кривизну желудка. В зависимости от положения органа скользящие движения совершают либо изнутри кнаружи (S-образная кривизна, слепая кишка), либо сверху вниз (желудок, поперечная ободочная кишка), переходя в более или менее косое направление по мере отклонения этих органов от горизонтального или вертикального хода. Скользящие движения пальцев начинают на нек-ром расстоянии от одной стороны исследуемого тела и заканчивают по другую его сторону. Движения пальпирующей руки обязательно совершают вместе с кожей, а не на коже. П. производят либо одной рукой, положив на нее другую руку для усиления давления, либо обеими руками одновременно (бимануальная П.). Если пальпируют одной рукой, то другую можно использовать или для надавливания на брюшной пресс в стороне от поля П. с целью уменьшить или преодолеть в этом месте сопротивление брюшной стенки, способствовать расслаблению брюшного пресса в р-не ощупывания, или для приближения исследуемого органа к пальпирующей руке.
Пальпация сигмовидной кишки ведется справа налево, перпендикулярно к оси кишки, к-рая обычно расположена косо в левой подвздошной впадине на границе средней и наружной трети линии, соединяющей пупок с передней верхней остью подвздошной кости (linea umbilicoiliaca). П. производят сложенными вместе и слегка согнутыми четырьмя пальцами или латеральной стороной мизинца правой руки. Погрузив пальцы кнутри от предполагаемого положения кишки и достигнув ими задней стенки брюшной полости, скользят по ней в указанном направлении, т. е. кнаружи и книзу. При этом движении кишка, будучи придавлена к задней стенке, сперва скользит по ней, а затем (т. к. брыжейка ее имеет определенную ширину и натягивается) при дальнейшем движении руки выскальзывает из-под пальцев, и в этот момент пальпирующие пальцы обходят ее почти по всей периферии, т. е. прощупывают. Применяя описываемую методику, удается прощупать сигмовидную кишку у 90-95 из 100 человек. В норме сигмовидная кишка прощупывается на протяжении 20-25 см в форме гладкого плотноватого цилиндра толщиной 2-3 см, к-рый можно смещать в сторону в пределах 3-5 см. Она безболезненна, вяло и редко перистальтирует, урчащий звук при П. отсутствует.
Пальпация слепой кишки и червеобразного отростка. При П. слепой кишки применяется та же методика, что и при П. сигмовидной кишки. При П. находят не только слепой мешок, но прощупывают восходящую кишку на протяжении 10-12 см. Слепая кишка в норме прощупывается в 80-85% случаев в форме умеренно напряженного, несколько расширяющегося книзу цилиндра диам. 2-3 см с закругленным дном. При надавливании на него слышно урчание. П. кишки боли не причиняет и позволяет убедиться в пассивной ее подвижности в пределах 2-3 см. Нижний край слепого мешка у мужчин расположен на 0,5 см выше межостной линии, у женщин - на 1 -1,5 см ниже ее.
При П. правой паховой области удается в 80-85% случаев прощупать на протяжении 15-20 см конечный отрезок подвздошной кишки, поднимающийся снизу и слева из малого таза, чтобы соединиться с толстой кишкой. Направление этого отрезка большей частью снизу и слева вверх и вправо, вследствие чего П. ведется почти параллельно linea umbilicoiliaca, но ниже ее. Прощупывается конечный отрезок подвздошной кишки в глубине правой подвздошной ямки в форме мягкого легко перистальтирующего пассивно подвижного цилиндра толщиной с мизинец или карандаш; при выскальзывании его из-под пальцев слышится урчание. Найдя конечный отрезок подвздошной кишки, можно сделать попытку отыскать выше или ниже его червеобразный отросток. Его легче найти, предварительно прощупав брюшко большой поясничной мышцы, нахождение к-рого облегчается, если исследуемый слегка поднимет выпрямленную правую ногу. П. отростка облегчается на сокращенном брюшке мышцы. Он прощупывается в 20-25% случаев в виде тоненького толщиной с гусиное перо безболезненного цилиндрика, к-рый не меняет под руками своей консистенции и не урчит. Однако, если этот цилиндр прощупывается выше или ниже подвздошной кишки, нельзя быть уверенным, что это червеобразный отросток, т. к. его могут имитировать дупликатура брыжейки и лимф, пучок. Трудность П. червеобразного отростка заключается еще и в том, что он занимает у разных людей неодинаковое положение по отношению к слепой кишке; напр., при нахождении отростка позади кишки прощупать его невозможно. При воспалении отростка вследствие его утолщения, обезображивания, фиксации и уплотнения возможность его отыскания путем П. значительно возрастает. Прощупывание слепой кишки, конечного отрезка подвздошной кишки и червеобразного отростка производится правой рукой со сложенными вместе четырьмя пальцами, несколько согнутыми в суставах. При напряжении мышц брюшного пресса, для того чтобы вызвать расслабление их в области П., следует лучевой стороной левой руки надавить в области пупка.
Для пальпации восходящей и ни сходящей об о-д очной кишки применяют бимануальное ощупывание. По методу, предложенному В. X. Василенко, кисть левой руки подкладывают под левую и затем правую половину поясницы, а пальцами правой руки, погруженной в брюшную полость до соприкосновения с левой рукой, скользят кнаружи перпендикулярно оси кишки.
Пальпация поперечной ободочной кишки производится одной правой рукой со сложенными и несколько согнутыми четырьмя пальцами или обеими руками. Т. к. положение этой кишки непостоянно, для ее отыскания определяют посредством «перкуторной пальпации Образцова» положение нижней границы желудка и ведут исследование отступя книзу на 2-3 см. П. производят, положив правую руку или обе руки с согнутыми пальцами по бокам белой линии живота (билатеральная П.) и отодвинув кожу несколько вверх; затем постепенно погружают руку, пользуясь расслаблением брюшного пресса во время выдоха, вплоть до соприкосновения с задней стенкой живота; дойдя до задней стенки, скользят по ней книзу. Кишка прощупывается (если возможно ее пропалышровать) в форме идущего дугообразно и поперечно цилиндра умеренной плотности толщиной в 2-2,5 см, легко перемещающегося вверх и вниз, не урчащего и безболезненного. Если на указанном месте кишка не прощупывается, то тем же приемом обследуют брюшную полость ниже и в боковых фланковых областях, изменив соответствующим образом положение пальпирующих рук. Поперечная ободочная кишка в норме прощупывается в 60-70% случаев.
Кроме указанных отрезков кишок, в редких случаях удается прощупать.горизонтальные части двенадцатиперстной кишки и кривизны ободочной кишки, а также случайно попавшую в подвздошные ямки петлю тонкой кишки. Вообще же тонкая кишка ощупыванию не поддается. В связи с глубоким расположением, большой подвижностью и тонкими стенками прижать ее к задней стенке брюшной полости не удается, а без этого прощупать отрезок кишки в нормальном состоянии невозможно.
Пальцевое ощупывание прямой кишки после предварительной очистки ее клизмой производится в коленно-локтевом положении больного (см. Ректальное исследование). В прямую кишку вводят смазанный жиром указательный палец и медленными движениями осторожно продвигают на возможную глубину. При чрезвычайно большой чувствительности пациента, трещинах и воспалительных процессах приходится до введения пальца анестезировать сфинктер заднего прохода и ампулу прямой кишки путем вкладывания тампона, смоченного 1 - 2% р-ром кокаина. Пройдя сфинктер, палец встречает впереди у мужчин предстательную железу, а у женщин влагалищную часть шейки матки; по ней палец нужно продвинуть вверх и, обойдя крестцово-копчиковую складку, по возможности, дойти до конечной складки, закрывающей вход в сигмовидную кишку, к-рая находится на 11 -13 см выше заднего прохода. П. начальных (глубоких) отделов прямой кишки облегчается, если больной присядет на корточки и слегка натужится. Обследовав пальцем переднюю стенку, поворачивают палец кзади и ощупывают задне-крестцовую, а затем и боковые стенки. На основании П. врач составляет представление о состоянии слизистой оболочки (язвы, папилломы, полипы, варикозные узлы, отечность и припухание слизистой оболочки, рубцовые сужения, новообразования и пр.), а также о состоянии клетчатки, окружающей прямую кишку, дугласова пространства (прямокишечно-маточное углубление, T; excavatio rectouterina), предстательной железы, матки с ее придатками и костей таза.
При П. органов брюшной полости В. П. Образцов придерживался принципа двойной проверки обнаруженных явлений. Напр., для того чтобы удостовериться, что прощупанный отрезок кишки есть конечный отрезок подвздошной кишки, необходимо найти слепую кишку; для установления величины желудка данные П. проверяют перкуссией и «перкуторной пальпацией» желудка.
При прощупывании органов нужно пользоваться их дыхательными экскурсиями. П. начинают с более доступных органов, переходя затем к менее доступным. При прощупывании края органа нужно положить концы сложенных пальцев правой руки по этому краю, вдавить немного брюшную стенку и держать пальцы неподвижно, заставляя исследуемого глубоко дышать диафрагмой. Тогда движущийся во время дыхания орган то выскальзывает из-под пальцев, то вновь подходит к ним, что дает возможность прощупать его и составить представление о его физических свойствах.
Пальпация печени и желчного пузыря производится в положении больного стоя или лежа на спине. В нек-рых случаях прощупывание печени облегчается при диагональном положении больного на левом боку; при этом печень под действием силы тяжести выходит из подреберья и легче прощупывается ее нижнепередний край. Прощупывание печени и желчного пузыря производится по общим правилам П., причем больше всего обращается внимание на передненижний край печени, по свойствам к-рого судят о физическом состоянии самой печени, ее положении и форме. Во многих случаях (особенно при опущении или увеличении органа), кроме края печени, к-рый пальпаторно можно проследить зачастую от левой подреберной области до правой, удается прощупать и верхнепереднюю и нижнезаднюю ее поверхности.
Исследующий садится справа рядом с кроватью больного на стул или табурет лицом к исследуемому, кладет ладонь и четыре пальца левой руки на правую поясничную область, а большим пальцем левой руки надавливает сбоку и спереди на реберную дугу, что способствует приближению печени к пальпирующей правой руке, и, затрудняя расширение грудной клетки во время вдоха, создает возможность для больших экскурсий правого купола диафрагмы. Ладонь правой руки кладут плашмя со слегка согнутыми пальцами на живот больного непосредственно у реберной дуги, по сосковой линии, и концами пальцев немного вдавливают брюшную стенку. После такой установки рук предлагают исследуемому сделать глубокий вдох, и печень, опускаясь, сперва подходит к пальцам, затем их обходит и, наконец, выскальзывает из-под пальцев, т. е. прощупывается. Рука исследующего все время остается неподвижной; прием повторяется несколько раз. Т. к. положение края печени может быть различным, то для того чтобы знать, где расположить пальцы пальпирующей руки, нужно предварительно определить положение нижнего края печени перкуссией. Край нормальной печени, прощупываемый в конце глубокого вдоха на 1 - 2 см ниже реберной дуги, представляется мягким, острым, легко подворачивающимся и нечувствительным. По данным В. П. Образцова, нормальная печень прощупывается в 88% случаев. При сильном вздутии живота для облегчения прощупывания исследование лучше производить натощак, после дачи слабительного, а при больших скоплениях жидкости в брюшной полости - после предварительного лапароцентеза (см.).
Желчный пузырь, ввиду того что он мягок и выступает очень мало из-под края печени, в норме не прощупывается. Но при увеличении пузыря (водянка, наполнение камнями, рак и пр.) он становится доступным пальпации. Прощупывание пузыря ведется в том же положении больного, что и при П. печени. Находят край печени и сразу ниже его, у наружного края правой прямой мышцы живота, производят по правилам прощупывания самой печени пальпацию желчного пузыря. Легче всего можно его обнаруячить движением пальцев поперечно оси пузыря. Желчный пузырь пальпаторно определяется в виде грушевидного тела различной величины, плотности и болезненности в зависимости от характера патол, процесса в нем самом или в окружающих его органах, напр, мягкоэластический пузырь - при закупорке общего желчного протока (признак Курвуазье - Террье), плотнобугристый пузырь - при переполнении камнями и при воспалении стенки. Увеличенный пузырь подвижен при дыхании и совершает боковые маятникообразные движения. Подвижность пузыря утрачивается при воспалении покрывающей его брюшины - перихо-лецистите.
Пальпация селезенки производится в положении больного на спине или в правом боковом диагональном положении. Исследующий кладет плашмя левую руку на левую половину грудной клетки в области VII-X ребер и слегка надавливает на нее, чем достигается фиксирование левой половины грудной клетки и увеличение дыхательных экскурсий левого купола диафрагмы. Правую руку со слегка согнутыми пальцами кладут плашмя ниже реберного края по линии, представляющей продолжение X ребра, и слегка вдавливают брюшную стенку, после чего предлагают больному сделать глубокий вдох; край селезенки подходит к пальцам, обходит их и выскальзывает, т. е. прощупывается. Такой прием проделывают несколько раз, причем пальпирующая рука остается все время неподвижной. При ненахожде-нии края селезенки сразу ниже реберной дуги, особенно при ощущении неясного сопротивления, как от какого-то тела, находящегося в этом месте, пальцы правой руки продвигают на 2-3 см ншке или несколько вбок и просят при этом больного делать глубокие вдохи. Иногда прощупывание облегчается тем, что левой рукой, подведенной под больного, надавливают сзади на нижние ребра. Нормальная, не увеличенная селезенка не прощупывается; ее можно пропальпировать только при большом энтероптозе. Прощупав селезенку, стараются определить ее консистенцию, болезненность, состояние ее края и поверхности.
Пальпация поджелудочной железы крайне трудна ввиду глубокого положения и мягкой консистенции органа. Только у исхудавших больных с расслабленным брюшным прессом и опущением внутренностей можно прощупать нормальную железу (в 4- 5% случаев у женщин и в 1-2% случаев у мужчин). Уплотненная поджелудочная железа при циррозе ее или новообразовании или при кисте в ней прощупывается значительно легче. П. поджелудочной железы нужно производить утром натощак после приема слабительного. Предварительно следует прощупать большую кривизну желудка, определить положение привратника и пропальпировать правый изгиб поперечной ободочной кишки. Желательно пальпаторно найти и горизонтальную (нижнюю) часть двенадцатиперстной кишки. Тогда определится место, где нужно искать ощупыванием головку поджелудочной железы; ее прощупать легче, чем тело железы ввиду большей величины и более частого уплотнения. Прощупывание производится по правилам глубокой скользящей П., обычно выше правой части большой кривизны желудка. С заключениями относительно прощупы-ваемости железы нужно быть крайне осторожным, т. к. можно легко принять за железу часть желудка, часть поперечной ободочной кишки, пакет лимф, узлов и пр.
Пальпация почек является наиболее простым и доступным методом исследования почек, имеющим исключительное значение при хирургических заболеваниях их. Прощупывание почек нужно производить в стоячем и в лежачем положении больного, как это рекомендовал еще С. П. Боткин. Прощупывание в положении стоя производят по методике так наз. ф лайковой П, Врач сидит на стуле лицом к стоящему обнаженному больному. Расположив левую руку поперечно туловищу больного сзади ниже XII ребра, правую руку кладут спереди и сбоку плашмя на фланк (т. е. боковую область живота, кнаружи от прямой мышцы) ниже XII ребра, параллельно оси туловища больного, т. е. вертикально. Больной делает глубокие вдохи, а врач, пользуясь расслаблением брюшного пресса во время выдоха, стремится свести пальцы обеих рук до соприкосновения через брюшные стенки, т. е. пальпирует бимануально. Т. о. исследуется сначала правый, а затем и левый фланк.
Нормально расположенная почка не прощупывается; прощупываемость почки при фланковой пальпации всегда указывает на ее опущение или увеличение.
Для детального ознакомления с формой, величиной, консистенцией и конфигурацией почек, а также для определения степени их подвижности необходимо производить П. в лежачем положении больного на спине и на боку. Положение больного и приемы П. те же, что и при прощупывании печени (для правой почки) или селезенки (для левой почки). При прощупывании правой почки кладут правую руку со слегка согнутыми пальцами на живот больному кнаружи от наружного края прямой мышцы так, чтобы концы пальцев находились на 2-3 см ниже реберной дуги, а левую руку подводят под поясничную область. При каждом выдохе врач стремится продвинуть концы пальцев правой руки все глубже до соприкосновения с задней стенкой брюшной полости и через последнюю со своей левой рукой. Затем движениями левой руки через толщу поясничных мышц он приподнимает лежащую на них почку и подводит ее под пальцы правой руки; в это время больной должен сделать неглубокий вдох. Если почка прощупывается, то она целиком или только нижний ее круглый полюс подходит под пальцы правой руки, к-рая его захватывает, усилив давление кзади. Затем, не ослабляя давления и не уменьшая сведения обеих рук, начинают скользить пальцами правой руки книзу до выскальзывания почки и в этот момент составляют окончательное представление об ее величине, форме, консистенции и степени подвижности. Если почка резко подвижна или блуждает, следует захватить ее правой рукой и установить путем смещения в стороны, вверх и вниз пределы ее подвижности. Полезно также для определения характера увеличения почки применять метод баллотирования, предложенный Ф. Гюйоном. Одновременно с II. почки в положении больного па спине должна проводиться П. на боку. При исследовании левой почки больной лежит на правом боку, при исследовании правой почки - на левом боку. Прощупав почку между двумя руками, наносят путем отрывистых сгибаний пальцев руки, лежащей сзади, ряд толчков по поясничной области, к-рые передаются через почку другой руке; это позволяет лучше судить о ее болезненности, консистенции, содержимом кистовидной опухоли почки и т. д.
Мочеточник в норме безболезнен и не прощупывается. При наличии в нем инфильтратов или больших камней эти образования иногда могут прощупываться у женщин с дряблым животом или у очень худых мужчин, но полной уверенности, что это мочеточник, без рентгеновского контроля быть не может.
П. лобковой области позволяет обнаружить мочевой пузырь при переполнении его мочой в виде сферического упругоплотного тела, увеличенную матку при беременности или опухоли.
Пальпация опухолeй брюшной полости является одним из важнейших способов их диагностики. Посредством ощупывания обнаруживают опухоль, определяют ее принадлежность к брюшной полости и отношение к соседним органам, подвижность, составляют представление о ее природе (воспаление, новообразование) и о возможности удаления ее оперативным путем. Ощупывание опухоли производят также под контролем рентгеноскопии.
Опухоли брюшной стенки, в отличие от внутрибрюшинных и забрюшинных, расположены более поверхностно, нередко обнаруживаются при осмотре, отчетливо прощупываются, при напряжении брюшного пресса фиксируются, но хуже прощупываются, а при сокращении мышц не исчезают вовсе из поля П., как это бывает при внутрибрюшинных опухолях. При дыхательных экскурсиях они перемещаются в переднезаднем направлении при выпячивании брюшного пресса во время вдоха и западают во время выдоха.
Опухоли, расположенные за брюшиной, довольно тесно соприкасаются с задней стенкой брюшной полости, малоподвижны при дыхании и менее подвижны при П., а главное - всегда бывают прикрыты кишками или желудком. Исключением в отношении подвижности являются небольшие опухоли почек и опухоли хвоста поджелудочной железы, к-рые бывают, несмотря на свое забрюшинное расположение, нередко достаточно подвижны. Еще большей дыхательной и пассивной подвижностью отличаются опухоли, расположенные внутрибрюшинно; чем ближе они расположены к диафрагме, тем большей подвижностью сверху вниз они отличаются при вдохе. В зависимости от ширины или длины прикрывающих связок того органа, к-рому принадлежит опухоль, находится ее пассивная подвижность. Однако иногда опухоли хорошо укрепленных в норме отделов жел.-киш. тракта приобретают большую подвижность благодаря врожденной чрезмерной длине брыжейки и связок или растяжению укрепляющего аппарата во время роста опухоли. Напр., нередко обладают большой подвижностью опухоли привратника желудка или опухоли слепой кишки. Внутрибрюшинные опухоли теряют как дыхательную, так и пассивную подвижность в том случае, если вокруг них развивается воспаление брюшины, после к-рого наблюдаются плотные сращения опухоли с окружающими ее органами.
Нахождение опухоли, установление ее внутрибрюшинной локализации являются первым моментом в процессе распознавания. После этого детально изучают ее физические свойства - форму, плотность, эластичность, бугристость, наличие в ней флюктуации, болезненность и пр. Определение принадлежности опухоли тому или другому внутрибрюшинному органу становится возможным только после предварительной топографической П. всей брюшной полости и конкретного установления у больного положения и свойств каждого органа в отдельности. Такое конкретное изучение топографических отношений необходимо, т. к. из-за роста опухоли нормальные отношения в локализации органов зачастую бывают нарушены и извращены.
Библиография: Василенко В.Х. Методика пальпацп coli ascendentis et descendentis, Медич. журн., т. 5, в. 1, с. 203, 1935; Губергриц А. Я. Непосредственное исследование больного, М., 1972; Игнатов С. И. Руководство по клиническому исследованию ребенка, М., 1978; Образцов В. П. К физическому исследованию желудочно-кишечного канала и сердца, Киев, 1915; о н же, Избранные труды, Киев, 1950; Пропедевтика внутренних болезней, под ред. В. X. Василенко и др., с. 41 и др., М., 1974; С т р аж e с -к о Н. Д. Основы физической диагностики заболеваний брюшной полости, Киев, 1951; Тур А. Ф. Пропедевтика детских болезней, с. 325, JI., 1971; С о h n Т. Die Palpablen Gebilde des normalen menschlichen Korpers und deren methodische Palpation, Bd 1 - 3, B., 1905 -1911; Gastroenterology, ed. by H. L. Bockus, v. 1, Philadelphia a. o., 1974; Glenard F. Les ptoses visc6rales, P., 1899; Goldschei-d e r, tiber die Physiologie des Palpiereris, Klin. Wschr., S. 961, 1923; Hausma nn T h. Die methodische Intestmalpalpation, B., 1910; N a e g e 1 i T h. Klinische Diagnose der Bauchgeschwulste, Miinchen, 1926.
B. Х. Василенко, H. Д. Стражеско; B. П. Бисярина (пед.).




