L'utérus est un organe creux relié par le canal cervical à la cavité vaginale et par les trompes de Fallope à la cavité abdominale et aux ovaires.
La couche la plus interne de l’utérus est l’endomètre. Vous pouvez vous faire une idée de son apparition à chaque menstruation, lorsqu'elle est rejetée et retirée presque entièrement de la cavité utérine.
Pourquoi l'endomètre est-il retiré de la cavité utérine au début de chaque cycle menstruel ?
La réponse à cette question est simple : c’est là tout l’intérêt. Que c'est l'endomètre qui est ce « sol fertile », tombé sur lequel un ovule fécondé peut poursuivre son développement et donner naissance à une nouvelle vie. Par conséquent, chaque fois que la fécondation n'a pas lieu pendant le cycle menstruel, la couche muqueuse de l'utérus est rejetée et une nouvelle se forme progressivement - déjà au cours du cycle suivant.
 Avec l'endométriose, pour des raisons encore floues, l'endomètre de l'utérus apparaît dans des zones où il ne devrait pas se trouver (la muqueuse musculaire de l'utérus, les ovaires, sur la muqueuse abdominale, dans le vagin). De plus, dans les foyers de propagation pathologique de l'endomètre (on les appelle aussi foyers ectopiques ou hétérotopies), comme dans l'utérus, se produisent toutes les étapes de la maturation de l'endomètre (reproduction des cellules endométriales, sécrétion et rejet).
Avec l'endométriose, pour des raisons encore floues, l'endomètre de l'utérus apparaît dans des zones où il ne devrait pas se trouver (la muqueuse musculaire de l'utérus, les ovaires, sur la muqueuse abdominale, dans le vagin). De plus, dans les foyers de propagation pathologique de l'endomètre (on les appelle aussi foyers ectopiques ou hétérotopies), comme dans l'utérus, se produisent toutes les étapes de la maturation de l'endomètre (reproduction des cellules endométriales, sécrétion et rejet).
La croissance de l'endomètre est régulée par le système hormonal, à savoir les hormones sexuelles des ovaires et de l'hypothalamus. Par conséquent, ces hormones affectent également à la fois la couche basale de l'endomètre normal de l'utérus et les foyers ectopiques, régulant leurs phases de croissance et de développement.
Facteurs de risque et causes possibles de l'endométriose
Il n’est pas possible à notre époque de déterminer si une femme donnée souffrira d’endométriose. Cependant, des observations à long terme ont montré que chez les femmes ayant déjà subi des opérations gynécologiques, des avortements, des curetages de la cavité utérine ou du col de l'utérus ou des opérations laparoscopiques, le risque de développer une endométriose augmente considérablement.Facteurs de risque de développement de l'endométriose :
- Avortements à différents stades de la grossesse
- Curetage diagnostique de la cavité utérine
- Chirurgies des organes pelviens
Endométriose du corps utérin
 Avec cette forme d'endométriose, les foyers endométriaux sont situés dans l'épaisseur du tissu musculaire de l'utérus. Normalement, l’endomètre ne devrait pas faire partie des fibres musculaires du myomètre. Par conséquent, le mouvement des cellules de l'endomètre profondément dans la paroi de l'utérus provoque le développement d'une endométriose du corps utérin avec divers symptômes.
Avec cette forme d'endométriose, les foyers endométriaux sont situés dans l'épaisseur du tissu musculaire de l'utérus. Normalement, l’endomètre ne devrait pas faire partie des fibres musculaires du myomètre. Par conséquent, le mouvement des cellules de l'endomètre profondément dans la paroi de l'utérus provoque le développement d'une endométriose du corps utérin avec divers symptômes. Symptômes de l'endométriose du corps utérin (adénomyose)
- Règles douloureuses. La douleur la plus intense survient au cours des premiers jours de la menstruation, lorsque la muqueuse musculaire de l'utérus se contracte activement et que l'endomètre est rejeté, y compris dans les foyers ectopiques.
- Flux menstruel abondant avec écoulement sanglant. Les pertes menstruelles avec endométriose se caractérisent par une couleur sombre, mais les pertes contiennent également une partie importante de caillots sanguins.
- Flux menstruel plus long. La durée du flux menstruel chez de nombreuses femmes souffrant d'endomniose dépasse la moyenne.
- L'apparition de pertes brun foncé 2 à 5 jours avant les règles. De plus, après la fin des règles, les pertes brun foncé peuvent disparaître en 2 à 5 jours. Ces sécrétions sont évacuées pendant la période pré et postmenstruelle à partir de foyers d'endométriose, qui peuvent pénétrer dans la cavité utérine lorsque le myomètre se contracte.
- Écoulement sanglant pendant la période intermenstruelle. Ce symptôme apparaît assez souvent. Cela peut indiquer un déséquilibre hormonal.
Stades de l'endométriose du corps utérin (adénomyose)
Dans cette forme de la maladie, je distingue 4 formes, selon la profondeur de localisation des foyers d'endométriose.Diagnostic de l'endométriose du corps utérin
- Permet à un gynécologue de déterminer la probabilité d'une maladie gynécologique particulière. L'examen au spéculum permet d'examiner la cavité vaginale et la partie externe du col de l'utérus.
- Échographie des organes pelviens– cette étude révèle presque toutes les formes d’endométriose dans 90 % des cas. Cependant, dans certains cas, un examen instrumental plus détaillé est nécessaire. Il est préférable d'effectuer une échographie pour diagnostiquer l'endométriose entre le 23 et le 25e jour du cycle menstruel.
- Examen radiographique du tractus génital avec contraste (hystérosalpingographie) . Avant ce diagnostic, un curetage de la cavité utérine est recommandé. L'image radiographique est précédée du remplissage de la cavité utérine avec un produit de contraste spécial pour rayons X.
- Hystéroscopie- Il s'agit d'un examen de la cavité utérine à l'aide d'un appareil spécial - un hystéroscope. Cet appareil fournit des informations visuelles sur l'écran du moniteur et vous permet d'examiner directement la cavité utérine, ainsi que d'effectuer des opérations mini-invasives à l'aide de manipulateurs spéciaux.
Endométriose cervicale
 Cette forme d'endométriose est assez courante. La raison en est que c'est le col qui est le plus souvent endommagé lors des manipulations gynécologiques : curetage, hystéroscopie, avortement, etc.
Cette forme d'endométriose est assez courante. La raison en est que c'est le col qui est le plus souvent endommagé lors des manipulations gynécologiques : curetage, hystéroscopie, avortement, etc. Symptômes de l'endométriose cervicale
- Taches sombres du tractus génital à la veille des règles
- La douleur pour cette forme d'endométriose n'est pas aussi caractéristique que pour d'autres types d'hétérotopie.
- Les pertes brunes lors des rapports sexuels génitaux sont plus souvent observées dans la seconde moitié du cycle menstruel.
- Inconfort et même douleur lors des rapports sexuels génitaux.
Diagnostic de l'endométriose cervicale
- Examen gynécologique. Lorsqu'ils sont examinés dans des miroirs, des foyers d'endométriose cervicale sont généralement révélés.
- Cervicoscopie– cette étude instrumentale permet d’examiner le canal cervical et d’y identifier des hétérotopies.
- Curetage séparé– permet d'identifier les sécrétions endométrioïdes dans le biomatériau obtenu.
Toutes les mesures de diagnostic de l'endométriose cervicale doivent être effectuées dans la seconde moitié du cycle menstruel - les jours 23 à 25 du cycle.
Endométriose du vagin et du périnée
 Cette forme de la maladie est souvent secondaire et se développe comme une complication de l'endométriose cervicale.
Cette forme de la maladie est souvent secondaire et se développe comme une complication de l'endométriose cervicale. Symptômes de l'endométriose du vagin et du périnée
- Douleur intense qui s'aggrave peu avant les règles
- Douleur lors des rapports génitaux ou anaux
- Taches brunâtres, survenant plus souvent dans la seconde moitié du cycle menstruel
- Lors des rapports sexuels génitaux, des pertes vaginales brunâtres peuvent être observées.
Diagnostic de l'endométriose du vagin et du périnée
- Examen gynécologique. L'examen de la cavité vaginale au spéculum et le prélèvement du contenu des foyers d'endométriose permettent de poser un diagnostic précis dans la plupart des cas.
- Échographie des organes pelviens- permet de clarifier la prévalence et la taille des lésions endométriosiques.
Endométriose ovarienne
 Des dommages aux ovaires par les cellules de l'endomètre peuvent survenir lorsque ces cellules sont transportées à travers la lumière des trompes de Fallope, avec le flux sanguin et le flux lymphatique. À l’heure actuelle, il est impossible de déterminer exactement le mécanisme d’insertion du tissu endométrial dans l’ovaire dans chaque cas spécifique. Dans l’endométriose ovarienne, une information plus importante est la localisation des hétérotopies et leur taille. Les lésions de l'endomètre peuvent se situer soit dans la partie externe de l'ovaire, soit en profondeur. Selon la localisation des lésions et leur taille, les symptômes peuvent varier.
Des dommages aux ovaires par les cellules de l'endomètre peuvent survenir lorsque ces cellules sont transportées à travers la lumière des trompes de Fallope, avec le flux sanguin et le flux lymphatique. À l’heure actuelle, il est impossible de déterminer exactement le mécanisme d’insertion du tissu endométrial dans l’ovaire dans chaque cas spécifique. Dans l’endométriose ovarienne, une information plus importante est la localisation des hétérotopies et leur taille. Les lésions de l'endomètre peuvent se situer soit dans la partie externe de l'ovaire, soit en profondeur. Selon la localisation des lésions et leur taille, les symptômes peuvent varier. Symptômes de l'endométriose ovarienne
- Les douleurs dans le bas-ventre peuvent ne pas être associées au cycle menstruel. Une douleur constante peut survenir à la suite d'une inflammation du péritoine, irrité par des lésions endométriosiques.
- Dans certains cas, on observe une augmentation des douleurs dans le bas-ventre lors d’une activité physique ou lors d’un rapport sexuel.
- Une augmentation de la douleur peut survenir à l’approche des règles, avec un pic le premier jour des règles.
- La douleur peut irradier vers la région lombaire ou à l’aine, ainsi que vers la région rectale.
Diagnostic de l'endométriose ovarienne
- Échographie des organes pelviens est la méthode de diagnostic non invasive la plus informative.
- Laparoscopie diagnostique fournit les données les plus précises sur l’emplacement et la taille des lésions endométriosiques. Cette méthode peut également être utilisée pour un traitement chirurgical.
Endométriose des trompes de Fallope
 Une pathologie assez grave qui conduit souvent à une stérilité tubaire féminine. Le fait est que les lésions endométriosiques, de plus en plus grandes, provoquent une réaction inflammatoire et compriment la lumière de la trompe de Fallope. En conséquence, le processus de fécondation de l’œuf devient impossible.
Une pathologie assez grave qui conduit souvent à une stérilité tubaire féminine. Le fait est que les lésions endométriosiques, de plus en plus grandes, provoquent une réaction inflammatoire et compriment la lumière de la trompe de Fallope. En conséquence, le processus de fécondation de l’œuf devient impossible. Symptômes de l'endométriose des trompes de Fallope
- Douleur dans le bas-ventre
- La douleur peut augmenter plusieurs jours avant les règles
- Une douleur aiguë lors d'une activité physique peut indiquer la formation d'adhérences péritonéales.
- Douleur pendant les rapports sexuels, augmentant à mesure que la menstruation approche.
Diagnostic de l'endométriose des trompes de Fallope
- Échographie des organes pelviens vous permet de déterminer la taille de la lésion et sa localisation approximative.
- Diagnostic laparoscopique vous permet d'examiner directement la surface de la trompe de Fallope et d'identifier de la manière la plus fiable la localisation de l'endométriose.
Traitement de l'endométriose
 Actuellement, il existe deux orientations principales dans le traitement de l'endométriose : l'ablation chirurgicale des foyers d'endométriose ou des organes affectés par l'ectopie endométrioïde en général, et le traitement médicamenteux visant à la correction hormonale de l'activité de l'endomètre.
Actuellement, il existe deux orientations principales dans le traitement de l'endométriose : l'ablation chirurgicale des foyers d'endométriose ou des organes affectés par l'ectopie endométrioïde en général, et le traitement médicamenteux visant à la correction hormonale de l'activité de l'endomètre. Chirurgie
Dans certains cas, il n’existe pas d’alternative en raison de la détérioration de l’état de la patiente et du risque d’infertilité féminine. Dans certains cas, la douleur provoquée par l'endométriose devient insupportable et la propagation progressive de nouveaux foyers d'hétérotopie rend le pronostic défavorable.Selon la localisation des lésions endométrioïdes, l'approche chirurgicale et la technique chirurgicale peuvent être différentes.
En présence d'endométriose du vagin, du périnée ou du col de l'utérus, la préférence est donnée aux méthodes endoscopiques, lorsque l'excision et la cautérisation des foyers d'endométriose sont réalisées à l'extérieur ou à travers la cavité vaginale.
En présence de lésions endométriosiques dans la cavité utérine, on peut décider d'ablation de l'utérus (avec ou sans appendices), ou d'une chirurgie hystéroscopique avec accès à la cavité utérine par le vagin.
En présence d'endométriose des ovaires, des trompes de Fallope ou du péritoine, l'opération est réalisée par laparoscopie - à travers plusieurs trous miniatures sur la paroi antérieure de l'abdomen.
Traitement médical
Destiné à supprimer la prolifération des cellules endométrioïdes. Pour supprimer leur activité, on utilise des médicaments qui interfèrent activement avec l’équilibre hormonal d’une femme. Ci-dessous, nous énumérons les groupes de médicaments utilisés dans le traitement de l'endométriose. Vous pouvez obtenir des informations plus détaillées sur les schémas thérapeutiques uniquement dans la littérature spécialisée et auprès de votre gynécologue traitant.- Contraceptifs oraux combinés (femoden, anovlar, ovidon, marvelon, rigevidon, diane-35)
- Préparations du groupe progestatif (duphaston, norkolut, depostat)
- Médicaments du groupe des antigonadotrophines (danazol, gestrinone)
- Représentants des médicaments agonistes de la gonadolibérine (Zoladex, Decapeptyl-Depot, Suprefect-Depot)
- Antiœstrogènes (torémifène, tamoxifène)
Comme mentionné ci-dessus, seul votre gynécologue peut déterminer le schéma thérapeutique et surveiller l'effet du traitement. Par conséquent, l'automédication de l'endométriose avec des médicaments hormonaux est contre-indiquée en raison des nombreux effets secondaires de ces médicaments et de la nécessité de surveiller l'efficacité du traitement.
Prévention de l'endométriose
Malheureusement, la cause principale de l’endométriose n’a pas encore été identifiée. Bien entendu, cette maladie a une prédisposition héréditaire ; la probabilité d'endométriose est influencée par des facteurs tels que l'état d'immunité et les niveaux hormonaux. Diverses procédures chirurgicales et diagnostiques dans la cavité utérine augmentent considérablement le risque de développer une endométriose. A titre préventif, nous ne pouvons que conseiller d'éliminer les facteurs de risque :- Il faut éviter les avortements, ne pas s'efforcer d'accoucher par césarienne, réfléchir mille fois avant d'accepter le curetage et d'autres procédures dans la cavité utérine et s'abstenir d'utiliser des contraceptifs intra-utérins.
- Il est nécessaire de surveiller la régularité du cycle menstruel - sa perturbation est le principal symptôme des modifications des niveaux hormonaux.
- L'immunité doit être maintenue à un niveau élevé - c'est pourquoi la pratique d'un sport, une alimentation équilibrée et une bonne répartition des régimes de travail et de repos doivent être définies et respectées pour vous.
Endométriose et grossesse
Malheureusement, l’endométriose est la deuxième cause d’infertilité féminine. Les conséquences de l'endométrite conduisent à une perturbation du processus de conception naturelle : obstruction des trompes de Fallope, atrophie ovarienne suite à la prolifération de foyers endométrioïdes.Dans certains cas, le syndrome douloureux associé à l'endométriose est si grave que le seul moyen de se débarrasser de cette maladie est d'enlever l'utérus.
Mais que faire si la conception naturelle ne se produit pas sur fond d'endométriose dans les 6 mois ?
Vérification de la perméabilité des trompes de Fallope- pour cela il faut effectuer hystérosalpingographie, laparoscopie diagnostique
Déterminer la présence de l'ovulation(Échographie des ovaires au milieu du cycle menstruel, mesure de la température basale et étude des niveaux hormonaux)
Diagnostic de l'utérus(échographie des organes pelviens, hystéroscopie, hystérographie)
Si ces études révèlent la cause de l'infertilité, le gynécologue vous prescrira le traitement nécessaire :
En cas d'obstruction des trompes de Fallope - excision de la cavité abdominale, élimination des foyers endométrioïdes pouvant comprimer mécaniquement les trompes de Fallope.
Si le fond hormonal est perturbé, l'ovulation est stimulée par des médicaments hormonaux.
Avec l'endométriose de l'utérus, une intervention chirurgicale peut être réalisée pour éliminer les foyers d'endométriose.
Si, après le traitement, aucune grossesse ne s'est produite dans les 6 mois, la possibilité d'une fécondation in vitro doit alors être envisagée.
Si la conception a eu lieu, nous sommes doublement heureux pour vous. Désormais, les douleurs prémenstruelles régulières disparaîtront et il y aura toutes les chances d'avoir un bébé en bonne santé. Le fait est que sous l’influence des changements hormonaux survenant dans le corps d’une femme pendant la grossesse, l’activité des foyers endométrioïdes diminue au minimum.
Pronostic de l'endométriose
Cette maladie revient souvent. Par exemple, le taux de récidive de l'endométriose après une intervention chirurgicale pour enlever les lésions au cours de la première année est de 20 %, c'est-à-dire qu'une femme opérée sur cinq rencontrera à nouveau les mêmes problèmes qu'avant l'opération au cours de la première année après l'intervention. La correction hormonale a un bon effet, mais le problème de cette méthode de traitement est la perturbation du processus de maturation naturelle de l'endomètre de l'utérus, et donc l'impossibilité de concevoir naturellement un enfant. En règle générale, lorsqu'une grossesse survient, les symptômes de l'endométriose disparaissent pendant toute la durée de la grossesse. Lorsque survient la ménopause, l’endométriose disparaît également.
Quelles peuvent être les complications et les conséquences de l’endométriose ?
 membrane muqueuse de la surface interne de l'utérus) dans des organes où on ne les trouve normalement pas. Bien que ces cellules puissent être situées loin de l’utérus, elles subissent au cours du cycle menstruel les mêmes modifications que les cellules endométriales normales ( c'est-à-dire qu'ils se multiplient intensément sous l'influence des hormones sexuelles féminines œstrogènes).
membrane muqueuse de la surface interne de l'utérus) dans des organes où on ne les trouve normalement pas. Bien que ces cellules puissent être situées loin de l’utérus, elles subissent au cours du cycle menstruel les mêmes modifications que les cellules endométriales normales ( c'est-à-dire qu'ils se multiplient intensément sous l'influence des hormones sexuelles féminines œstrogènes).L'endométriose peut affecter à la fois les organes génitaux ( avec forme génitale), ainsi que d'autres tissus corporels ( avec forme extragénitale) – intestins, poumons, foie, etc.
Les conséquences de la maladie sont déterminées par :
- organe affecté;
- gravité de la prolifération du tissu endométrial ;
- rapidité et adéquation du traitement.
- Irrégularités menstruelles;
- formation d'adhérences dans le bassin;
- formation de kystes endométrioïdes;
- troubles neurologiques;
- rupture de l'organe affecté;
- perturbation de l'accouchement;
- malignité ( dégénérescence en tumeur maligne);
- infertilité.
Les irrégularités menstruelles se caractérisent par des menstruations prolongées ( plus de 5 jours), au cours de laquelle une grande quantité de sang est libérée ( plus de 150 ml). La raison en est peut-être une croissance excessive du tissu endométrial dans la cavité utérine, une germination dans les parois de l'utérus et dans les organes génitaux externes. Lorsque les règles commencent, tous les tissus endométriosiques sont éliminés, ce qui entraîne généralement des saignements abondants. Des pertes de sang fréquentes et prolongées peuvent conduire au développement d'une anémie, un état pathologique caractérisé par une diminution de la concentration de globules rouges ( des globules rouges) et l'hémoglobine dans le sang. Anémie sévère ( concentration d'hémoglobine inférieure à 70 g/l) constitue une menace immédiate pour la vie de la femme et nécessite une hospitalisation et un traitement urgents ( transfusion sanguine d'un donneur).
Formation d'adhérences dans le bassin
L'apparition de cellules endométriales dans des organes où on ne les trouve habituellement pas entraîne le développement d'un processus inflammatoire caractérisé par la migration d'un grand nombre de leucocytes ( cellules du système immunitaire qui assurent la protection de l’organisme) au site de l'inflammation. Ils entourent les cellules « étrangères », essayant d’empêcher leur propagation dans tout le corps. Au fur et à mesure que la maladie progresse, des cellules spéciales peuvent apparaître sur le site de l'inflammation : les fibroblastes, qui produisent de grandes quantités de protéines de fibrine et de fibres de collagène. Celles-ci forment ensuite des adhérences, qui sont des excroissances du tissu conjonctif ( cicatriciel) tissus. Des adhérences croissantes peuvent bloquer la lumière des trompes de Fallope et de l'utérus ; avec l'endométriose intestinale, une compression de ses anses et une perturbation du passage des selles peuvent se produire. Il peut y avoir un « collage » de divers organes du bassin et de la cavité abdominale les uns aux autres, ce qui entraîne une perturbation de leur fonction.
Formation de kystes endométrioïdes
Si des excroissances pathologiques de cellules endométriales sont situées à la surface de l'organe affecté ( ovaires, utérus ou autre) puis pendant la menstruation, ils sont rejetés, ce qui entraîne leur pénétration dans la cavité abdominale ou leur excrétion par le vagin avec le sang menstruel. Si le foyer du tissu endométrial est situé profondément dans l'organe ( c'est-à-dire entouré de tous côtés par du tissu normal), les cellules endométriales rejetées ne peuvent pas être libérées, de sorte qu'elles restent dans la cavité résultante ( avec une certaine quantité de sang circulant des vaisseaux endommagés), c'est-à-dire qu'un kyste se forme.
Ce processus pathologique se répétera chaque mois lorsqu'une femme commencera ses règles, ce qui entraînera une augmentation progressive de la taille du kyste et du volume de sang qu'il contient. Le kyste va progressivement comprimer les tissus environnants, entraînant un dysfonctionnement de l’organe. Lorsque la taille du kyste atteint une taille critique, sa paroi peut se rompre et son contenu s'écouler. Parfois, cela se manifeste par des saignements abondants, observés lors de la prochaine menstruation. Si le contenu d'un kyste rompu pénètre dans la cavité abdominale, une péritonite se développe ( inflammation du péritoine - une fine membrane entourant les organes internes de la cavité abdominale et de petites parties).
Troubles neurologiques
La prolifération de cellules endométrioïdes dans divers tissus peut entraîner une compression des structures nerveuses passant dans cette zone. En conséquence, la motilité intestinale peut être altérée, ce qui se manifestera par de la constipation ou des diarrhées fréquentes, des ballonnements, etc. Un dysfonctionnement de la régulation neuronale de la vessie peut entraîner des mictions fréquentes ou une incontinence urinaire.
Rupture de l'organe affecté
La croissance de cellules endométriales dans les parois de divers organes viole leur intégrité et leur force. La rupture de la paroi du gros intestin peut survenir lorsque la charge qui pèse sur celle-ci augmente, ce qui s'observe avec la constipation, l'occlusion intestinale et la consommation d'aliments grossiers et mal transformés. L'entrée de matières fécales dans la cavité abdominale peut conduire au développement d'une péritonite fécale, nécessitant une intervention chirurgicale urgente. La rupture de la paroi utérine peut survenir à différents stades de la grossesse ( en fonction du degré de dommage au myomètre - la couche musculaire de l'utérus) et sans intervention chirurgicale urgente, cela peut entraîner la mort du fœtus et de la mère.
Perturbation du travail
Lors de l'accouchement, le myomètre commence à se contracter, favorisant l'expulsion du fœtus de la cavité utérine. La croissance de l'endomètre dans le tissu de la couche musculaire de l'utérus altère considérablement la contractilité de l'organe, ce qui peut entraîner une faiblesse du travail ( c'est-à-dire que l'utérus ne peut pas se contracter avec une force suffisante pour assurer la naissance d'un enfant). De plus, la charge sur les fibres musculaires de l'organe pendant le travail augmente plusieurs fois, ce qui, en cas d'endométriose, peut entraîner une rupture utérine.
Obstruction intestinale
Un passage altéré des selles peut se développer en raison d'une prolifération prononcée du tissu endométrial dans la cavité intestinale. Dans ce cas, une fermeture mécanique de sa lumière se produit et une obstruction intestinale se développe. Une autre cause de cette complication peut être la formation d’adhérences dans la cavité abdominale. Au fur et à mesure de leur croissance, ils compriment les anses intestinales de l'extérieur, ce qui perturbe également le passage des selles.
Malignité
L'une des théories sur le développement de l'endométriose est la dégénérescence tumorale des cellules des organes ordinaires. Si l’on considère l’endométriose de ce point de vue, il s’agit de tumeurs bénignes, car les cellules endométriales en croissance ne détruisent pas, mais écartent plutôt les cellules des tissus normaux. Cependant, une transformation maligne des cellules endométrioïdes en cellules cancéreuses peut parfois survenir. Dans ce cas, le taux de développement du processus pathologique s'accélère, les cellules cancéreuses commencent à détruire les tissus et organes voisins et des métastases apparaissent également - des foyers tumoraux distants formés à la suite de la migration des cellules cancéreuses avec le flux sanguin et lymphatique. .
Infertilité
La complication la plus courante de l’endométriose est l’infertilité, qui survient chez plus de 60 % des femmes atteintes de cette maladie. La cause de l'infertilité peut être des adhérences, des kystes endométrioïdes dans les ovaires, ainsi que le développement de réactions inflammatoires dans la muqueuse utérine, qui empêchent la fixation d'un ovule fécondé et le début de la grossesse.
Il convient de noter que la grossesse, à n'importe quel stade de l'endométriose, arrête la progression de la maladie. Cela est dû à la suppression de la sécrétion d'hormones sexuelles féminines ( œstrogène), responsables de la prolifération ( prolifération) tissu endométrial. Plus une femme souffre d’endométriose depuis longtemps, moins elle risque de tomber enceinte.
Est-il possible d'avoir des relations sexuelles avec l'endométriose ?
 Les relations sexuelles avec l'endométriose ne sont pas contre-indiquées, mais dans certaines formes de la maladie, avoir des relations sexuelles peut causer des désagréments à une femme, voire l'amener à consulter un médecin.
Les relations sexuelles avec l'endométriose ne sont pas contre-indiquées, mais dans certaines formes de la maladie, avoir des relations sexuelles peut causer des désagréments à une femme, voire l'amener à consulter un médecin. La vie sexuelle avec l'endométriose est affectée par :
- Forme de la maladie. La plus dangereuse à cet égard est l'endométriose de l'utérus et des organes génitaux externes. Dans ce cas, la prolifération des cellules de l'endomètre ( muqueuse utérine) entraîne des troubles fonctionnels de l'organe affecté et peut également entraîner un certain nombre de complications. Endométriose d'autres organes ( par exemple, les poumons) n'affecte généralement pas la vie sexuelle d'une femme.
- Gravité de la maladie. Avec l'endométriose, des cellules endométriales apparaissent dans divers organes. Plus le foyer de l'endométriose est grand, plus les tissus environnants sont comprimés et plus la fonction de l'organe affecté en souffre.
- Saignement. En cas d'endométriose du col de l'utérus ou du vagin, les tissus affectés peuvent être criblés d'un grand nombre de lésions endométriosiques. Lors des rapports sexuels, des dommages mécaniques peuvent survenir, entraînant des saignements. L'intensité de la perte de sang varie en fonction de la gravité du processus endométrioïde et de l'organe affecté.
- Tomber malade. Des douleurs aiguës lancinantes sont généralement observées avec l'endométriose du corps et du col de l'utérus, du vagin et des intestins. Un processus inflammatoire se développe autour des cellules de l'endomètre, qui s'accompagne d'une sensibilité accrue des tissus de l'organe affecté. Pendant les rapports sexuels, une compression du tissu endométrial envahi se produit, ce qui provoque l'apparition de douleurs. Son intensité varie de légère à insupportable ( Qu'est-ce qui peut provoquer l'abstinence des rapports sexuels ?). Une autre cause de douleur peut être la sécheresse vaginale, souvent observée lors du traitement de l'endométriose avec des médicaments hormonaux, ainsi que le développement d'adhérences au niveau du bassin.
Dans les cas moins graves, il est recommandé, si possible, de réduire la fréquence des rapports sexuels au cours de la première moitié du cycle menstruel. Cela est dû au fait que pendant cette période, sous l'influence des hormones sexuelles féminines ( œstrogène) l’endomètre se développe dans l’utérus et dans des foyers d’endométriose, ce qui peut s’accompagner d’une détérioration de l’état de la femme et du développement de complications plus graves.
Est-il possible de bronzer avec l'endométriose ?
 Si vous souffrez d'endométriose, une exposition prolongée au soleil est déconseillée, car cela peut entraîner une détérioration de votre état général et le développement de complications graves.
Si vous souffrez d'endométriose, une exposition prolongée au soleil est déconseillée, car cela peut entraîner une détérioration de votre état général et le développement de complications graves. Avec l'endométriose, il y a une prolifération de cellules endométriales ( muqueuse utérine) des organes où on ne les trouve normalement pas. Sous l'influence des hormones sexuelles féminines ( œstrogène) il y a une croissance accrue de l'endomètre ( à la fois dans l'utérus et dans les zones d'endométriose), ce qui comprime les tissus environnants, entraînant une perturbation de leurs fonctions.
Le bronzage avec endométriose peut provoquer :
- Progression plus rapide de la maladie. L'exposition aux rayons ultraviolets ou simplement à des températures élevées accélère les processus métaboliques dans tout le corps, y compris dans les zones d'endométriose. Ceci s'accompagne d'une division accélérée ( la reproduction) cellules de l'endomètre, ce qui aggrave l'évolution de la maladie. De plus, l'exposition à des températures élevées peut conduire à l'apparition de nouveaux foyers d'endométriose dans des organes et tissus auparavant non affectés.
- Développement du cancer. L'endométriose est essentiellement une tumeur bénigne. Étant donné que la division cellulaire dans les foyers d'endométriose se produit de manière très intensive ( surtout dans la première moitié du cycle menstruel), avec un degré de probabilité élevé, une mutation peut se produire chez eux, ce qui entraînera une dégénérescence maligne de la tumeur et le développement d'un cancer. Dans des conditions normales, cela ne se produit pas, car le système immunitaire de la femme se trouve rapidement muté ( tumeur) cellules et les détruit. Cependant, lorsqu'ils sont exposés aux rayons ultraviolets, le taux et le nombre de mutations augmentent plusieurs fois, augmentant simultanément le risque de développer une tumeur maligne.
- vivre dans des pays aux climats chauds;
- bronzer pendant les heures les plus chaudes de la journée ( d'environ 10h – 11h à 16h – 17h);
- bronzer pendant plus de 30 minutes sans interruption ;
- visitez les bains publics et/ou le sauna ;
- visitez le solarium.
Est-il possible de tomber enceinte avec l'endométriose ?
 Tomber enceinte avec l'endométriose n'est pas toujours possible, en raison des particularités de l'évolution de la maladie et du développement de complications. Plus de la moitié des femmes souffrant de cette maladie sont confrontées à ce problème.
Tomber enceinte avec l'endométriose n'est pas toujours possible, en raison des particularités de l'évolution de la maladie et du développement de complications. Plus de la moitié des femmes souffrant de cette maladie sont confrontées à ce problème. Pour qu'une grossesse se produise, la conception doit avoir lieu ( c'est-à-dire la fusion des cellules reproductrices féminines et masculines). Cellule reproductrice féminine ( œuf) mûrit dans les ovaires, après quoi il est sécrété dans les trompes de Fallope, où il reste plusieurs jours. Pour le féconder, le sperme ( cellule reproductrice mâle) doit traverser le col de l'utérus, la cavité utérine et la trompe de Fallope. Après la fusion de l'ovule et du spermatozoïde, une nouvelle cellule se forme - un zygote, qui pénètre dans la cavité utérine et s'attache à l'endomètre ( muqueuse utérine). Ainsi, le développement du fœtus commence dans le corps féminin.
L'endométriose est caractérisée par l'apparition de cellules endométriales ( muqueuse utérine) dans divers organes et tissus, où on ne le trouve normalement pas. Presque tous les tissus ou organes peuvent être affectés ( utérus et ovaires, organes pelviens, cavités thoraciques et abdominales, etc.). Le tissu endométrial en croissance exerce une pression sur l’organe affecté et l’endommage. De plus, les cellules de l'endomètre en dehors de la muqueuse utérine sont perçues comme « étrangères », ce qui entraîne le développement d'un processus inflammatoire dans les organes affectés, caractérisé par une dilatation des vaisseaux sanguins et un gonflement des tissus.
Si l'endométriose affecte les organes pelviens ( utérus et trompes de Fallope, ovaires), le développement de complications peut perturber le processus de conception à différents niveaux, conduisant à l'infertilité.
La cause de l'infertilité avec endométriose peut être :
- violation de la perméabilité des trompes de Fallope;
- formation d'adhérences;
- changements dans l'endomètre;
- kystes ovariens endométrioïdes.
Violation de la perméabilité des trompes de Fallope
Durant la première phase du cycle menstruel ( dans les 14 premiers jours après la prochaine menstruation) il y a une prolifération accrue du tissu endométrial sous l'influence des hormones sexuelles féminines ( œstrogène). De tels changements affectent non seulement la muqueuse utérine, mais également les cellules de l'endomètre dans les zones d'endométriose. Si les trompes de Fallope sont endommagées, leur lumière peut être complètement obstruée, ce qui empêche les spermatozoïdes d'atteindre l'ovule et la conception devient impossible.
Formation d'adhérences
Une autre cause d’infertilité peut être la formation d’adhérences dans le bassin. En réponse à l'apparition de cellules endométriales, un processus inflammatoire se développe dans divers tissus. Des cellules spéciales migrent vers le site de l'inflammation - les fibroblastes, qui participent à la formation de fibrine ( protéine du plasma sanguin) et des fibres de collagène. À partir de ces deux composants, des adhérences se forment - des cordons de tissu conjonctif qui peuvent comprimer les trompes de Fallope de l'extérieur, perturbant ainsi leur perméabilité.
Modifications de l'endomètre
Si l'endométriose affecte la couche musculaire de l'utérus, les trompes de Fallope ou le col de l'utérus, les changements inflammatoires qui se développent empêchent la fixation normale du zygote.
Kystes ovariens endométrioïdes
Un kyste est une cavité fermée remplie de liquide ( généralement de nature sanglante). Pendant la menstruation, le tissu endométrial normal de la cavité utérine est excrété, provoquant une fuite d'une petite quantité de sang des vaisseaux endommagés. Les mêmes phénomènes sont observés dans les zones d'endométriose, mais du sang peut rester dans l'organe atteint lui-même, entraînant la formation d'un kyste.
À mesure que la maladie progresse, le kyste peut grossir et de nouveaux kystes peuvent apparaître, réduisant considérablement la quantité de tissu ovarien fonctionnel. De plus, le processus de maturation normale de l'ovule et sa libération dans les trompes de Fallope deviennent impossibles, entraînant l'infertilité.
La FIV est-elle efficace contre l'endométriose ?
 FIV ( la fécondation in vitro) peut être une bonne option pour résoudre le problème de l’infertilité chez les femmes atteintes d’endométriose. Cependant, il convient de noter que dans certains cas, cette procédure peut ne pas être efficace.
FIV ( la fécondation in vitro) peut être une bonne option pour résoudre le problème de l’infertilité chez les femmes atteintes d’endométriose. Cependant, il convient de noter que dans certains cas, cette procédure peut ne pas être efficace. L'endométriose est caractérisée par une prolifération pathologique des cellules endométriales ( muqueuse utérine) des organes où on ne les trouve normalement pas. Un certain nombre de facteurs conduisent à l'infertilité avec cette maladie, qui doivent être pris en compte et étudiés avant la FIV.
L'endométriose se caractérise par :
- Violation de la perméabilité des trompes de Fallope. Lorsque l'endomètre se développe dans les trompes de Fallope, leur lumière est bloquée, ce qui entraîne la production de spermatozoïdes ( cellules reproductrices mâles) ne peut pas atteindre l'œuf ( cellule reproductrice féminine) et la féconder. Même si ce processus se produit, la probabilité qu'un ovule fécondé pénètre dans la cavité utérine et se fixe à sa paroi est également considérablement réduite.
- Maladie adhésive. Dans les organes touchés par l'endométriose, un processus inflammatoire se développe, caractérisé par un gonflement des tissus et la libération de la partie liquide du sang du lit vasculaire. Le développement de l'inflammation est également facilité par des saignements, souvent observés avec des lésions des organes pelviens ( ovaires, paroi utérine, intestins, vessie). Au fur et à mesure que la maladie progresse, des dépôts de fibrine se déposent sur les parois des organes ( protéine spéciale du plasma sanguin), ce qui conduit à la formation d’adhérences qui « collent » les organes entre eux. Les adhérences peuvent comprimer les ovaires ou les trompes de Fallope, ce qui perturbe le développement et la fécondation de l'ovule.
- Troubles du système immunitaire. L'endométriose est caractérisée par des modifications du système immunitaire ( protecteur) systèmes du corps féminin. En cas de dommages importants à la paroi utérine, des modifications inflammatoires de la membrane muqueuse de l'organe peuvent être observées, qui peuvent également provoquer une infertilité.
- Formation de kystes dans les ovaires. Un kyste ovarien endométrioïde est une cavité remplie de sang qui se forme à la suite de saignements répétés observés dans les zones d'endométriose à chaque menstruation. Comme le sang n'a nulle part où sortir, il s'accumule dans les tissus ovariens, entraînant une perturbation de leur fonction ( principalement à la perturbation du processus de maturation des œufs).
Les œufs fécondés sont placés dans un incubateur spécial pendant 3 à 5 jours, après quoi 2 ( dans certains cas - 4) des embryons dans la cavité utérine. Cette procédure est indolore et ne prend que quelques minutes. Si le processus de leur attachement se déroule normalement, une grossesse se produira.
Les indications de la FIV pour l'endométriose sont déterminées par :
- Prévalence de la maladie. Si la cause de l'infertilité était une violation du processus de fécondation ( avec une maladie adhésive, des kystes ovariens ou une obstruction des trompes de Fallope), la FIV permet de tomber enceinte dans près de 90 % des cas. S’il y a des changements inflammatoires dans la cavité utérine et un déséquilibre hormonal chez la femme, l’efficacité de la méthode est considérablement réduite.
- L'efficacité du traitement précédent. S'il n'y a pas beaucoup de lésions d'endométriose et qu'elles n'ont pas provoqué de troubles fonctionnels et anatomiques graves de l'utérus, des trompes de Fallope et des ovaires, un traitement médicamenteux de l'endométriose est d'abord proposé. Après cela, il est conseillé à la femme d’essayer de tomber enceinte naturellement pendant un an. En cas d'échec, une FIV est prescrite.
- L'âge de la femme. Si une femme a moins de 35 ans, avant la FIV, il est recommandé d'effectuer le traitement décrit ci-dessus et de suivre une approche attentiste pendant 1 an. Si l’âge de la patiente dépasse 35 ans, la FIV est réalisée le plus tôt possible ( après avoir effectué toutes les études nécessaires et un court traitement avec des médicaments hormonaux).
Ai-je besoin d’un régime spécial pour l’endométriose ?
 Il existe un certain nombre de recommandations concernant la prise alimentaire, dont le respect contribuera à réduire la gravité des manifestations cliniques de la maladie et à prévenir un certain nombre de complications.
Il existe un certain nombre de recommandations concernant la prise alimentaire, dont le respect contribuera à réduire la gravité des manifestations cliniques de la maladie et à prévenir un certain nombre de complications. L'endométriose est une pathologie dans laquelle les cellules de l'endomètre ( muqueuse tapissant la cavité utérine) apparaissent dans d'autres tissus et organes ( où ils ne se produisent normalement pas). Le lien central de cette maladie est la prolifération du tissu endométrial en dehors de la cavité utérine. Cela se produit en raison d'une augmentation de la concentration d'hormones sexuelles féminines ( œstrogène) dans la première moitié du cycle menstruel. Au cours de la menstruation suivante, l'endomètre est excrété, ce qui entraîne une certaine quantité de sang qui s'échappe des vaisseaux endommagés.
Les manifestations cliniques de l’endométriose sont causées par :
- Localisation et taille des foyers d'endométriose. Cette maladie peut toucher presque tous les organes du corps humain. Le tissu endométrial en croissance exerce une pression sur les cellules normales de l'organe affecté, ce qui, à mesure que la maladie progresse, entraîne une perturbation de sa fonction, le développement de processus inflammatoires et l'apparition de douleurs d'intensité variable.
- Volume de perte de sang. Lors de règles normales, une femme ne perd pas plus de 100 ml de sang. Cependant, avec l'endométriose, des saignements se développent dans tous les foyers de la maladie, ce qui, dans les cas graves, peut entraîner une perte de sang massive et une anémie sévère.
| Nom du produit | Principaux effets sur le corps |
| Aliments contenant des acides gras insaturés oméga-3 – poisson ( maquereau, hareng, saumon, perche, carpe) et autres fruits de mer. | Ils ont un effet anti-inflammatoire, réduisant l’intensité de la douleur liée à l’endométriose. |
| Légumes - ail, tomates, chou blanc, brocoli. | Ces produits sont des sources d'anticancérogènes - des composés chimiques qui empêchent la transformation maligne de l'endométriose en cancer. |
| Sources de phytoestrogènes – les légumineuses et les céréales ( blé, soja, riz, avoine, orge), légumes et fruits ( pommes, raisins rouges, carottes, grenade, persil, ail). | En entrant dans l'organisme, les phytoestrogènes ( œstrogènes d'origine végétale) bloquent dans une certaine mesure les récepteurs des œstrogènes naturels dans les tissus, réduisant ainsi l'effet qu'ils provoquent ( croissance de l'endomètre). |
| Sources de fer – foie, cornouiller, pêches, abricots, pruneaux, abricots secs, poires, cynorrhodons. | Les saignements fréquents et abondants observés avec l'endométriose peuvent conduire au développement d'une anémie ferriprive. La consommation de ces aliments prévient le développement de cette complication, contribuant ainsi à normaliser le taux d'hémoglobine dans le sang. |
| Fibre ( surtout les graines de soja et de lin). | Réduit l'absorption des œstrogènes dans le tractus gastro-intestinal. |
| Nom du produit | Principaux effets sur le corps |
| Aliments qui causent l'obésité– les poissons et viandes gras, les pâtisseries, les sucreries ( gâteaux, pâtisseries). | Une quantité excessive de tissu adipeux augmente le niveau d’oestrogène dans le sang. |
| Café. | Chez certaines femmes, cela entraîne une augmentation du taux d’œstrogènes dans le sang et peut également augmenter l’intensité des douleurs abdominales. |
| Boissons alcoolisées. | La consommation régulière et à long terme d'alcool peut entraîner des dommages au foie, un organe impliqué dans la libération des œstrogènes par l'organisme. |
| Sources d'acides gras insaturés oméga-6– graines de tournesol, huiles d'olive et d'arachide, margarine, noix, amandes. | Les acides gras insaturés oméga-6 contribuent au développement de processus inflammatoires dans l'organisme, augmentant ainsi la durée et l'intensité de la douleur liée à l'endométriose. |
| Viande rouge. | Stimule la formation de prostaglandines - substances biologiquement actives qui soutiennent les processus inflammatoires dans le corps. |
Est-il possible de guérir l'endométriose avec des remèdes populaires ?
 De nombreux remèdes populaires sont utilisés depuis longtemps pour traiter l'endométriose. Ils ne peuvent pas guérir complètement la maladie, mais ils aident à éliminer les symptômes et à prévenir le développement de certaines complications. Il convient de rappeler que dans certains cas, l'endométriose peut avoir les conséquences les plus graves, c'est pourquoi le traitement par les méthodes traditionnelles doit absolument être coordonné avec votre médecin.
De nombreux remèdes populaires sont utilisés depuis longtemps pour traiter l'endométriose. Ils ne peuvent pas guérir complètement la maladie, mais ils aident à éliminer les symptômes et à prévenir le développement de certaines complications. Il convient de rappeler que dans certains cas, l'endométriose peut avoir les conséquences les plus graves, c'est pourquoi le traitement par les méthodes traditionnelles doit absolument être coordonné avec votre médecin. Pour le traitement de l'endométriose, les éléments suivants sont utilisés :
- Collection de plantes médicinales. Contient des fleurs de sureau, de camomille et d'ortie, ainsi que des feuilles de framboisier, de menthe et de sauge. La collection a des effets anti-inflammatoires, antimicrobiens et analgésiques faibles. Pour préparer le mélange, vous devez prendre 20 grammes de chaque ingrédient, le hacher et verser 2 litres d'eau bouillante. Laisser dans un endroit sombre pendant 4 à 5 heures, puis filtrer et prendre 1 verre ( 200 ml) 4 fois par jour 30 minutes avant les repas. La durée du traitement est de 10 à 14 jours.
- Infusion de plantain. A des effets anti-inflammatoires et antimicrobiens. Aide à arrêter les saignements et active les processus de restauration des tissus endommagés. Pour préparer une infusion, ajoutez 50 mg de feuilles de plantain broyées dans 1 litre d'eau bouillante et laissez reposer 1 heure. L'infusion doit être soigneusement filtrée, puis ajouter encore 500 ml d'eau bouillie tiède. Prendre 2 à 3 cuillères à soupe par voie orale 4 fois par jour, une demi-heure avant les repas. La durée du traitement est de 10 jours.
- Décoction de bore utérus. Il a des effets anti-inflammatoires et antimicrobiens, aide à normaliser le cycle menstruel et réduit également le risque de dégénérescence de l'endométriose en tumeur maligne. Pour préparer une décoction, ajoutez 2 cuillères à soupe d'herbe de bore utérin à 1 litre d'eau chaude et faites cuire au bain-marie pendant 20 minutes. Bien filtrer et prendre 100 ml ( un demi verre) 3 fois par jour avant les repas.
- Infusion de chélidoine. A des effets antimicrobiens et analgésiques. Pour préparer l'infusion, versez 2 cuillères à soupe d'herbe de chélidoine broyée dans 500 millilitres d'eau bouillante et laissez reposer dans un endroit sombre pendant 3 heures. Filtrez ensuite soigneusement et prenez 50 ml 4 fois par jour avant les repas.
- Jus de betterave. Aide à normaliser les niveaux d'hémoglobine et à restaurer les muqueuses après un saignement. Le jus de betterave fraîchement pressé doit être pris 50 à 100 ml 3 fois par jour avant les repas.
- Une décoction d'écorce de viorne. L'écorce de viorne a un effet astringent et hémostatique et augmente également le tonus de la couche musculaire de l'utérus, aidant ainsi à arrêter rapidement les saignements. Pour préparer une décoction, versez 100 grammes d'écorce broyée dans 2 litres d'eau bouillante et faites cuire au bain-marie pendant 30 minutes. Après cela, laisser refroidir à température ambiante, filtrer et prendre 2 cuillères à soupe 4 fois par jour avant les repas.
- Décoction de racine d'épine-vinette. Cette plante améliore les contractions utérines, aidant ainsi à arrêter les saignements. Pour préparer la décoction, ajoutez 1 cuillère à soupe de racines d'épine-vinette broyées dans 1 litre d'eau chaude, portez à ébullition et laissez cuire 20 minutes. Après cela, laisser refroidir à température ambiante, filtrer et prendre 50 ml 3 fois par jour avant les repas.
Comment traiter l'endométriose avec des médicaments hormonaux ?
 Traitement de l'endométriose avec des médicaments hormonaux ( analogues des hormones sexuelles) est produit selon un certain schéma, ce qui aide à prévenir les modifications de l'endomètre au cours du cycle menstruel.
Traitement de l'endométriose avec des médicaments hormonaux ( analogues des hormones sexuelles) est produit selon un certain schéma, ce qui aide à prévenir les modifications de l'endomètre au cours du cycle menstruel. L'endomètre est la membrane muqueuse de l'utérus, constituée de deux couches - fonctionnelle et basale. La couche fonctionnelle, sous l'influence de diverses hormones sexuelles, subit certains changements selon la phase du cycle menstruel, tandis que la couche basale assure sa régénération ( récupération) après les règles.
Selon le jour du cycle menstruel, il y a :
- Phase de prolifération. Cette phase commence immédiatement après la fin de la menstruation suivante, dure environ 12 à 14 jours et se caractérise par la croissance de la couche fonctionnelle de l'endomètre, qui se produit sous l'influence des œstrogènes ( hormones sexuelles féminines). Les œstrogènes sont sécrétés par les cellules folliculaires ( oeuf en maturation) dans les ovaires.
- Phase de sécrétion. Dure environ 14 jours. Durant cette phase, la production d'oestrogènes ( et taux de prolifération de l'endomètre) diminue et l'hormone progestérone sécrétée par le corps jaune des ovaires « prépare » l'endomètre à l'implantation d'un ovule fécondé ( le nombre de glandes augmente, l'endomètre commence à produire diverses enzymes). Si la grossesse ne se produit pas, la couche fonctionnelle de l'endomètre est progressivement rejetée.
- Phase menstruelle. Pendant la menstruation, la couche fonctionnelle de l'endomètre est rejetée et éliminée, et sous l'influence d'une concentration nouvellement croissante d'œstrogènes, une nouvelle phase de prolifération commence.
L'effet des médicaments hormonaux contre l'endométriose vise à bloquer la prolifération de l'endomètre à différents niveaux, ce qui réduit considérablement les manifestations cliniques de la maladie.
Schémas thérapeutiques de l'endométriose avec des médicaments hormonaux
| Groupe de médicaments | Représentants | Mécanisme d'action thérapeutique | Quand et comment utiliser le médicament ? |
| Analogues de la GnRH | Goséréline | La GnRH est une hormone de l'hypothalamus ( organe qui régule l'activité de toutes les glandes du corps), qui stimule la synthèse de l'hormone folliculo-stimulante ( FSH, responsable de la croissance folliculaire dans l'ovaire, de la synthèse des œstrogènes et de la prolifération de l'endomètre) et l'hormone lutéinisante ( LH, responsable de la croissance du corps jaune et de la synthèse de la progestérone). L'introduction d'analogues synthétiques de ces médicaments provoque une diminution de la sécrétion de GnRH par l'hypothalamus, mais n'entraîne pas une formation accrue de FSH et de LH. En raison d'une diminution de la concentration d'œstrogènes dans le sang, la prolifération des cellules endométriales ne se produit pas et aucun symptôme d'endométriose n'est observé. | Il est administré par voie sous-cutanée au niveau de la paroi abdominale antérieure tous les 28 jours. La dose recommandée pour l'endométriose est de 3,6 mg. La durée du traitement est de 4 à 6 injections. |
| Hormones antigonadotropes | Danazol | Inhibe la formation de FSH et de LH. Chez la femme, cela conduit à une atrophie ( amincissement) l'endomètre à la fois dans la cavité utérine et dans les foyers d'endométriose. La douleur et les saignements cessent au cours des 3 à 4 premières semaines de traitement. | La première dose du médicament ( 400 mg) est pris par voie orale le premier jour du cycle menstruel. À l'avenir, vous devrez prendre 400 à 800 mg par jour une fois par jour. La durée du traitement est de 6 mois. |
| Gestrinone | Le médicament commence à être pris par voie orale le 1er jour du cycle menstruel à la dose de 2,5 mg. Par la suite, il est pris 2 fois par semaine ( strictement à des jours précis) à la même dose. La durée du traitement est de 6 mois. Si 2 doses ou plus sont oubliées, le traitement est interrompu et recommence à partir du premier jour du cycle menstruel suivant. | ||
| Analogues de la progestérone | Dydrogestérone
(duphaston) | Comme l’hormone progestérone, elle inhibe la croissance de l’endomètre dans l’utérus et dans les zones d’endométriose. | Prendre 10 à 15 mg par voie orale 2 fois par jour du 5e au 25e jour du cycle menstruel. La durée du traitement est de 6 à 8 mois. |
| Progestatifs synthétiques | Noréthistérone
(norkolut) | Une drogue synthétique qui a des effets similaires à ceux de la progestérone et supprime également la formation de FSH et de LH. | Par voie orale 5 mg du 5e au 25e jour du cycle menstruel ou quotidiennement à la même dose. La durée du traitement est de 6 mois. |
| Contraceptifs combinés | Rigevidon | Contient des analogues de l'œstrogène et de la progestérone. Supprimer la libération d'hormones gonadotropes ( FSH et LH), tout en empêchant la croissance de l'endomètre dans l'utérus et dans les zones d'endométriose. | Par voie orale, 1 comprimé du 1er au 21e jour du cycle menstruel, après quoi une pause de sept jours est prise ( les règles commencent). La durée du traitement est de 6 à 9 mois. |
| Journaliser |
L'endométriose est l'apparition de cellules dans la couche interne de l'utérus (endomètre) à des endroits atypiques : sur le péritoine, les ovaires, les trompes de Fallope, la paroi et le col de l'utérus, la vessie, le rectum et d'autres organes et tissus.
C’est l’une des maladies féminines les plus mystérieuses. Malgré le fait que ce diagnostic soit posé assez souvent, la question de savoir de quel type de maladie il s'agit, pourquoi et comment la traiter reste souvent sans réponse. Mais que se passe-t-il si une femme atteinte d'endométriose envisage une grossesse : faut-il faire quelque chose dans ce cas ?
Les statistiques montrent que jusqu'à 30 % des femmes en âge de procréer souffrent d'endométriose sous une forme ou une autre.
Qu'est-ce que c'est : causes d'apparition
Pourquoi l’endométriose survient-elle et qu’est-ce que c’est ? Les causes de la maladie n’ont pas été établies et restent sujettes à débat. De nombreuses hypothèses sur l'endométriose ont été proposées, mais aucune d'entre elles n'est définitivement prouvée et généralement acceptée.
- Une théorie évoque le processus de menstruation rétrograde, lorsqu'une partie du tissu menstruel pénètre dans la cavité abdominale, s'y développe et s'agrandit.
- La théorie génétique avance le point de vue selon lequel les gènes de certaines familles contiennent des prémices de l'endométriose et, par conséquent, les membres de ces familles sont prédisposés à l'endométriose.
- Il existe également une théorie qui explique l'apparition de l'endométriose en disant que les tissus affectés par l'endométriose se propagent à d'autres parties du corps par le système lymphatique.
- D'autres pensent que les restes de tissus de la phase embryonnaire d'une femme peuvent ensuite évoluer vers l'endométriose, ou qu'une partie de ces tissus, dans certaines conditions, ne perd pas sa capacité à se reproduire.
La probabilité de contracter la maladie augmente avec :
- inflammation fréquente des organes génitaux;
- tumeurs ();
- accouchement difficile;
- opérations sur l'utérus;
- les avortements ;
- buvant de l'alcool;
- fumeur;
- « amour » excessif pour les produits contenant de la caféine ;
- troubles du fonctionnement des organes du système endocrinien (glande thyroïde, glandes surrénales, hypothalamus,
- glande pituitaire, glandes reproductrices féminines);
- immunité réduite.
Malgré ces études, l’incidence réelle de l’endométriose est inconnue, car dans la plupart des cas, la maladie est asymptomatique et très difficile à diagnostiquer.
Par conséquent, subissez des examens préventifs réguliers avec un gynécologue. Ceci est particulièrement important pour celles qui ont subi des opérations sur l'utérus (avortement, césarienne, cautérisation de l'érosion cervicale, etc.). Un diagnostic rapide est la clé d'un traitement réussi sans conséquences.

Est-il possible de tomber enceinte avec l'endométriose ?
L'endométriose réduit considérablement les chances de grossesse d'une femme, mais ne peut pas nuire au développement du fœtus. Si une femme atteinte d'endométriose conçoit un enfant, il y a tout lieu de croire que les symptômes de la maladie s'atténueront considérablement tout au long de la grossesse.
Si vous souffrez d'endométriose, assurez-vous de discuter de la possibilité et des risques de grossesse dans votre cas particulier avec votre gynécologue avant de commencer à essayer de concevoir.
Symptômes de l'endométriose
Les symptômes de cette maladie sont si variés qu'ils peuvent parfois induire en erreur même les spécialistes expérimentés. L'endométriose de l'utérus peut s'accompagner à la fois de symptômes prononcés et de leur absence totale.
Cependant, certains symptômes doivent absolument alerter une femme :
- Douleur d'intensité variable, jusqu'à aiguë. Ils peuvent être localisés, irradiant vers l'aine, l'anus et la jambe. La douleur survient soit dans les premiers jours de la menstruation et disparaît à la fin, soit ne quitte pas la femme pendant tout le cycle, mais après la fin de la menstruation, elle s'affaiblit.
- Repérer des écoulements sanglants sombres du tractus génital 2 à 5 jours avant et après les règles, surtout si ces mêmes règles sont assez abondantes et prolongées ;
- Saignements utérins pendant la période intermenstruelle (métrorragie) ;
- Des spottings peuvent également survenir lors des rapports sexuels.
Les menstruations avec endométriose deviennent abondantes, avec des caillots, ce qui conduit au développement d'une anémie posthémorragique chronique :
- ongles cassants,
- dyspnée,
- faiblesse, somnolence
- vertiges,
- pâleur de la peau et des muqueuses,
- fréquent et ainsi de suite.
Malheureusement, dans certains cas, les symptômes de l’endométriose sont très légers, voire inexistants. C’est pourquoi vous devriez vous rendre au cabinet du gynécologue une fois tous les six mois. Seul un diagnostic rapide peut protéger contre le développement des conséquences indésirables de l'endométriose.
Endométriose grades 1, 2 et 3
Dans la paroi utérine, des foyers d'endométriose sont détectés à différentes profondeurs, de sorte que l'endométriose du corps utérin peut avoir quatre degrés de distribution :
- 1er degré. Il existe une ou plusieurs petites zones d’endométriose.
- 2ème degré. Il existe plusieurs petits foyers d'endométriose qui pénètrent dans l'épaisseur des organes touchés.
- 3ème degré. Il existe de nombreuses lésions superficielles et quelques lésions profondes d'endométriose ou quelques kystes sur les ovaires (kystes "chocolat" - le nom vient de la couleur brun foncé caractéristique donnée aux kystes par le sang en décomposition).
- 4ème degré. Des foyers multiples et profonds d'endométriose, de multiples et gros kystes sur les ovaires, des adhérences entre les organes pelviens sont diagnostiqués.
Il n’existe pas de relation linéaire entre l’étendue de l’endométriose et la gravité des symptômes de la maladie. Souvent, l’endométriose généralisée est moins douloureuse que l’endométriose légère, qui ne présente que quelques petites lésions.

Diagnostique
Dans le traitement efficace de l'endométriose, le point le plus important est un diagnostic opportun et correct. La présence de lésions endométriosiques peut être déterminée à l’aide de :
- Méthodes de contraste aux rayons X (hystérosalpingographie)
- examens endoscopiques (par exemple, hystéroscopie),
Cependant, les plaintes et les symptômes cliniques énumérés ci-dessus sont d'une grande importance. Parfois, l'endométriose est diagnostiquée pendant la grossesse. En conséquence, le traitement de ces patientes est inefficace en raison des difficultés liées à la sélection d'un médicament ayant un effet minime sur le fœtus.
La prévention
Les principales mesures visant à prévenir l'endométriose sont :
- examen spécifique des adolescentes et des femmes se plaignant de règles douloureuses (dysménorrhée) afin d'exclure l'endométriose ;
- observation de patientes ayant subi un avortement et d'autres interventions chirurgicales sur l'utérus pour éliminer les conséquences possibles ;
- guérison rapide et complète des pathologies aiguës et chroniques des organes génitaux;
- prendre des contraceptifs hormonaux oraux.
Complications
L’endométriose de l’utérus peut être asymptomatique et ne pas affecter la qualité de vie d’une femme. D’un autre côté, une endométriose non diagnostiquée et l’absence de traitement adéquat peuvent entraîner des complications.
Conséquences les plus probables :
- adhérences dans le bassin;
- troubles de la fertilité ;
- anémie due à des saignements abondants ;
- kystes endométrioïdes;
- malignité.
Comment traiter l'endométriose
Les méthodes de traitement de l'endométriose ont été améliorées au fil des années et sont actuellement divisées en :
- chirurgical;
- médicinal;
- combiné.
Les méthodes thérapeutiques médicinales comprennent l'utilisation de divers groupes de médicaments :
- médicaments combinés œstrogènes-gestatifs;
- gestagènes, médicaments antigonadotropes;
- agonistes de l'hormone de libération des gonadotrophines.
Plus une femme est diagnostiquée tôt, plus il est probable qu'elle utilise uniquement des médicaments.

Thérapie conservatrice
Un traitement conservateur est indiqué dans l'endométriose utérine asymptomatique, à un jeune âge, pendant la période perménopausique, dans l'adénomyose, l'endométriose et l'infertilité, lorsqu'il est nécessaire de restaurer la fonction reproductive.
Le parcours de traitement médicamenteux comprend des thérapies assez traditionnelles :
- hormonal;
- anti-inflammatoire;
- désensibilisant;
- symptomatique.
Les principaux médicaments à effet prouvé pour le traitement de l’endométriose confirmée sont :
- préparations à base de progestérone;
- danazol;
- la gestrinone (Némestran);
- les agonistes de l'hormone de libération des gonadotrophines (GnRH) ;
- contraceptifs oraux combinés monophasiques.
La durée des cures d'hormonothérapie et leurs intervalles sont déterminés par les résultats du traitement et l'état général du patient, en tenant compte de la tolérabilité des médicaments et de la réalisation de tests de diagnostic fonctionnel.
Autres groupes de médicaments qui « aident » à lutter contre les symptômes douloureux de la maladie :
- (thérapie anti-inflammatoire);
- antispasmodiques et analgésiques (analgésiques);
- sédatifs (élimination des manifestations neurologiques);
- vitamines A et C (correction d'une carence du système antioxydant) ;
- suppléments de fer (élimination des conséquences de la perte de sang chronique) ;
- physiothérapie.
Des recherches sont actuellement en cours partout dans le monde sur la possibilité d'utiliser des immunomodulateurs pour le traitement de l'endométriose, notamment pour le traitement de l'infertilité associée.
Traitement chirurgical de l'endométriose
L'intervention chirurgicale est indiquée en l'absence d'effet d'un traitement conservateur pendant 6 à 9 mois, en cas de kystes ovariens endométrioïdes, d'endométriose des cicatrices postopératoires et du nombril, de sténose persistante de la lumière intestinale ou des uretères, d'intolérance aux médicaments hormonaux ou de présence des contre-indications à leur utilisation.
Les méthodes chirurgicales de traitement de l'endométriose consistent à éliminer les formations endométrioïdes (le plus souvent des kystes) des ovaires ou d'autres zones touchées. La chirurgie moderne privilégie les opérations douces - laparoscopie.
Après élimination des foyers de la maladie, un traitement physiothérapeutique et médicamenteux est indiqué pour consolider le résultat et restaurer le cycle. Les formes graves d'endométriose sont traitées par l'ablation de l'utérus.
Les résultats du traitement dépendent de l'étendue de l'intervention chirurgicale et de l'utilité de l'hormonothérapie. La période de rééducation est dans la plupart des cas favorable : la fonction reproductrice est restaurée, les douleurs pendant les règles sont considérablement réduites. Après le traitement, une surveillance dynamique par un gynécologue est recommandée : examen gynécologique, surveillance échographique (une fois tous les 3 mois), surveillance du marqueur CA-125 dans le sang.

Pronostic de l'endométriose
Cette maladie revient souvent. Par exemple, le taux de récidive de l'endométriose après une intervention chirurgicale pour enlever les lésions au cours de la première année est de 20 %, c'est-à-dire qu'une femme opérée sur cinq rencontrera à nouveau les mêmes problèmes qu'avant l'opération au cours de la première année après l'intervention.
La correction hormonale a un bon effet, mais le problème de cette méthode de traitement est la perturbation du processus de maturation naturelle de l'endomètre de l'utérus, et donc l'impossibilité de concevoir naturellement un enfant. En règle générale, lorsqu'une grossesse survient, les symptômes de l'endométriose disparaissent pendant toute la durée de la grossesse. Lorsque survient la ménopause, l’endométriose disparaît également.
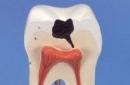
est une croissance pathologique hormonale-dépendante du tissu glandulaire de l'utérus (endomètre) à l'extérieur de celui-ci : dans les ovaires, dans les trompes de Fallope, dans l'épaisseur de l'utérus, dans la vessie, sur le péritoine, dans le rectum et autres , organes plus éloignés. Les fragments de l'endomètre (hétérotopie), se développant dans d'autres organes, subissent les mêmes changements cycliques que l'endomètre dans l'utérus, conformément aux phases du cycle menstruel. Ces changements dans l'endomètre se manifestent par des douleurs, une augmentation du volume de l'organe affecté, des saignements mensuels dus à des hétérotopies, un dysfonctionnement menstruel, un écoulement des glandes mammaires et une infertilité.
CIM-10
N80

informations générales
– croissance pathologique bénigne d’un tissu morphologiquement et fonctionnellement similaire à l’endomètre (muqueuse utérine). On l'observe à la fois dans diverses parties du système reproducteur et à l'extérieur de celui-ci (sur la paroi abdominale, la muqueuse de la vessie, les intestins, le péritoine pelvien, les poumons, les reins et d'autres organes). Les manifestations cliniques dépendent de la localisation du processus. Les symptômes généraux sont des douleurs, une hypertrophie des ganglions endométrioïdes, des écoulements sanglants des zones externes avant et pendant la menstruation. L'endométriose génitale peut provoquer la formation de kystes ovariens, des irrégularités menstruelles et l'infertilité.
L'endométriose est la troisième maladie gynécologique la plus fréquente, après les processus inflammatoires et les fibromes utérins. L'endométriose survient dans la plupart des cas chez les femmes pendant la période de reproduction, c'est-à-dire entre 25 et 40 ans (environ 27 %), chez 10 % des filles pendant la formation de la fonction menstruelle et chez 2 à 5 % des femmes à la ménopause. âge. Les difficultés de diagnostic et, dans certains cas, l'évolution asymptomatique de l'endométriose suggèrent que la maladie est beaucoup plus fréquente.

Informations générales et classification de l'endométriose
Les manifestations de l'endométriose dépendent de la localisation de ses foyers. À cet égard, l'endométriose est classée selon sa localisation. Sur la base de la localisation, on distingue les formes génitales et extragénitales d'endométriose. Dans la forme génitale de l'endométriose, les hétérotopies sont localisées sur les tissus des organes génitaux ; dans la forme extragénitale, elles sont localisées en dehors du système reproducteur.
Dans la forme génitale de l'endométriose, on distingue :
- endométriose péritonéale - avec lésions des ovaires, du péritoine pelvien et des trompes de Fallope
- endométriose extrapéritonéale, localisée dans les parties inférieures du système reproducteur - organes génitaux externes, vagin, segment vaginal du col de l'utérus, cloison recto-vaginale, etc.
- endométriose interne (adénomyose), se développant dans la couche musculaire de l'utérus. Avec l'adénomyose, l'utérus prend une forme sphérique et sa taille augmente jusqu'à 5 à 6 semaines de grossesse.
La localisation de l'endométriose peut être mixte ; cela se produit généralement lorsque la maladie est avancée. Dans la forme extragénitale de l'endométriose, des foyers d'hétérotopie apparaissent dans les intestins, le nombril, les poumons, les reins et les cicatrices postopératoires. Selon la profondeur et la répartition des excroissances focales de l'endomètre, on distingue 4 degrés d'endométriose :
- I degré - les foyers d'endométriose sont superficiels et isolés;
- II degré - les foyers d'endométriose sont plus profonds et plus nombreux;
- Degré III - foyers multiples profonds d'endométriose, kystes endométrioïdes sur un ou les deux ovaires, adhérences individuelles sur le péritoine ;
- Degré IV - foyers multiples et profonds d'endomériose, gros kystes endométrioïdes bilatéraux sur les ovaires, adhérences denses, croissance de l'endomètre dans les parois du vagin et du rectum. Le degré IV d'endométriose est caractérisé par la prévalence et la gravité de la lésion et est difficile à traiter.
Il existe également une classification généralement acceptée de l'adénomyose utérine (endométriose interne), dont le développement est divisé en quatre étapes selon le degré d'endommagement de la couche musculaire (myomètre) :
- Stade I – croissance initiale du myomètre ;
- Stade II – propagation des foyers d'endométriose jusqu'à la moitié de la profondeur de la couche musculaire de l'utérus ;
- Stade III – germination de toute l'épaisseur du myomètre jusqu'à la membrane séreuse de l'utérus ;
- Stade IV – germination des parois utérines et propagation des foyers d’endométriose au péritoine.
Les lésions endométriosiques peuvent varier en taille et en forme : depuis des formations rondes de plusieurs millimètres jusqu'à des excroissances informes de plusieurs centimètres de diamètre. Ils ont généralement une couleur cerise foncée et sont séparés des tissus environnants par des cicatrices blanchâtres du tissu conjonctif. Les foyers d'endométriose deviennent plus visibles à la veille des règles en raison de leur maturation cyclique. S'étendant aux organes internes et au péritoine, les zones d'endométriose peuvent se développer profondément dans les tissus ou être localisées superficiellement. L'endométriose ovarienne se traduit par l'apparition de excroissances kystiques au contenu rouge foncé. Les hétérotopies sont généralement situées en groupes. Le degré d'endométriose est évalué en points, en tenant compte du diamètre, de la profondeur de germination et de la localisation des lésions. L'endométriose est souvent à l'origine d'adhérences au niveau du bassin, limitant la mobilité des ovaires, des trompes de Fallope et de l'utérus, entraînant des irrégularités du cycle menstruel et une infertilité.
Causes de l'endométriose
Il n’existe pas de consensus parmi les experts sur les causes de l’endométriose. La plupart d'entre eux sont enclins à la théorie des menstruations rétrogrades (ou théorie de l'implantation). Selon cette théorie, chez certaines femmes, le sang menstruel contenant des particules endométriales pénètre dans la cavité abdominale et les trompes de Fallope - ce qu'on appelle la menstruation rétrograde. Dans certaines conditions, l’endomètre s’attache aux tissus de divers organes et continue de fonctionner de manière cyclique. En l'absence de grossesse, l'endomètre est excrété par l'utérus pendant la menstruation, tandis que des microhémorragies se produisent dans d'autres organes, provoquant un processus inflammatoire.
Ainsi, les femmes présentant une caractéristique telle qu'une menstruation rétrograde sont prédisposées au développement de l'endométriose, mais pas dans tous les cas. Des facteurs tels que les caractéristiques structurelles des trompes de Fallope, l'immunosuppression et l'hérédité augmentent le risque d'endométriose. Le rôle de la prédisposition héréditaire au développement de l'endométriose et à sa transmission de mère en fille est très important. Connaissant son hérédité, une femme doit prendre les mesures préventives nécessaires. Les interventions chirurgicales sur l'utérus contribuent au développement de l'endométriose : interruption chirurgicale de grossesse, cautérisation des érosions, césarienne, etc. Par conséquent, après toute opération sur l'utérus, une surveillance médicale est nécessaire pour détecter à temps les anomalies du système reproducteur.
D'autres théories peu répandues sur le développement de l'endométriose considèrent comme causes les mutations génétiques, les anomalies dans le fonctionnement des enzymes cellulaires et les réactions des récepteurs hormonaux.
Symptômes de l'endométriose
L'évolution de l'endométriose peut être variée, au début de son apparition elle est asymptomatique et sa présence ne peut être détectée à temps que par des examens médicaux réguliers. Il existe cependant des symptômes fiables indiquant la présence d’endométriose.
- Douleur pelvienne.
Accompagne l'endométriose chez 16 à 24 % des patientes. La douleur peut être clairement localisée ou diffuse dans tout le bassin, survenir ou s'intensifier immédiatement avant les règles, ou être présente en permanence. Les douleurs pelviennes sont souvent causées par une inflammation qui se développe dans les organes touchés par l'endométriose.
- Dysménorrhée – règles douloureuses.
Elle est observée chez 40 à 60 % des patients. Elle se manifeste à son maximum au cours des trois premiers jours des règles. Avec l'endométriose, la dysménorrhée est souvent associée à des saignements dans la cavité du kyste et à une augmentation de la pression dans celle-ci, à une irritation du péritoine par des hémorragies provenant de foyers d'endométriose et à des spasmes des vaisseaux utérins.
- Rapports sexuels douloureux (dyspareunie).
- Douleur en déféquant ou en urinant.
- L'inconfort et la douleur lors des rapports sexuels sont particulièrement prononcés lorsque les foyers d'endométriose sont localisés dans le vagin, la paroi de la cloison recto-vaginale, au niveau des ligaments utéro-sacrés et dans l'espace utéro-rectal.
- La ménorragie est une menstruation abondante et prolongée.
Elle est observée chez 2 à 16 % des patientes atteintes d'endométriose. Accompagne souvent l'adénomyose et les maladies concomitantes : fibromes utérins, syndrome des ovaires polykystiques, etc.
- Développement de l'anémie posthémorragique
Se produit en raison d'une perte de sang chronique importante pendant la menstruation. Caractérisé par une faiblesse croissante, une pâleur ou un jaunissement de la peau et des muqueuses, une somnolence, une fatigue, des vertiges.
- Infertilité.
Chez les patientes atteintes d'endométriose, il est de 25 à 40 %. Jusqu'à présent, la gynécologie ne peut pas répondre avec précision à la question du mécanisme de développement de l'infertilité dans l'endométriose. Parmi les causes les plus probables d'infertilité figurent les modifications des ovaires et des trompes dues à l'endométriose, une altération de l'immunité générale et locale et des troubles de l'ovulation concomitants. Avec l'endométriose, il ne faut pas parler de l'impossibilité absolue d'une grossesse, mais de sa faible probabilité. L'endométriose réduit considérablement les chances de porter un enfant et peut provoquer une fausse couche spontanée. La gestion de la grossesse avec endométriose doit donc être effectuée sous surveillance médicale constante. La probabilité de grossesse après un traitement contre l'endométriose varie de 15 à 56 % au cours des 6 à 14 premiers mois.
Complications de l'endométriose
Les hémorragies et les modifications cicatricielles liées à l'endométriose provoquent le développement d'adhérences dans le bassin et les organes abdominaux. Une autre complication courante de l’endométriose est la formation de kystes ovariens endométriosiques remplis de vieux sang menstruel (kystes « chocolat »). Ces deux complications peuvent provoquer l’infertilité. La compression des troncs nerveux peut entraîner divers troubles neurologiques. Une perte de sang importante pendant la menstruation provoque de l'anémie, de la faiblesse, de l'irritabilité et des larmoiements. Dans certains cas, une dégénérescence maligne des foyers d'endométriose se produit.
Diagnostic de l'endométriose
Lors du diagnostic de l'endométriose, il est nécessaire d'exclure d'autres maladies des organes génitaux qui présentent des symptômes similaires. Si l'endométriose est suspectée, il est nécessaire de recueillir des plaintes et une anamnèse, dans lesquelles la douleur, les informations sur les maladies antérieures des organes génitaux, les opérations et la présence d'une pathologie gynécologique chez les proches sont révélatrices. Un examen plus approfondi d'une femme soupçonnée d'endométriose peut inclure :
- l'examen gynécologique (vaginal, recto-vaginal, spéculum) est le plus informatif à la veille des règles ;
- colposcopie et hystérosalpingoscopie pour clarifier l'emplacement et la forme de la lésion et obtenir une biopsie tissulaire ;
- examen échographique des organes pelviens et de la cavité abdominale pour clarifier la localisation et l'image dynamique dans le traitement de l'endométriose ;
- tomodensitométrie spirale ou résonance magnétique pour clarifier la nature, la localisation de l'endométriose, ses relations avec d'autres organes, etc. La précision des résultats de ces méthodes pour l'endométriose est de 96 % ;
- laparoscopie, qui permet d'examiner visuellement les foyers d'endométriose, d'évaluer leur nombre, leur degré de maturité, leur activité ;
- l'hystérosalpingographie (radiographies des trompes de Fallope et de l'utérus) et l'hystéroscopie (examen endoscopique de la cavité utérine), qui permettent de diagnostiquer l'adénomyose avec une précision de 83 % ;
- étude des marqueurs tumoraux CA-125, CEA et CA 19-9 et test PO dont les taux dans le sang augmentent plusieurs fois au cours de l'endométriose.
Traitement de l'endométriose
Lors du choix d'une méthode de traitement de l'endométriose, ils sont guidés par des indicateurs tels que l'âge de la patiente, le nombre de grossesses et d'accouchements, la prévalence du processus, sa localisation, la gravité des manifestations, la présence de pathologies concomitantes et la nécessité de grossesse. Les méthodes de traitement de l'endométriose sont divisées en médicales, chirurgicales (laparoscopiques avec élimination des foyers d'endométriose et préservation de l'organe ou radicales - ablation de l'utérus et ovariectomie) et combinées.
Le traitement de l'endométriose vise non seulement à éliminer les manifestations actives de la maladie, mais également ses conséquences (formations adhésives et kystiques, manifestations neuropsychiatriques, etc.). Les indications du traitement conservateur de l’endométriose sont son évolution asymptomatique, le jeune âge de la patiente, la préménopause et la nécessité de préserver ou de restaurer la fonction reproductive. Le principal traitement médicamenteux de l'endométriose est l'hormonothérapie avec les groupes de médicaments suivants :
- médicaments combinés œstrogènes-gestagènes.
Ces médicaments, contenant de petites doses de gestagènes, suppriment la production d'œstrogènes et l'ovulation. Indiqués au stade initial de l'endométriose, car ils ne sont pas efficaces en cas de processus endométrioïde étendu et de kystes ovariens. Les effets secondaires comprennent des nausées, des vomissements, des saignements intermenstruels et une sensibilité des glandes mammaires.
- gestagènes (noréthistérone, progestérone, gestrinone, dydrogestérone).
Indiqué à tout stade de l'endométriose, en continu - de 6 à 8 mois. La prise de gestagènes peut s'accompagner de saignements intermenstruels, de dépression et de douleurs dans les glandes mammaires.
- médicaments antigonadotropes (danazol, etc.)
Supprime la production de gonadotrophines dans le système hypothalamo-hypophysaire. Utilisé en continu pendant 6 à 8 mois. Contre-indiqué en cas d'hyperandrogénie chez la femme (excès d'hormones androgènes). Les effets secondaires comprennent la transpiration, les bouffées de chaleur, les changements de poids, l'approfondissement de la voix, l'augmentation du gras de la peau et l'intensité accrue de la croissance des cheveux.
- agonistes des hormones de libération gonadotropes (triptoréline, goséréline, etc.)
L'avantage de ce groupe de médicaments dans le traitement de l'endométriose est la possibilité d'utiliser les médicaments une fois par mois et l'absence d'effets secondaires graves. Les agonistes de l'hormone de libération provoquent la suppression du processus d'ovulation et des niveaux d'œstrogènes, conduisant à la suppression de la propagation de l'endométriose. En plus des médicaments hormonaux, des immunostimulants et une thérapie symptomatique sont utilisés dans le traitement de l'endométriose : antispasmodiques, analgésiques, anti-inflammatoires.
Un traitement chirurgical de préservation des organes avec ablation des hétérotopies est indiqué pour les stades modérés et sévères de l'endométriose. Le traitement vise à éliminer les foyers d'endométriose dans divers organes, les kystes endométrioïdes et la dissection des adhérences. Elle est réalisée en l'absence de l'effet attendu du traitement médicamenteux, en présence de contre-indications ou d'intolérances aux médicaments, en présence de lésions d'un diamètre supérieur à 3 cm, d'un dysfonctionnement des intestins, de la vessie, des uretères, des reins. En pratique, elle est souvent associée à un traitement médicamenteux de l’endométriose. Elle est réalisée par voie laparoscopique ou laparotomique.
Le traitement chirurgical radical de l'endométriose (hystérectomie et annexectomie) est réalisé chez les patientes de plus de 40 ans présentant une progression active de la maladie et l'inefficacité des mesures chirurgicales conservatrices. Malheureusement, des mesures radicales dans le traitement de l'endométriose sont nécessaires chez 12 % des patientes. Les opérations sont réalisées par laparoscopie ou par laparotomie.
L'endométriose a tendance à récidiver, obligeant dans certains cas à des interventions chirurgicales répétées. Les rechutes d'endométriose surviennent chez 15 à 40 % des patientes et dépendent de la prévalence du processus dans l'organisme, de sa gravité, de sa localisation et du caractère radical de la première opération.
L'endométriose est une maladie terrible pour le corps féminin, et seules sa détection précoce et son traitement persistant conduisent à un soulagement complet de la maladie. Les critères de guérison de l'endométriose sont un état de santé satisfaisant, l'absence de douleur et d'autres plaintes subjectives et l'absence de rechute pendant 5 ans après la fin du traitement complet.
En âge de procréer, le succès du traitement de l'endométriose est déterminé par la restauration ou la préservation de la fonction reproductrice. Avec le niveau moderne de gynécologie chirurgicale et l'utilisation généralisée de techniques laparoscopiques douces, de tels résultats sont obtenus chez 60 % des patientes atteintes d'endométriose âgées de 20 à 36 ans. Chez les patientes atteintes d'endométriose après une chirurgie radicale, la maladie ne récidive pas.
Prévention de l'endométriose
Plus tôt une femme consulte un gynécologue dès l'apparition des premiers symptômes de l'endométriose, plus elle a de chances d'obtenir une guérison complète et de ne pas avoir besoin d'une intervention chirurgicale. Les tentatives d'auto-traitement ou d'attente en cas d'endométriose ne sont absolument pas justifiées : à chaque menstruation ultérieure, de nouveaux foyers d'endométriose apparaissent dans les organes, des kystes se forment, les processus cicatriciels et adhésifs progressent et la perméabilité du les trompes de Fallope diminuent.
Les principales mesures visant à prévenir l'endométriose sont :
- examen spécifique des adolescentes et des femmes se plaignant de règles douloureuses (dysménorrhée) afin d'exclure l'endométriose ;
- observation de patientes ayant subi un avortement et d'autres interventions chirurgicales sur l'utérus pour éliminer les conséquences possibles ;
- guérison rapide et complète des pathologies aiguës et chroniques des organes génitaux;
- prendre des contraceptifs hormonaux oraux.
Le risque de développer une endométriose est plus élevé dans les groupes de femmes suivants :
- celles qui constatent un raccourcissement du cycle menstruel ;
- souffrant de troubles métaboliques, d'obésité, de surpoids ;
- utiliser des contraceptifs intra-utérins;
- après l'âge de 30-35 ans ;
- avoir des niveaux d'œstrogènes élevés;
- ceux qui souffrent d'immunosuppression ;
- avoir une prédisposition héréditaire;
- qui ont subi une intervention chirurgicale à l'utérus ;
- les femmes qui fument.
En ce qui concerne l’endométriose, comme pour de nombreuses autres maladies gynécologiques, une règle stricte s’applique : le meilleur traitement de la maladie est sa prévention active. L'attention portée à votre santé, la régularité des examens médicaux et le traitement rapide des pathologies gynécologiques peuvent vous aider à détecter l'endométriose à un stade très précoce ou à éviter complètement son apparition.
La douleur lancinante constante qui survient avant l’arrivée des règles est tellement épuisante. Et les règles durent longtemps. Le médecin a dit que c'était... endométriose, qui doit être traitée, d'autant plus que vous souhaitez donner naissance à un bébé.
Quel genre de maladie est l’endométriose ?
La membrane muqueuse à l’intérieur de l’utérus se développe progressivement au cours du mois et disparaît pendant la menstruation. Ce processus mensuel est normal. Mais si des particules endométriales pénètrent dans un endroit atypique, par exemple à l'intérieur de la paroi musculaire de l'utérus, et commencent à s'y développer, cela devient alors le début de la maladie.
Les raisons de la pénétration de l'endomètre fonctionnel à d'autres endroits sont :
- traumatisme des parois de l'utérus lors d'un avortement médicamenteux, d'une césarienne ou d'une intervention diagnostique ;
- reflux des cellules de l'endomètre pendant la menstruation dans la cavité abdominale par les trompes de Fallope ;
- inflammation chronique ou aiguë des organes pelviens.
Cependant, toutes les femmes qui subissent une intervention chirurgicale ou qui souffrent d’inflammation ne développent pas d’endométriose. Et la majorité des personnes souffrent de reflux endométrial pendant leurs règles. Pour l'apparition de la maladie, des facteurs concomitants sont nécessaires, notamment des troubles hormonaux et immunologiques. En particulier, l'endométriose se caractérise par un déséquilibre hormonal, se manifestant par une prédominance d'œstrogènes et un manque de progestérone. Et les réactions immunitaires altérées se caractérisent par l’incapacité des mécanismes de défense de l’organisme à éliminer les particules endométriales des endroits où elles ne devraient pas se trouver.
Symptômes de l'endométriose
- Sensations douloureuses.C’est la manifestation la plus courante et la plus désagréable de la maladie. La douleur peut être périodique ou constante, à peine perceptible ou intense et, en règle générale, elle apparaît avant les jours critiques. Le syndrome douloureux augmente avant les règles, atteignant un maximum le premier jour des règles.
- Changements dans les menstruations.La manifestation habituelle de la maladie est l’irrégularité menstruelle. Le plus souvent, il s’agit de saignements et de spottings non systématiques avant les règles. Il peut y avoir des saignements d’intensité variable. Parfois, des saignements de contact surviennent lors d'un examen par un médecin ou lors d'un rapport sexuel.
- Fertilité altérée.Le plus souvent, l'absence de grossesse avec endométriose est due à l'incapacité de l'utérus à accepter un ovule fécondé. De plus, la cause peut être des troubles hormonaux caractéristiques de la maladie.
- Symptômes généraux. Des douleurs constantes, des irrégularités menstruelles et l'infertilité entraînent des problèmes dans l'état général d'une femme, lorsque surviennent des troubles autonomes, des changements d'humeur, y compris la dépression, et une détérioration significative des performances.
Examen de l'endométriose
L'étendue de l'examen dépend de la localisation de la pathologie. Le plus souvent, la maladie touche l'utérus, mais une endométriose des ovaires et des trompes de Fallope peut survenir. Les hétérotopies se trouvent dans la cavité abdominale. Les formes rares incluent l'apparition de foyers de la maladie dans la vessie, les intestins, le nombril et la cicatrice postopératoire.
1. Examen par un médecin
L'examen à l'aide de miroirs permettra au médecin de voir les manifestations de la maladie sur le col de l'utérus. Avec la palpation à deux mains de l'abdomen, des modifications de l'utérus et des ovaires peuvent être suspectées. Par exemple, avec l'endométriose ovarienne, le médecin détectera une formation occupant de l'espace au niveau des appendices, et en cas de lésion de l'utérus, une augmentation de la taille et une modification de la consistance de l'organe.
2. Échographie des organes pelviens
Une étude simple et accessible apportera au médecin de nombreuses informations. En particulier, des formations kystiques dans les ovaires ou des modifications de l'utérus caractéristiques de l'endométriose peuvent être visualisées. Cependant, le médecin peut ne pas voir certaines petites lésions endométrioïdes lors de l'échographie. Selon les indications, il est nécessaire de réaliser une échographie des reins et d'autres organes.
3. Méthodes endoscopiques
Lors d'une colposcopie, le médecin peut détecter des foyers d'endométriose sur le col de l'utérus. Pour identifier une pathologie de l'utérus, il est nécessaire de procéder à une hystéroscopie, lorsque le médecin utilise un instrument optique pour examiner les parois internes afin de détecter les foyers de la maladie. Les organes internes de l'abdomen peuvent être examinés par laparoscopie. En cas de lésions des organes voisins (vessie, intestins), il est alors nécessaire de réaliser une cystoscopie, une sigmoïdoscopie et une irrigoscopie.
4. Examens radiographiques
Pour identifier les lésions de l'utérus et des trompes de Fallope, un examen radiologique de contraste (CSX) est réalisé. Des méthodes modernes et hautement informatives - la tomodensitométrie (TDM) et l'imagerie par résonance magnétique (IRM) permettent un diagnostic optimal de l'endométriose. Grâce à ces études, le médecin peut constater non seulement la présence de la maladie, mais également d'éventuels dommages aux organes voisins.
Traitement de l'endométriose
- Chirurgie.Le moyen le plus simple consiste à éliminer les manifestations externes de l'endométriose, par exemple en cas de cicatrice postopératoire au niveau du périnée. Lors de la réalisation d'une hystéroscopie ou d'une laparoscopie, le médecin peut coaguler les lésions de la maladie. En cas d'endométriose sévère affectant l'utérus et les ovaires, il est nécessaire de procéder à une intervention chirurgicale pour retirer l'organe ou la formation kystique.
- Traitement médical.En règle générale, le traitement conservateur implique des méthodes d'influence hormonales. Il peut s'agir d'injections de médicaments spéciaux qui arrêtent complètement le fonctionnement de l'endomètre. Les médicaments en comprimés sont utilisés lorsqu'une femme a besoin de maintenir sa fonction reproductive. Dans tous les cas, le médecin prescrira un traitement en fonction de la gravité de la maladie et du désir de la femme de donner naissance à un enfant.
Comment l’endométriose affecte-t-elle la grossesse ?
Le principal problème de l'endométriose est qu'en raison de la maladie, des changements pathologiques se produisent dans l'utérus, qui est le réceptacle du fœtus. Cela affecte négativement la capacité d’avoir des enfants. En particulier, jusqu'à 60 % des femmes atteintes d'endométriose souffrent d'infertilité. Cependant, avec un traitement approprié et sans dommages importants à l'utérus, une femme peut tomber enceinte. L'objectif principal du traitement est de créer des conditions optimales dans l'utérus pour l'ovule fécondé et de minimiser les manifestations de la maladie.
En cas de grossesse, une femme doit prendre des médicaments qui empêcheront une interruption prématurée de la grossesse. On pense que la grossesse, l’accouchement et l’allaitement à long terme sont les meilleures méthodes de traitement de l’endométriose.
Il existe de nombreuses maladies gynécologiques qui peuvent déstabiliser une femme. L’endométriose est l’une de ces maladies insidieuses. Il est donc important de savoir de quoi il s’agit, quels sont les symptômes et comment le traiter.
Aujourd'hui, cette maladie est très courante et, si elle n'est pas traitée à temps, elle peut entraîner de graves complications. Par conséquent, vous devez comprendre ce qu’est l’endométriose et comment elle se manifeste.
L'endométriose est une prolifération chronique de tissu glandulaire (endomètre), qui ne recouvre normalement que la surface de l'utérus. Avec l’endométriose, elle commence à se propager à d’autres organes.
En pratique, on retrouve les formes suivantes :
- Extragénital, dans lequel le tissu endométrioïde se développe non seulement sur les organes de la cavité abdominale, mais également à l'extérieur de celle-ci, par exemple sur les poumons.
- Une forme combinée dans laquelle le placement des tissus est localisé à la fois sur les organes internes et sur les organes génitaux.
Il existe également une endométriose génitale, dans laquelle il y a :
- adénomyose interne - des phoques nodulaires apparaissent dans la couche musculaire de l'utérus, sur les ovaires;
- externe, lorsque le vagin et le péritoine du petit bassin sont touchés.

Principales étapes de la pathologie
Le plus souvent, les médecins sont confrontés à l'adénomyose, c'est-à-dire que l'endométriose a une forme génitale interne.
En règle générale, les femmes apprennent le diagnostic lorsqu'elles consultent le médecin pour un problème tel que des règles abondantes.
Selon la nature de la localisation des cellules, on distingue les types suivants de cette maladie : focale, diffuse ou nodulaire. Pour sélectionner le schéma thérapeutique approprié et lors du diagnostic, les médecins accordent une attention particulière aux stades de la maladie :
- Étape 1. Dans ce cas, la couche superficielle se transforme en couche basale.
- Au deuxième stade, près de la moitié de la couche musculaire de l’utérus est affectée.
- Le stade 3 est caractérisé par des lésions du tissu séreux.
- Au quatrième stade, les foyers de pathologie se sont propagés au péritoine.
Causes de l'endométriose utérine
Tout le monde sait que de nombreuses maladies peuvent être évitées si vous essayez d'éliminer les facteurs provoquants. Cependant, cela ne fonctionne pas avec cette pathologie, car les médecins ne peuvent toujours pas en déterminer la cause exacte. Il existe les théories suivantes sur l'apparition de l'endométriose utérine :

Mais il existe également un certain nombre de facteurs provoquants, notamment :
- âge supérieur à 35 ans;
- mauvaises conditions environnementales;
- naissances multiples;
- stress constant;
- maladies chroniques des organes internes;
- épuisement physique grave;
- fumer, alcool.
L'incidence maximale est observée entre 25 et 40 ans, mais il existe des cas de maladie survenant chez les adolescents. Après la ménopause, la maladie subit le plus souvent une régression et tend à s’auto-liquider, ce qui est associé à des modifications des niveaux hormonaux.
Quels signes peuvent indiquer la maladie
 Il est assez difficile de reconnaître cette maladie de manière indépendante, surtout aux premiers stades, c'est pourquoi il est si important de consulter un gynécologue au moins une fois tous les six mois.
Il est assez difficile de reconnaître cette maladie de manière indépendante, surtout aux premiers stades, c'est pourquoi il est si important de consulter un gynécologue au moins une fois tous les six mois.
Mais vous devriez également consulter un médecin si vous présentez des symptômes tels que : des douleurs pendant les rapports sexuels, une faiblesse, des vertiges, une augmentation des pertes pendant les règles, des douleurs dans le bas de l'abdomen pendant les règles, une augmentation de la température corporelle pendant les règles.
Il convient de noter que ces symptômes sont également caractéristiques de nombreuses autres maladies gynécologiques, par exemple l'hyperplasie de l'endomètre. Pour distinguer ces maladies, vous devez subir un examen approfondi.
Diagnostic et traitement
Pour confirmer ou infirmer le diagnostic, il est nécessaire de mener des méthodes de recherche instrumentales et en laboratoire. Dans certains cas, la colposcopie aide, mais la méthode la plus efficace est l'échographie transvaginale, qui permettra non seulement de voir l'état de la muqueuse, mais aidera également à détecter d'autres pathologies possibles, comme la malnutrition ou l'hypoplasie.
En outre, certaines formes de la maladie peuvent être détectées lors de l'hystéroscopie - examen de la cavité utérine à l'aide d'un instrument spécial. La laparoscopie sera également efficace, au cours de laquelle non seulement un examen de la cavité pelvienne est effectué, mais le médecin peut cautériser les foyers d'endométriose. Très probablement, le patient devra subir des tests hormonaux.
Les méthodes de traitement suivantes sont utilisées :
- Conservateur, dans lequel l'utilisation à long terme de médicaments hormonaux, par exemple Zhanine ou Duphaston, est prescrite.
- De plus, des anti-inflammatoires ou des analgésiques peuvent être prescrits pour soulager les symptômes associés.
- L'utilisation de laser ou de micro-ondes est prescrite pour détruire la couche muqueuse de l'utérus.
- Électrocoagulation - cautérisation des zones touchées avec du courant électrique.
- Intervention chirurgicale au cours de laquelle les foyers de croissance muqueuse sont éliminés.

Lorsque le col de l'utérus est touché, des méthodes telles que la coagulation au laser et la cryothérapie sont utilisées, qui offrent une garantie à 90 % que la maladie ne reviendra pas. Dans ce cas, après toute intervention chirurgicale, un traitement hormonal doit être réalisé.
Méthodes traditionnelles de traitement
Pour traiter cette maladie, de nombreuses femmes utilisent des méthodes traditionnelles. Il est important de se rappeler que vous ne devez pas utiliser de tels remèdes sans consulter votre médecin.
En pratique, l'utérus au bore est le plus souvent utilisé pour le traitement.
Voici quelques recettes simples :
- Versez 2 cuillères à soupe. herbes séchées 500 ml de vodka, laisser infuser deux semaines. Prendre la teinture trois fois par jour, 30 ml avant les repas, et diluer avec une petite quantité d'eau.
- Prenez 2 cuillères à soupe. utérus de bore sec, ajoutez 1 cuillère à soupe. huile végétale. Laisser infuser deux semaines dans un endroit sombre, filtrer. La composition nécessite d'humidifier un tampon et de l'insérer dans le vagin tous les soirs.
Quel est le danger de la pathologie
Cette maladie ne doit en aucun cas être laissée au hasard, car elle peut entraîner des conséquences et des complications graves. Par exemple, les médecins ont pu prouver que le développement de l'endométriose peut provoquer l'infertilité. Les femmes qui décident d'accoucher doivent donc absolument traiter cette maladie.
De plus, un kyste endométrioïde sur les ovaires peut être une raison pour retirer les appendices. Si cette maladie survient en même temps que des fibromes utérins, cette combinaison peut conduire à l'ablation complète de l'organe.
La prévention
Pour prévenir l'endométriose, vous devez consulter un gynécologue deux fois par an, surtout si une femme n'a pas accouché, car la pratique montre que cette pathologie se développe le plus souvent pendant l'âge de procréer et qu'avec la ménopause, la probabilité d'apparition diminue.
Vous devez également absolument consulter un médecin si votre cycle menstruel est retardé, car ce problème peut indiquer des problèmes au niveau des ovaires, qui peuvent conduire à cette maladie. Vous ne devez pas ignorer ces symptômes et prendre des médicaments à l'insu du médecin - seul un gynécologue, après avoir effectué toutes les recherches et posé un diagnostic, peut commencer le traitement.