Семио́тика ,- наука, исследующая свойства знаков и знаковых систем (естественных и искусственных языков). Согласно Ю. М. Лотману, под семиотикой следует понимать науку о коммуникативных системах и знаках, используемых в процессе общения.
Обычно правильность постановки диагноза во многом гарантируется умением собирать и анализировать результаты обследования пациента, придерживаясь такой последовательности:
1. Жалобы (пациента, его родных или лиц, которые сопровождают ребенка).
2. История заболевания (anamnesis morbi).
3. Анамнез жизни (anamnesis vitae).
4. Объективное обследование органов и систем (statuspraesens communis).
5. Объективное обследование челюстно-лпцевой области (status localis).
6. Предварительный диагноз (suspicio diagnosis).
7. Данные дополнительных методов обследования (результаты общего анализа крови, биохимических, иммунологических анализов крови, мочи, рентгенографии, компьютерной томографии, магнитно-ядерного резонанса, остеометрнн, си-алографии, УЗИ, термографии, ангиографии, цитологического, патогистологи-ческого исследования и т.п.).
8. Дифференциальный диагноз (diagnosis differencial).
9. Окончательный диагноз.
Очень большое внимание на всех клинических дисциплинах уделяют методике сбора жалоб и анализу данных анамнеза. При выборе дополнительного метода обследования детей следует придерживаться принципа максимальной информативности.
При знакомстве с ребенком и его родителями чрезвычайно важно войти в контакт с ними. Иногда это трудно сделать но объективным причинам, а иногда в этом виновен врач - он не умеет спокойно, мягко, заинтересованно начать разговор с маленьким пациентом и его родителями. Бывает, что с первым говорить значительно проще и эффективнее, чем со взрослыми. Если ребенок возрастом до 4-4,5 года, то разговор с ним но поводу жалоб и болезни в подавляющем большинстве случаев нерезультативней для врача, однако пренебрегать им было бы неправильным. Во время такого разговора необходимо войти в доверие к ребенку, убедить его, что здесь ему ничего не угрожает, он может ничего не бояться Кстати, очень важно, чтобы знакомство ребенка с учреждением, куда он пришел, настраивало бы его положительно. Если ребенок слышит окрики сестер, санитарок, крики других детей, звон падающего инструментария, это может вызвать у него отрицательное отношение к медперсоналу, и тогда о каком-либо контакте не может быть и речи.
Во время знакомства с маленьким пациентом в поликлиническом кабинете желательно рассказать ему об окружающих предметах: "Это шкаф, где хранятся лекарства и инструменты, а это шкаф для их очищения, мытья. Это кресло, в которое ты сейчас сядешь; оно сделано так, чтобы было удобнее тебе и мне. Это подголовник, чтобы удобно было твоей голове, а сюда ты положишь руки. Это специальная лампа, она будет освещать твои зубки и десны, чтобы их можно было хорошо рассмотреть". Иногда можно показать и дать ребенку подержать шпатель, другие безопасные инструменты. Если пациент школьник, то (в некоторых случаях) ему можно рассказать о вмешательстве; самое неприятное - это солгать ребенку, то есть сказать, что не будет больно, и ошибиться. Тогда ребенок перестанет вам верить, и для окончания вмешательства необходимо будет усилить обезболивание или действовать с позиции силы. Эта очень нежелательная ситуация, однако на практике, к сожалению, такое встречается часто. Иногда, разговаривая с маленьким ребенком, убеждаешься, как умело он может дезориентировать врача:
Сережа, у тебя болит щечка?
Да, болит.
Сережа, у тебя не болит щечка?
Нет, не болит.
Необходимо дополнительными вопросами пли объективными приемами все-таки определить, когда ребенок говорит правду.
У детей в возрасте 5 лет и старше обычно удается собрать информацию о жалобах. Однако не всегда на непосредственный вопрос: "Что у тебя болит?" - получаешь исчерпывающий ответ, поэтому необходимо задавать наводящие вопросы, которые помогут определить истинные жалобы.
При проведении опроса нужно выяснять жалобы в данный момент!
Обследуя детей, необходимо помнить о так называемых детских кризах (crisis infantum) - переходных психических отклонениях, закономерно возникающих у ребенка на 3-4-м году жизни, - это первая фаза протеста с упрямством и склонностью к бурным аффективным проявлениям, и в первые школьные годы - трудность адаптации. В 13-15 лет проявляется пубертатный криз (pubertatis - возмужание, половая зрелость), характеризующийся психической неуравновешенностью, аффективной лабильностью и склонностью к депрессии, поисками путей самоутверждения, оппозицией к авторитету взрослых и т.п.
Собирая анамнез, врач должен составить представление относительно быта этой семьи, материальной обеспеченности, степени ухода за ребенком, узнать, какие болезни были у ребенка, с какой частотой, какое лечение применяли, какие были осложнения и т.п. В связи с увеличением количества больных туберкулезом (в последнее время) и прочими специфическими заболеваниями необходимо исключить их возможную связь с заболеванием ребенка. Эпидемиологическая справка при госпитализации ребенка не всегда отображает истинные обстоятельства. В связи с этим важно, если ребенок посещал детские учреждения или школу, уточнить эпидемиологическую обстановку в них, а также в доме, соседних квартирах. Кроме того, необходимо получить реальные данные о проведенных прививках.
Объективное обследование органов и систем. Проводя обследование общего состояния ребенка (statuspraesens communis), врач преследует такие цели:
1) обнаружить наиболее явные сопутствующие заболевания сердечно-сосудистой, дыхательной, пищеварительной систем, изменения со стороны опорно-двигательного аппарата, желез внутренней секреции, печени, почек;
2) выяснить, является ли заболевание органов ротовой полости и челюстно-лицевой области следствием или проявлением изменений со стороны других органов и систем;
определить, нужно ли ребенку обследование специалистом другого профиля для уточнения сопутствующего или основного диагноза, решения вопроса относительно показаний и противопоказаний к проведению операции в полости рта пли челюстно-лицевой области. Такое обследование важно провести тщательно, ничего не пропуская, одинаково внимательно рассматривая явные и возможно скрытые проявления заболевания. Оценивая общий статус, необходимо указать соответствие его возрасту ребенка.
Исследование местного статуса (status localis) ребенка со стоматологическим заболеванием имеет свои закономерности. Важно учитывать возраст пациента, поскольку наибольшие трудности возникают у детей до 7 лет, которые не могут или не хотят выполнять просьбы или требования врача. Близость к челюстно-лицевой области важных органов (лор-органы, головной мозг, орган зрения) при травмах, врожденных дефектах, воспалительных, опухолевых заболеваниях заставляет челюстно-лицевого хирурга сотрудничать с врачами смежных специальностей. Методика осмотра и опенки состояния органов ротовой полости и челюстно-лицевой области состоит из последовательного выполнения таких основных действий:
1. Обследование лица - определение цвета кожи и красной каймы губ, симметричности парных отделов лица и шеи, свободы носового и ротового дыхания. 1 [еобходимо приучить себя делать осмотр слева направо (как читаем текст), тогда вы никогда не пропустите без внимания ни одного участка.
2. Пальпации мягких и твердых тканей.ища - оценки тургора кожи, сравнения температуры отдельных участков лица и шеи, определения состояния лимфоузлов челюстно-лицевой области; симметричности обеих половин верхней и нижней челюстей, совпадения центральных линий носа и резцов, степени открывания рта, подвижности нижней челюсти, эффективности функции височно-нижнечёлюстного сустава.
3. Осмотра и пальпации красной каймы губ и углов рта, оценки состояния тканей верхнего и нижнего преддверия рта и симметричности их расположения, переходной складки, уздечек губ и языка.
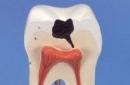
4. Осмотра и оценки состояния зубов (соответствие временных и постоянных зубов возрасту ребенка, подвижность, пораженность кариесом, флюорозом, периодонтитом), что отмечается в зубной формуле, обследования десен, альвеолярного отростка, языка, подъязычного мясца, челюстно-язычного желобка, ретромолярных пространств.
5. Оценки состояния околоушных, поднижнечелюстных и подъязычных
слюнных желез (размер, консистенция, болезненность), устьев их выводных про
токов и слизистой оболочки вокруг, определения количества и прозрачности вы
деляемой слюны и наличия примесей в пей,
6. Оценки тканей твердого и мягкого нёба, язычка, нёбно-язычных и нёбно-глоточных дужек, их слизистой оболочки.
7. Опенки речи ребенка соответственно возрасту, определения возможных причин ее нарушения.
Провести детальный осмотр органов ротовой полости и челюстно-лицевой области у детей возрастом до 7 лет значительно тяжелее - здесь нужен опыт, скорость (без потери качества), а в некоторых случаях - и помощник, без которого обследование 2-3-летних детей просто невозможно. Иногда (чаще в стационаре) при обследовании детей возникает необходимость в применении седативных препаратов или наркоза. Поскольку эти препараты можно применять лишь в крайнем случае, когда пет иного выхода, целесообразно вместе с анестезиологом найти оптимальное решение условий обследования.
В 70-90 % случаев после оценки жалоб и анамнеза заболевания, анамнеза жизни, анализа общего и местного статуса предварительный диагноз становится и окончательным. В тех случаях, когда врач предполагает (suspicio) 2-3 разных диагноза, необходимо вопросительный знак поставить после слова, которое вызывает сомнение. Тогда для постановки диагноза применяют дополнительные приемы исследования. Осуществляя дифференциальную диагностику подобных заболеваний, следует найти наиболее информативный, безопасный и простой дополнительный метод исследования и использовать его первым. Если он не поможет уточнить диагноз, тогда нужно применить другой, возможно, более травматичный и сложный, но и более информативный
Оценка результатов микроскопического исследования тканей челюстно-лицевой области у детей, в формировании которой принимают участие все три зародышевых листка, значительно затруднена, что обусловлено беспрерывными, разными по интенсивности процессами роста и дифференцирования тканей лица. Часто незначительные моменты нейроэндокринной и иммунной регуляции процессов развития тканей предопределяют разнообразие видов клеточного "пейзажа" в норме и тем более - при патологическом процессе.
Сбор анамнеза. — Внеротовое обследование. — Обследование органов полости рта.
Стоматологическое обследование (клиническое и эпидемиологическое) является важным этапом профилактической работы, который позволяет создать информационную базу для планирования профилактической помощи и оценки ее эффективности.
К основным методам клинического стоматологического обследования, используемым и на профилактическом приеме, относят опрос, осмотр, пальпацию, перкуссию, к дополнительным — лабораторные и инструментальные.
Сбор анамнеза
Опрос (расспрос, сбор анамнеза) как метод обследования основывается на сведениях, полученных от пациента (фамилия, имя и отчество, возраст, место рождения и проживания). При сборе анамнеза пациента-ребенка родителей спрашивают о характере течения беременности и родов у матери (т.е. антенатального, перинатального и постнатального периодов жизни ребенка), об особенностях раннего развития ребенка, виде вскармливания, перенесенных заболеваниях, о наличии хронической патологии. У взрослых пациентов спрашивают об их соматическом здоровье, у женщин — о наличии беременности, лактации и т.д. Необходимо выяснить наличие вредных привычек у ребенка (сосание пальцев, щек, сосок и др.) и взрослого (курение, прикусывание СОПР и др.).Затем уточняют сведения о перенесенных стоматологических заболеваниях, выясняют реакцию пациента на предыдущее посещение стоматолога. Собирают информацию о профилактических стоматологических мероприятиях, проведенных ранее, и о самопомощи, выполняемой в настоящее время.
Вопросы врача должны быть четкими, понятными пациенту, но не содержащими подсказок. Врач должен вести опрос так, чтобы ответы пациента не уводили разговор в сторону. Больной должен почувствовать заинтересованность врача в решении проблем пациента, искреннее желание помочь. Ошибки в работе врача-стоматолога часто возникают из-за неправильно собранного анамнеза. Это касается и случаев, когда врач ограничивается только тем, о чем пациент сообщает по своей инициативе.
Внеротовое обследование
Оценка общего состояния проводится в ходе опроса и методом наблюдения. Уже при первом взгляде на пациента можно оценить его психоэмоциональное состояние (спокойное, возбужденное), физическое развитие (соответствие фактическому возрасту, отставание, опережение), осанку (правильная, патологическая), походку (свободная, затрудненная), тип телосложения (гармоничное, гипостеничное, гиперстеничное).Внешний осмотр челюстно-лицевой области проводится в стоматологическом кресле, при этом врач находится напротив сидящего пациента.
Симметричность лица и шеи может быть несколько нарушена и в норме, в таких случаях асимметрия носит постоянный характер. Нарастающая асимметрия возможна при развитии воспалительного, травматического или опухолевого поражения.
Ушная раковина может иметь врожденные деформации, что служит свидетельством нарушения нормального течения эмбриогенеза челюстно-лицевой области и требует от врача более детального обследования челюстно-лицевой области.
Кожу в норме характеризуют как чистую. Ее изменения (сухость, шелушение, покраснение, воспалительные элементы) дает врачу информацию о наличии ряда соматических и стоматологических заболеваний.
Красная кайма губ в норме чистая, умеренно влажная. Сухость и шелушение красной каймы может свидетельствовать о привычке облизывать губы, о нарушении прикуса или о наличии соматической патологии.
Состояние носа: в норме переносица узкая, входы в преддверие носа овальные или округлые. При постоянном ротовом дыхании обычно формируется широкая переносица и щелевидные входы в преддверие носа.
Оценка состояния лимфоузлов — важный этап стоматологического обследования, способствующий распознаванию инфекционных, иммунологических, опухолевых заболеваний как органов полости рта, так и организма в целом. Врач должен четко представлять себе, в какие группы лимфоузлов оттекает лимфа от тканей полости рта. В норме лимфоузлы не пальпируются вовсе или пальпируются, но не превышают в диаметре 1 см, эластичны, подвижны, безболезненны, с гладкой поверхностью, не спаяны с окружающими тканями. Все другие варианты состояния лимфоузлов являются патологическими и должны заставить врача насторожиться и направить пациента к соответствующим специалистам (к хирургу-стоматологу, педиатру, терапевту, гематологу, онкологу, иммунологу).
При осмотре и пальпации лимфоузлы исследуются в следующем порядке: затылочные, околоушные, поднижнечелюстные, подбородочные, поверхностные шейные, паратрахеальные. Проводя пальпацию лимфоузлов, голову пациента наклоняют в обследуемую сторону (это необходимо для расслабления мышц шеи на исследуемой стороне). Если обследуют правую сторону, лимфоузлы пальпируют тремя пальцами левой руки, при обследовании левой стороны пациента — тремя пальцами правой руки, при этом свободную руку кладут на голову пациента, наклоняя ее в нужную сторону.
Состояние функций челюстно-лицевой области пациента оценивают в стоматологическом кресле, врач находится напротив сидящего пациента.
Качество произнесения звуков может быть оценено при сборе анамнеза. Обычно к 6—7 годам речь у ребенка сформирована и характеризуется как чистая, правильная. Нарушение произнесения звуков [ш],[з],[с] может свидетельствовать о нарушении тонуса мышц языка (поэтому часто сочетается с патологией глотания). Дефект произнесения звука [р] чаще всего свидетельствует о короткой уздечке языка и/или нарушенном тонусе его мышц. При выявлении нарушений в произнесении звуков ребенка направляют на консультацию к логопеду.
Состояние височно-нижнечелюстного сустава (ВНЧС) определяют, положив второй, третий и четвертый пальцы обеих рук на область впереди козелка уха и попросив пациента открыть и закрыть рот, подвигать челюстью в стороны. В норме движения в ВНЧС свободные, безболезненные, без щелчков и хруста. Патология ВЧНС требует консультации хирурга-стоматолога.
Функция дыхания. В норме человек дышит через нос, губы при этом сомкнуты. Если в ходе осмотра пациент дышит через рот, следует разобраться в том, насколько серьезно нарушена функции дыхания. Если пациент имеет широкую переносицу, узкие ноздри, сухие губы — дыхание через рот осуществляется долгое время и, очевидно, связано с органическим нарушением проходимости носовых ходов или слабостью мышц, закрывающих рот. Если форма носа и прикус не изменены, можно думать о временном нарушении проходимости носовых ходов (насморк). Для проверки проходимости носовых ходов пациента просят подышать с закрытым ртом, поочередно закрывая носовые входы. Если дыхание через нос затруднено по причине плохой проходимости носовых ходов, ребенка необходимо отправить на консультацию к оториноларингологу, так как нарушение носового дыхания может привести к формированию патологического прикуса.
При исследовании функции глотания наблюдают, нет ли в процессе глотания болезненных гримас и сокращения мышц подбородка (симптома «наперстка»). Для дополнительной клинической оценки функции глотания губы пациента придерживают пальцами в приоткрытом состоянии и просят проглотить слюну, наблюдая при этом за положением кончика языка. В норме к 4—5-летнему возрасту устанавливается соматическое глотание: глотание без напряжения мимических мышц, когда язык отталкивается от неба в области шеек передних резцов и не виден между зубами. Гримасы при глотании, прокладывание языка между зубами или отталкивание его от передних зубов или щек у пациента старше 5 лет свидетельствуют о нарушении функции глотания, что может способствовать формированию патологического прикуса.
Оценить характер жевания можно на основании данных анамнеза: выясняют, охотно ли ест пациент твердую пищу (активное жевание) или предпочитает мягкую и стремится запивать ее (вялое жевание). Об активности жевания ребенка можно судить и по некоторым признакам в полости рта: выраженность бугров временных зубов у ребенка старше 5—6 лет и наличие обильных зубных отложений свидетельствуют о вялом, поспешном или одностороннем жевании. Нарушение функции жевания может быть следствием кариозного разрушения зубов, патологии прикуса, нарушения тонуса мышц. Патология жевания может обусловить формирование патологического прикуса.
Т.В.Попруженко, Т.Н.Терехова
— о наличии беременности, лактации и т. д. Необходимо выяснить наличие вредных привычек у ребенка (сосание пальцев, щек, сосок и др.) и взрослого (курение , прикусывание СОПР и др.). Затем уточняют сведения о перенесенных стоматологических заболеваниях, выясняют реакцию пациента на предыдущее посещение стоматолога.
Собирают информацию о профилактических стоматологических мероприятиях, проведенных ранее, и о самопомощи, выполняемой в настоящее время . Вопросы врача должны быть четкими, понятными пациенту, но не содержащими подсказок. Врач должен вести опрос так, чтобы ответы пациента не уводили разговор в сторону. Больной должен почувствовать заинтересованность врача в решении проблем пациента, искреннее желание помочь.
Уздечки губ осматривают, отведя губы до горизонтального положения. Определяют место вплетения уздечки в ткани , покрывающие альвеолярный отросток (в норме - вне межзубного сосочка), длину и толщину уздечки (в норме - тонкая, длинная). При отведении губы положение и окраска десны не должны изменяться. Короткие, вплетающиеся в межзубные сосочки уздечки натягиваются во время приема пищи и разговора, изменяют кровоснабжение десны и травмируют ее, что в последующем может привести к патологическим необратимым изменениям периодонта.
Мощная уздечка губы, вплетающаяся в надкостницу, может обусловить наличие щели между центральными резцами. При выявлении патологии уздечки губы пациента направляют на консультацию к хирургу-стоматологу для решения вопроса о целесообразности рассечения или пластики уздечки. Для исследования боковых (щечных) тяжей щеку отводят в сторону и обращают внимание на выраженность складок слизистой оболочки, идущих от щеки к альвеолярному отростку. В норме щечные тяжи характеризуются как слабо выраженные или средние. Сильные, короткие, вплетающиеся в межзубные сосочки тяжи оказывают на периодонт такое же негативное влияние, как и короткие уздечки губ и языка.
Осмотр уздечки языка проводят, попросив пациента поднять язык или приподняв его при помощи зеркала. В норме уздечка языка длинная, тонкая, одним концом вплетается в среднюю треть языка, другим - в слизистую оболочку дна полости рта дистальнее подъязычных валиков. При патологии уздечка языка мощная, вплетается в переднюю треть языка и периодонт центральных нижних резцов. В таких случаях язык плохо поднимается, при попытке пациента высунуть язык его кончик может раздваиваться (симптом «сердечка») или подгибаться книзу. Короткая мощная уздечка языка может стать причиной нарушения функции глотания, сосания, речи (нарушение произнесения звука [р]), патологии периодонта и прикуса.
Оценка состояния периодонта
В норме десневые сосочки хорошо выражены, имеют ровную розовую окраску, треугольную или трапециевидную форму, плотно прилегают к зубам, заполняя межзубные амбразуры. Здоровый периодонт не кровоточит ни самостоятельно, ни при легком прикосновении к нему. Нормальная десневая бороздка у фронтальных зубов имеет глубину до 0,5 мм, у боковых зубов - до 3,5 мм. Отклонения от описанной нормы (гиперемия, отечность, кровоточивость , наличие элементов поражения, разрушение десневой бороздки) являются признаками патологии периодонта и оцениваются при помощи специальных методов исследования.
Оценка зубных рядов проводится при разомкнутых челюстях
В ортогнатическом прикусе верхняя зубная дуга имеет форму полуэллипса, нижняя - параболы. Оценка положения отдельных зубов проводится при разомкнутых челюстях. Каждый зуб должен занимать место, соответствующее его групповой принадлежности, обеспечивая правильную форму зубных рядов и ровные окклюзионные плоскости. В ортогнатическом прикусе между проксимальными поверхностями зубов должен быть точечный или плоскостной контактный пункт.
Оценка и регистрация состояния зубов
В ходе клинического осмотра оценивают состояние тканей коронки зубов и, в соответствующих ситуациях, обнаженной части корня. Поверхность зуба высушивают, после чего методами визуального и, реже, тактильного исследования получают следующую информацию:
- о форме коронки зуба (в норме соответствует анатомическому эталону для данной группы зубов);
- о качестве эмали (в норме эмаль имеет видимо целостную макроструктуру, однородную плотность , окрашена в светлые тона, полупрозрачна, блестит);
- о наличии и качестве реставраций, ортодонтических и ортопедических несъемных конструкций и их влиянии на прилежащие ткани.
Необходимо исследовать каждую видимую поверхность коронки зуба: оральную, вестибулярную, медиальную, дистальную, а в группе премоляров и моляров - еще и окклюзионную. Для того чтобы ничего не пропустить, соблюдают определенную последовательность осмотра зубов.
Осмотр начинают с правого верхнего последнего в ряду зуба, поочередно осматривают все зубы верхней челюсти, спускаются к нижнему левому последнему зубу и заканчивают осмотр последним зубом на правой половине нижней челюсти. В стоматологии приняты условные обозначения для каждого зуба и основных состояний зубов, что значительно облегчает ведение записей.
Детского возраста
Лекция (методическая разработка)
Для студентов 4 курса, специальность детская терапевтическая стоматология
ТЕМА:
Введение в терапевтическую стоматологию детского возраста. Анатомо-физиологические особенности зубов у детей. Методы обследования ребенка.
ЦЕЛЬ: (способствовать формированию системы теоретических знаний по детской терапевтической стоматологии).
ВРЕМЯ ЛЕКЦИИ: 2 часа.
ОСНОВНЫЕ ВОПРОСЫ:
1. Периоды развития стоматологии детского возраста
2. Детская терапевтическая стоматология, ее разделы и задачи.
3. Анатомо-физиологические особенности строения молочных и постоянных зубов у детей.
4. Обследование детей в клинике стоматологии детского возраста. Заполнение медицинской документации.
ЛЕКЦИЯ ПОДГОТОВЛЕНА: асс. Гасанова Л. Г.
Методическая разработка утверждена на заседании кафедры №___ от «____»
Зав. кафедрой_______________________________________(Ф. И.О.)
Детская стоматология наиболее молодая отрасль стоматологии.
Впервые в России бесплатную школьную зубоврачебную амбулаторию организовал в 1886 году Александр Карлович Лимберг, которого по праву можно назвать основоположником детского зубоврачевания. Он в первые разработал основу плановой санации полости рта у учащихся. В 20-30-е годы 20го столетия Н. И. Агапов научно обосновал принципиально новый метод плановой санации полости рта у детей.
Однако детская стоматология, как отрасль стала активно развиваться в 60-х годах 20-го века.
В 1963 году была организована первая кафедра стоматологии детского возраста в ММСИ, которую возглавил Александр Александрович Колесов.
В 1968 году состоялся V-Всесоюзный съезд стоматологов, который целиком был посвящен вопросам детской стоматологии.
Огромный вклад в развитие детской стоматологии внесла Т. Ф. Виноградова, которая более 30 лет возглавляла каф. стоматологии детского возраста при ЦОЛИУв и была главным детским стоматологом страны.
В ДГМА кафедра стоматологии детского возраста была организована в 1985 году. Более 10 лет её возглавлял и внес большой вклад в развитие детской стоматологии в Дагестане Виктор васильевич Шварц.
Детская стоматология – специальность сложная и многокомпонентная.
Она включает детскую терапевтическую стоматологию, все виды хирургии челюстно-лицевой области, ортодонтию и детское протезирование.
Врач-стоматолог педиатр должен знать все её разделы и понимать их органическую взаимосвязь с учетом растущего и развивающего детского организма. Он должен иметь достаточные общепедиатрические знания для понимания закономерностей возникновения и развития основных стоматологических заболеваний у детей различного возраста.
«Ребенок-это не взрослый в миниатюре. Развитие органов ребенка отличается рядом особенностей в период как здоровья, так и болезни; в процессе развития детский организм претерпевает не только количественные но и качественные изменения» - указывал еще в 1847г., С. Ф. Хотовицкий в своем труде «Педиятрика».
Детская терапевтическая стоматология занимается особенностями течения и лечения заболеваний твердых тканей зубов, парадонта и слизистой оболочки полости рта у детей.
Анатомно-физиологические особенности зубов у детей.
Под понятием детские зубы подразумеваются зубы молочного, сменного и постоянного прикуса у детей. Для детского врача стоматолога важное практическое значение приобретают анатомно-физиологические особенности строения зубов, имеющие отношения к течению кариозного процесса, распространению воспаления в пульпе и периодонте и те данные, которые имеются непосредственное отношение к лечению зубов.
Это в первую очередь признаки, отличающие молочные и постоянные зубы. Возрастные особенности строения эмали, детина, пульповой камеры и корней. Этапы и сроки развития корней молочных и постоянных зубов и естественно этому физиологические особенности коронковой и корневой пульпы и периодонтита в зубах с незаконченным развитием и сформировавшимся зубами.
Развитие зубов представляет весьма сложный процесс, начинающийся на 6-7 неделе внутриутробного развития плода и продолжающийся еще несколько лет после прорезывания зуба в полости рта.
Эмаль зуба образуется из эпителия эмалевого органа. Образование эмали (амелогенез) происходит в результате деятельности амелобластов и разделяется на 2 фазы: образование эмалевого матрикса и созревание эмали. Причем созревание эмали не заканчивается до прорезывания зуба, а продолжается еще определенное время после его прорезывания (вызревание эмали) в полости рта. Когда эмаль достигает своей окончательной толщины и обызвествляется, то роль эмалевого органа не является исполненной. Несмотря на то, что с возрастом кристаллическая решетка эмали уплотняется, у каждого человека в результате жевательной нагрузки происходит физиологическое стирание эмали т. е. слой эмали уменьшается.
Дентин и пульпа образуется из мезенхимы зубного сосочка.
В образовании и обызвествлении дентина участвуют клетки –одонтобласты. Деятельность одонтобластов продолжается и после прорезывания зубов, в результате чего с возрастом уменьшается размер пульповой камеры и просвет корневых каналов.
Развитие зуба можно наблюдать при помощи рентгена.
Зубные зачатки выглядят как просветление овальной формы с четкой компактной пластинкой, начинающиеся обызествление – в виде очастков затемнения. По R-грамме можно также наблюдать стадии формирования корней зубов и периодонта.
Важную роль в процессе развития и прорезывания зубов играет состояние нервной, эндокринной системы обменных процессов и т. д. Признаком правильного прорезывания является парное прорезывание симметричных зубов в определенной последовательности.
Молочные (временные) зубы отличаются от постоянных размером коронки (меньший), цветом (бело-голубой, а у постоянных – бело-желтый).
Толщина и степень минерализации твердых тканей молочных зубов и постоянных зубов с с несформированными корнями небольшая, поэтому они больше подвержены кариесу. Более того, у этих зубов слой дентина не только меньше, но дентинные канальцы значительно шире и короче, размер полости зуба (пульповая камера) больше, корневые каналы шире. В следствии этого, при возникновении кариозного процесса, микроорганизмы и продукты их распада достаточно быстро проникают в пульпу зуба, вызывая ее воспаление, иногда острое, сопровождающиеся болями, а чаще – незаметное, первично-хроническое течение.
Методы обследования детей в клинике стоматологии детского возраста
Методика клинического обследования – это определенный алгоритм действий, который должен придерживаться врач при обследовании ребенка.
1.Знакомство с ребенком – установления взаимоотношений между маленьким пациентом и врачом.
У пациента с врачом должны установиться отношения доверия (контакт). У детей чувство боязни может быть связано как с неприятным личным опытом, так и с рассказами окружающих. Поэтому врач своей личностью, поведением (спокойным, доверительным, уверенным, доброжелательным, порой строгим) должен постараться снизить чувство страха.
2.Основные методы обследования: - опрос и осмотр
Опрос – должен быть целенаправленным. Жалобы больного могут быть самыми разнообразными: боль, эстетическая неудовлетворенность, кровоточивость десен, неприятный запах изо рта и т. д.
Самая частая жалоба-это боль. При этом необходимо выяснить характер боли, длительность, от чего возникает или усиливается, иррадиация боли, в какое время суток чаще возникает боль.
Далее необходимо выяснить развитие настоящего заболевания, общее состояние здоровья (наличие хронических стоматологических заболеваний печени, почек, лор-органов, заболеваний крови, нервно-психических заболеваний, эндокринных заболеваний, вирусный гепатит, туберкулез, СПИД)
Осмотр :
Внешний осмотр: изучение осанки, осмотр лица, выявление вредных привычек, изучение функции дыхания, глотания, речи, смыкание губ.
Состояние региональных лимфоузлов
Осмотр полости рта:
Состояние губ и приротовой области
Преддверие полости рта (глубина в N от 5 до 10 мм, величина и форма уздечек, тяжей)
Состояние десневого края
Состояние гигиены полости рта
Форма зубных рядов и соотношения челюстей
Состояние слизистой оболочки полости рта
Состояние тканей зубов (гипоплазия, флюороз и т. д.)
Состояние зубов, наличие кариозных, пломбированных и удаленных зубов.
Осмотр зубов производиться с помощью зеркала и зонда в определенном порядке - начиная с зубов верхней челюсти справа налево и на нижней челюсти слева направо.
Полученные данные заносятся в зубную формулу в виде условных обозначений (кариес – С, пломба – Р, зуб подлежащий удалению - У).
Молочные зубы обозначаются римскими цифрами, а постоянные арабскими.
В настоящее время для определения принадлежности зуба используется международная цифровая система обозначения зубов, предложенная Международной Организацией Стандартов (ISO). Согласно этой системе каждый зуб обозначают двумя цифрами, первая из которых определяет принадлежность зуба к одному из четырех квадрантов, а вторая – номер зуба в пределах данного квадранта. Квадранты обозначаются арабскими цифрами от 1 до 4 в постоянном прикусе и от 5 до 8 в молочном прикусе по часовой стрелке, начиная с верхней челюсти, справа. Зубы в пределах каждого квадранта обозначаются цифрами от одного до восьми (постоянные) и от одного до пяти (молочные) от средней линии в дистальном направлении; цифры должны произноситься раздельно. Например, обозначение постоянных клыков звучит так: один-три (13), два-три (23), три-три (33), четыре-три (43).
Дополнительные методы исследования при кариесе
1.Зондирование, перкуссия, пальпация
2. Температурные пробы
3.Определение гигиенического состояния полости рта (Г. И. по Федорову - Володкиной, Г. И. по Yrecn - Wermillion)
4. Витальное окрашивание (методика Боровского - Аксамит)
5.Оценка кислотоустойчивости эмали – ТЭР – тест (Окунеко, Косарева, 1983)
6. Определение скорости реминарализации – КОСРЭ-тест (Редникова, леонтьев, овруцкий, 1982)
7. Люминесцентное исследование
8.Электроодонтрометрия (ЭОД)
Электроодонтодиагностика (ЭОД) – метод оценки возбудимости чувствительных нервов зуба при их раздражении электрическим током. ЭОД позволяет предположительно оценить состояние пульпы зубов. Пульпа интактных здоровых зубов реагирует на силу тока в пределах 2-6 мкА. Для определения электровозбудимости зуба используют аппараты ОД-1, ОД –2М, ЭОМ-3, ИВН -1 и т. д. Исследование проводит врач вместе с ассистентом. Достоверность показаний во многом зависит от психоэмациональной настроенности пациента. Электроодонтодиагностика при кариесе у детей применяется редко. Электровозбудимость молочных зубов изучена недостаточно, что объясняется трудностями получения объективной информации у детей в возрасте 3-5ти лет. Электровозбудимость постоянных зубов варьирует: в период прорезывания, она понижена, по мере роста и формирования корней возбудимость повышается, достигая нормальных цифр к моменту окончания формирования корня. При кариесе чувствительность к электрическому току заметно не изменяется (2-6 мкА). При глубоком кариесе, особенно у детей с III степенью активности, отмечается понижение чувствительности пульпы зуба до 10 мкА. Наиболее чувствительными точками для размещения электрода является середина режущего края фронтальных зубов, вершина щечного бугорка премоляров и вершина переднего щечного бугорка моляров. В кариозных зубах показатели снимают со дна кариозной полости, очищенной от некротического распада. На сегодняшний день разработаны очень компактные аппараты для определения витальности (жизнеспособности) пульпы (например, тестер состояния пульпы «Digitest»). Они позволяют констатировать лишь два состояния пульпы: она живая (нормальная) или некротизирована.
ЭОД также, как и традиционная термодиагностика является относительным и субъективным методом дополнительного исследования.
Электрометрический способ диагностики кариеса (Леонтьев В. К.) основан на способности пораженных кариесом твердых тканей зуба проводить электрический ток различной величины в зависимости от степени их поражения.
9. Рентгенография - при диагностике кариеса зубов у детей применяется значительно чаще, чем у взрослых, т. к. является наиболее достоверным методом при обследовании маленького пациента. К этому методу исследования прибегают при подозрении на образование кариозных полостей на апроксимальных поверхностях и при тесном расположении зубов, когда дефект твердых тканей недоступен осмотру и зондированию. По рентгенограмме можно судить глубине кариозной полости, о размерах пульповой камеры, о состоянии корней и тканей периодонта, что очень важно при проведении дифференциальной диагностики кариеса и его осложнений.
Рентгенографический метод исследования позволяет определить:
Состояние твердых тканей зуба (наличие скрытых полостей, трещин эмали);
Состояние корневых каналов (длина, ширина, степень прохождения, качество
пломбирования, стадия формирования корня, состояние ростковой зоны, стадия рассасывания корней молочных зубов);
Состояние околоверхушечных тканей и тканей пародонта (расширение периодонтальной щели, разрежение костной ткани);
Положение зубов;
Строение новообразований, секвестров, камней в слюнных железах;
Состояние височно-нижнечелюстных суставов.
В стоматологии используется рентгенография:
Внутриротовая:
а) близкофокусная контактная;
б) контактная в прикус.
Внеротовая:
а) панорамная;
б) ортопантомография;
в) томография;
г) контрастная рентгенография.
Радиовизиография (цифровая рентгенография).
10.Метод индикации кариозного дентина. Кариозный дентин состоит из двух слоев. Первый слой (наружный) – инфицированный. Второй слой (внутренний) – неинфицированный, частично деминерализованный, способный к реминерализации. При лечении кариеса наружный слой необходимо удалить, внутренний – сохранить. Для индикации слоев используют препарат «Кариес детектор», представляющий собой 0,5% раствор основного фуксина или 1% раствор красного кислого в пропилегликоле. Тампон с красителем вводят в кариозную полость на 15 сек. При этом наружный, нежизнеспособный слой окрашивается, а внутренний – нет. Аналоги препарата: Caries Marker (Voco), Колор-тест №2 (Влад-Мива).
11. Лабороторные методы исследования
Данные, полученные при обследовании пациента, заносят в медицинскую карту стоматологического больного (уч. форма № 000/у) и на основании реальной стоматологической ситуации составляют план лечебных и профилактических мероприятий. Одной из немаловажных задач первичного осмотра является выработка у родителей ответственности за состояние здоровья полости рта своего ребенка. Необходимо отметить важность их участия в осуществлении программы лечебно –профилактических мер, в частности, в вопросах гигиены полости рта, соблюдения сроков посещений врача, контроля за выполнением назначений и многое другое. Только полное взаимопонимание между всеми участниками процесса – врач, ребенок (пациент), родитель – является залогом успеха лечения.
Детская терапевтическая стоматология занимается изучением особенностей клинического течения, лечение и профилактики основных стоматологических заболеваний у детей (кариеса и его осложнений, заболеваний пародонта и слизистой оболочки, а также заболеваний твердых тканей зубов некариозной природы). Стоматолог-педиатр должен знать все разделы детской стоматологии и понимать их органическую связь с учетом растущего и развивающего организма. Во время осмотра очень важно соблюдать определенную последовательность знать варианты нормы, с целью раннего выявления развивающейся патологии. Залогом успеха лечения маленького пациента является полное взаимопонимание между всеми участниками процесса – врач, ребенок (пациент), родитель.
ВОПРОСЫ И ЗАДАНИЯ ДЛЯ САМОПРОВЕРКИ СТУДЕНТОВ.
1. Где и когда была организована первая кафедра стоматологии детского возраста? Кто ее возглавил?
В 1963г. В ММСИ
А. А.Колесов
2. Какие признаки характерны для процесса прорезывания зубов в норме?
Парность, симметричность, последовательность и порядок в определенные сроки прорезывания
3.В какой последовательности осматривают зубные ряды?
4. Какие клетки участвуют в образовании дентина?
Одонтобласты
5. Дайте понятие термину «Созревание эмали»
Окончательная минерализация эмали, происходящая в полости рта в присутствии ротовой жидкости
ЛИТЕРАТУРА.
1. Курякина Н. В. Терапевтическая стоматология детского возраста. М. «Медицинская книга», Н. Новгород. Издательство НГМА, 2001.
2.Персин Л. С., Елизарова В. М., Дьякова С. В. Стоматология детского возраста М. «Медицина» 2003.
3.Ральф Е. Мак-Дональд, Дейвид Р. Эйвери. Стоматология детей и подростков. М. Медицинская информационное агентство. 2003.
4. Ткачук О. Е. Стоматология детского возраста. Практическое руководство. Ростов-на-Дону Феникс 2006.
5. Кисельникова Л. П., Страхова С. Ю. Детская терапевтическая стоматология. Руководство к практическим занятиям. М. ГЭОТАР – Медиа 2012.
Методики и последовательность обследования органов, систем ребенка с хирургическим стоматологическим заболеванием, кроме местного статуса, мало отличаются от таковых при других заболеваниях. Однако после обследования местного статуса интерпретация результатов общего обследования изменяется. Поэтому считаем необходимым обратить внимание па связь общих изменений со стороны организма с местными проявлениями заболевания в челюстно-лпцевой области.
Обычно правильность постановки диагноза во многом гарантируется умением собирать и анализировать результаты обследования пациента, придерживаясь такой последовательности:
1. Жалобы (пациента, его родных или лиц, которые сопровождают ребенка).
2. История заболевания (anamnesis morbi).
3. Анамнез жизни (anamnesis vitae).
4. Объективное обследование органов и систем (statuspraesens communis).
5. Объективное обследование челюстно-лпцевой области (status localis).
6. Предварительный диагноз (suspicio diagnosis).
7. Данные дополнительных методов обследования (результаты общего анализа крови, биохимических, иммунологических анализов крови, мочи, рентгенографии, компьютерной томографии, магнитно-ядерного резонанса, остеометрнн, си-алографии, УЗИ, термографии, ангиографии, цитологического, патогистологи-ческого исследования и т.п.).
8. Дифференциальный диагноз (diagnosis differencial).
9. Окончательный диагноз.
Очень большое внимание на всех клинических дисциплинах уделяют методике сбора жалоб и анализу данных анамнеза. Выдающиеся клиницисты могли в большинстве случаев, основываясь на этих данных и большом клиническом опыте, поставить диагноз. 11ыне врачи разных специальностей больше интересуются результатами дополнительных методов обследования, чем жалобами и анамнезом. Внедрение в клиническую практику сложных биохимических, иммунологических, патофизиологических и других исследовательских приемов позволило обследовать наиболее тонкие структуры и функции организма. Однако часто они назначаются необоснованно. При выборе дополнительного метода обследования детей следует придерживаться принципа максимальной информативности при условии минимальной ппвазпвпостп. Именно этим должен руководствоваться врач. Следует еще раз подчеркнуть, что все обследования необходимы лишь для постановки диагноза, а его в подавляющем большинстве случаев можно поставить, основываясь на анализе жалоб, истории болезни и данных клинического обследования.
При знакомстве с ребенком и его родителями чрезвычайно важно войти в контакт с ними. Иногда это трудно сделать но объективным причинам, а иногда в этом виновен врач - он не умеет спокойно, мягко, заинтересованно начать разго- Во Р с маленьким пациентом и его родителями. Бывает, что с первым говорить
Раздел 1
значительно проще и эффективнее, чем со взрослыми. Если ребенок возрастом до 4-4,5 года, то разговор с ним но поводу жалоб и болезни в подавляющем большинстве случаев нерезультативней для врача, однако пренебрегать им было бы неправильным. Во время такого разговора необходимо войти в доверие к ребенку, убедить его, что здесь ему ничего не угрожает, он может ничего не бояться, а "дядя"- или "тётя"-врач очень хорошие. Кстати, очень важно, чтобы знакомство ребенка с учреждением, куда он пришел, настраивало бы его положительно. Если ребенок слышит окрики сестер, санитарок, крики других детей, звон падающего инструментария, это может вызвать у него отрицательное отношение к медперсоналу, и тогда о каком-либо контакте не может быть и речи.
Во время знакомства с маленьким пациентом в поликлиническом кабинете желательно рассказать ему об окружающих предметах: "Это шкаф, где хранятся лекарства и инструменты, а это шкаф для их очищения, мытья. Это кресло, в которое ты сейчас сядешь; оно сделано так, чтобы было удобнее тебе и мне. Это подголовник, чтобы удобно было твоей голове, а сюда ты положишь руки. Это специальная лампа, она будет освещать твои зубки и десны, чтобы их можно было хорошо рассмотреть". Иногда можно показать и дать ребенку подержать шпатель, другие безопасные инструменты. Если пациент школьник, то (в некоторых случаях) ему можно рассказать о вмешательстве; самое неприятное - это солгать ребенку, то есть сказать, что не будет больно, и ошибиться. Тогда ребенок перестанет вам верить, и для окончания вмешательства необходимо будет усилить обезболивание или действовать с позиции силы. Эта очень нежелательная ситуация, однако на практике, к сожалению, такое встречается часто. Иногда, разговаривая с маленьким ребенком, убеждаешься, как умело он может дезориентировать врача:
Сережа, у тебя болит щечка?
Да, болит.
Сережа, у тебя не болит щечка?
Нет, не болит.
Необходимо дополнительными вопросами пли объективными приемами все-таки определить, когда ребенок говорит правду.
У детей в возрасте 5 лет и старше обычно удается собрать информацию о жалобах. Однако не всегда на непосредственный вопрос: "Что у тебя болит?" - получаешь исчерпывающий ответ, поэтому необходимо задавать наводящие вопросы, которые помогут определить истинные жалобы.
Следует помнить, что полученные из жалоб сведения уже позволяют определить суть процесса (воспалительный, опухолевый, травматический, врожденный, приобретенный и т.п.). Наиболее частая ошибка врача при сборе жалоб такова, что он выясняет не нынешние жалобы (как это должно быть), а жалобы вообще. И ребенок, и родители рассказывают о жалобах в начале болезни, то есть "возвращаются" в историю болезни. Необходимо в вопросе подчеркнуть, что речь идет о жалобах в данный момент, момент опрашивания. Как существуют патогномони-чные симптомы (то есть основные, которые определяют именно это заболевание), так есть и жалобы, общие для определенных болезней.
Так, например, припухлость и боль в поднижнечелюстной области, нарастающая во время еды, чаще всего свидетельствуют об остром калькулезном субмак-силлите или обострении хронического. Жалобы па боль во время накусывания на
зуб, сменяющуюся болью и припухлостью в участке переходной складки с одно-й стороны альвеолярного отростка, скорее будут свидетельствовать об остром одонтогенном периостите челюсти. Таких примеров можно привести много. Поэтом)" у врача, имеющего глубокие теоретические и практические знания в области хирургической стоматологии детского возраста и анализирующего процесс постановки диагноза у каждого больного, складывается конкретный стереотип и в методике сбора жалоб, и в методике оценки их значимости.
Сбор анамнеза в методическом отношении также основывается на выявлении важнейших данных, которые в дальнейшем позволяют диагностировать определенную болезнь. Планомерно, день за днем от начала заболевания, необходимо проследить динамику субъективных и объективных ощущений, отражающих анатомические, физиологические и функциональные изменения в организме. Важно обнаружить связь этих изменений во времени, реакцию организма на проводимое лечение, логически выделяя закономерности и особенности течения заболевания. Иногда лишь одна фраза ребенка пли родителей определяет направление дальнейшего поиска диагноза. Во время сбора анамнеза врачу чрезвычайно важно знать закономерности проявления каждого конкретного заболевания, особенности его в каждой возрастной группе.
Обследуя детей, необходимо помнить о так называемых детских кризах (crisis infantum) - переходных психических отклонениях, закономерно возникающих у ребенка на 3-4-м году жизни, - это первая фаза протеста с упрямством и склонностью к бурным аффективным проявлениям, и в первые школьные годы - трудность адаптации. В 13-15 лет проявляется пубертатный криз (pubertatis - возмужание, половая зрелость), характеризующийся психической неуравновешенностью, аффективной лабильностью и склонностью к депрессии, поисками путей самоутверждения, оппозицией к авторитету взрослых и т.п.
Собирая анамнез, врач должен составить представление относительно быта этой семьи, материальной обеспеченности, степени ухода за ребенком, узнать, какие болезни были у ребенка, с какой частотой, какое лечение применяли, какие были осложнения и т.п. В связи с увеличением количества больных туберкулезом (в последнее время) и прочими специфическими заболеваниями необходимо исключить их возможную связь с заболеванием ребенка. Эпидемиологическая справка при госпитализации ребенка не всегда отображает истинные обстоятельства. В связи с этим важно, если ребенок посещал детские учреждения или школу, уточнить эпидемиологическую обстановку в них, а также в доме, соседних квартирах. Кроме того, необходимо получить реальные данные о проведенных прививках.
Объективное обследование органов и систем. Проводя обследование общего состояния ребенка (statuspraesens communis), врач преследует такие цели:
1) обнаружить наиболее явные сопутствующие заболевания сердечно-сосудистой, дыхательной, пищеварительной систем, изменения со стороны опорно-двигательного аппарата, желез внутренней секреции, печени, почек;
2) выяснить, является ли заболевание органов ротовой полости и челюстно-лицевой области следствием или проявлением изменений со стороны других органов и систем;
3) определить, нужно ли ребенку обследование специалистом другого профи-
Особенности развития организма и его тканей в детском возрасте
ля для уточнения сопутствующего или основного диагноза, решения вопроса относительно показаний и противопоказаний к проведению операции в полости рта пли челюстно-лицевой области. Такое обследование важно провести тщательно, ничего не пропуская, одинаково внимательно рассматривая явные и возможно скрытые проявления заболевания. Оценивая общий статус, необходимо указать соответствие его возрасту ребенка.
Исследование местного статуса (status localis) ребенка со стоматологическим заболеванием имеет свои закономерности. Важно учитывать возраст пациента, поскольку наибольшие трудности возникают у детей до 7 лет, которые не могут или не хотят выполнять просьбы 11.ш требования врача. Объективное обследование пораженного участка нужно проводить несколько шире, то есть речь идет о характеристике на момент осмотра не только, например, больного зуба и близлежащих тканей, но и всех органов и тканей ротовой полости, челюстно-лицевой области. Близость к челюстно-лицевой области важных органов (лор-органы, головной мозг, орган зрения) при травмах, врожденных дефектах, воспалительных, опухолевых заболеваниях заставляет че. постно-лицевого хирурга сотрудничать с врачами смежных специальностей. Методичность, которая должна быть в каждом из разделов обследования больного, необходима и здесь. Довольно часто бывает так, что быстро и правильно диагностируют обострение хронического периодонтита какого-либо зуба н не замечают заболевания, протекающего бессимптомно, по требующего лечения. Так, например, если у врача неправильный стереотип обследования, то он сразу осматривает место очага, по может пропустить менее выраженные, но более угрожающие заболевания - проявления опухолевого роста (глубоко расположенные гемаш помы, лимфангпомы), хронические язвенные процессы в области челюстно-язычного желобка, ретромоляр-ного пространства. Методика осмотра и опенки состояния органов ротовой полости и челюстно-лицевой области состоит из последовательного выполнения таких основных действий:
1. Обследование лица - определение цвета кожи и красной каймы губ, симметричности парных отделов лица и шеи, свободы носового и ротового дыхания. 1 [еобходимо приучить себя делать осмотр слева направо (как читаем текст), тогда вы никогда не пропустите без внимания ни одного участка.
2. Пальпации мягких и твердых тканей.ища - оценки тургора кожи, сравнения температуры отдельных участков лица и шеи, определения состояния лимфоузлов челюстно-лицевой области; симметричности обеих половин верхней и нижней челюстей, совпадения центральных линий носа и резцов, степени открывания рта, подвижности нижней челюсти, эффективности функции височно-нижнечёлюстного сустава.
3. Осмотра и пальпации красной каймы губ и углов рта, оценки состояния тканей верхнего и нижнего преддверия рта и симметричности их расположения, переходной складки, уздечек губ и языка.
1. Осмотра и оценки состояния зубов (соответствие временных и постоянных зубов возрасту ребенка, подвижность, пораженность кариесом, флюорозом, периодонтитом), что отмечается в зубной формуле (рис. 9), обследования десен, альвеолярного отростка, языка, подъязычного мясца, челюстно-язычного желобка, ретромолярных пространств.
| 8 7 6 5 4 3 2 1 | 12 3 4 5 6 7 8 | |
| п | ||
| 8 7 6 5 4 3 2 1 | 1 2 3 4 5 6 7 8 |
| V IV III II I | I II III IV V | |
| V IV III II I | I II III IV V |
б) по Haderup: сверху - постоянные зубы, снизу - временные зубы;
в) американская схема: сверху - постоянные зубы, снизу - временные зубы;
| 18 17 16 15 14 13 12 11 | 21 22 23 24 25 26 27 28 | |
| 48 47 46 45 44 43 42 41 | з1 з2 зЗ з4 з5 зб з7 з8 |
| 55 54 55 52 51 | 61 62 63 64 65 | |
| п | 85 84 85 82 81 | 71 72 73 74 75 |
JJ=l1 Г4=з4 ТП=82
г) международная схема (ВОЗ)*: сверху - постоянные зубы, снизу - временные зубы;
Рис. 9. Формулы зубов
* Цифровое обозначение постоянных зубов челюстей и сторон (1-2 - верхняя; 3~4 - нижняя) и временны) (5-6 - верхняя; 7-8 - нижняя) проводится по ходу часовой стрелки, то есть слева направо и сверху вниз.
5. Оценки состояния околоушных, поднижнечелюстных и подъязычных
слюнных желез (размер, консистенция, болезненность), устьев их выводных про
токов и слизистой оболочки вокруг, определения количества и прозрачности вы
деляемой слюны и наличия примесей в пей,
6. Оценки тканей твердого и мягкого нёба, язычка, нёбно-язычных и нёбно-глоточных дужек, их слизистой оболочки.
7. Опенки речи ребенка соответственно возрасту, определения возможных причин ее нарушения.
Провести детальный осмотр органов ротовой полости и челюстно-лицевой области у детей возрастом до 7 лет значительно тяжелее - здесь нужен опыт, скорость (без потери качества), а в некоторых случаях - и помощник, без которого обследование 2-3-летних детей просто невозможно. Иногда (чаще в стационаре) при обследовании детей возникает необходимость в применении седативных препаратов или наркоза. Поскольку эти препараты можно применять лишь в крайнем случае, когда пет иного выхода, целесообразно вместе с анестезиологом найти оптимальное решение условий обследования.
В 70-90 % случаев после оценки жалоб и анамнеза заболевания, анамнеза жизни, анализа общего и местного статуса предварительный диагноз становится и окончательным. В тех случаях, когда врач предполагает (suspicio) 2-3 разных диагноза, необходимо вопросительный знак поставить после слова, которое вызывает сомнение. Тогда для постановки диагноза применяют дополнительные приемы исследования. Осуществляя дифференциальную диагностику подобных заболеваний, следует найти наиболее информативный, безопасный и простой дополнительный метод исследования и использовать его первым. Если он не поможет уточнить диагноз, тогда нужно применить другой, возможно, более травматичный и сложный, но и более информативный. Например, после традиционного обследования ребенка осталось два диагноза: фолликулярная киста или аме-лобластома нижней челюсти в участке правого угла ее. В этом случае наиболее информативным будет метод расширенной биопсии с патогистологическим исследованием ткани оболочки новообразования. Если в препарате есть звездчатые и цилиндрические клетки, то окончательным диагнозом будет амелобластома нижней челюсти, поскольку таких клеток при фолликулярной кисте нет.
Оценка результатов микроскопического исследования тканей челюстно-лицевой области у детей, в формировании которой принимают участие все три зародышевых листка, значительно затруднена, что обусловлено беспрерывными, разными по интенсивности процессами роста и дифференцирования тканей лица. Часто незначительные моменты нейроэндокринной и иммунной регуляции процессов развития тканей предопределяют разнообразие видов клеточного "пейзажа" в норме и тем более - при патологическом процессе. Это ставит врача-пато-морфолога в трудное положение, поэтому в таких случаях особенно важными являются знания каждого из смежных специалистов, их эрудиция и компетентность. Заключительную оценку полученных дополнительных методов диагностики должен сделать врач-клиницист. Подчеркивая важность всех положений этого раздела, хочется еще раз обратиться к азбучным истинам: ко всему надо относиться вдумчиво и серьезно, так как основное - это правильно поставить диагноз.