После собирания анамнеза надо провести детальное неврологическое обследование больного.
Прежде всего, необходимо обратить внимание на внешний вид больного. В некоторых случаях могут оказать помощь в вопросах диагностики атрофия мышц, крыловидные лопатки, утиная походка при миопатии, большие размеры черепа при гидроцефалии , акромегалия при заболеваниях гипофиза, дизрафический статус, рубцы от ожогов , трофические расстройства при сирингомиелии, множественные опухоли при болезни Реклингаузена.
Перед невропатологом-экспертом стоят следующие задачи: 1) выявить признаки органического поражения нервной системы; 2) установить характер и степень выраженности нарушения функций; 3) определить локализацию поражения центральной или периферической нервной системы и установить, является ли процесс локальным (например, при опухоли мозга) или диффузным, рассеянным (например, при энцефалите, рассеянном склерозе); 4) выяснить, имеются ли симптомы только очагового поражения центральной нервной системы или они сочетаются с общими мозговыми и оболочечными симптомами; 5) определить наличие вегетативных расстройств, невротических реакций и психопатологических нарушений; 6) определить последовательность развития симптомов; 7) оценить характер течения заболевания - прогрессирующий, регрессирующий, ремиттирующий или в виде стойких остаточных явлений и т. д.; 8) установить сочетание и взаимосвязь неврологических симптомов с нарушением функций внутренних органов.
Эксперту нередко приходится определять трудоспособность у больных с невыясненными и сложными заболеваниями. Затруднения в решении клинических и экспертных вопросов могут объясняться следующими причинами: 1) малой выраженностью неврологических симптомов; 2) несоответствием между обнаруживаемыми симптомами и функциональными возможностями: например, резкая адинамия при отсутствии других нарушений двигательных функций или, напротив, наличие пирамидных симптомов при отсутствии расстройств движений (в резидуальном периоде заболеваний нервной системы, в период ремиссии и т. д.); 3) трудностью выявления пароксизмальных состояний (диэнцефальные кризы, пароксизмальный паралич, приступы катаплексии, эпилептические припадки , вестибулярные пароксизмы и т. п.), которые снижают трудоспособность больного; 4) недостаточной возможностью или неумением объективно выявить симптомы, особенно при болях центрального и периферического происхождения, которые обычно резко снижают трудоспособность; 5) своеобразием «переживания» своей болезни и индивидуальными особенностями личности больного с различными невротическими реакциями и психопатологическими проявлениями, иногда с неадекватным отношением в виде недооценки или переоценки своего состояния; 6) атипичностью развития и течения заболевания нервной системы; 7) сложностью комплекса перенесенных в прошлом заболеваний и травмы и имеющегося в настоящее время сочетания нервно-психических, соматических и других заболеваний; 8) возрастом больного, накладывающим нередко своеобразный отпечаток на течение заболевания нервной системы (например, течение сосудистых заболеваний с возрастом прогрессирует); 9) недоучетом способности к хорошей реституции и компенсации нарушенных функций; 10) неполнотой обследования и неправильным применением методов исследования.
Для уточнения характера и степени выраженности нарушений функций нервной системы нередко необходимо, помимо тщательного неврологического обследования, применение специальных методов исследования: электроэнцефалография, электромиография, рентгенография, артериальная осциллография, капилляроскопия, электродиагностика и хронаксия, психологическое исследование; анализ спинномозговой жидкости, обмен веществ, биохимия крови и др. Для своевременного распознавания тромбоэмболических состояний большое значение имеет определение функций свертывающей системы крови. Для этой цели изучают коагулограмму. Особую важность имеют такие показатели коагулограммы, как количество тромбоцитов, толерантность плазмы к гепарину, количество фибриногена и протромбина, фибринолитическая активность плазмы. Комплекс этих показателей дает правильное представление о состоянии свертывающей системы крови. Определению активности ревматического процесса помогает исследование белков крови методом электрофореза, мукополисахаридов, гликопротеидов и др.
При гипертонии , атеросклерозе имеет значение определение катехоламинов крови.
Посредством рентгенологического исследования уточняется морфологический и функциональный диагноз. При этом имеет значение комплекс клинико-рентгенологических данных. Рентгенологическое исследование особенно важно при экспертизе трудоспособности заболеваний головного мозга и его оболочек, в частности при последствиях черепно-мозговой травмы. Даже такой вопрос, как размеры дефекта черепа, не может быть решен без рентгенографии. Иногда самый факт наличия такого дефекта устанавливается только рентгенографически. Еще большее значение для экспертизы трудоспособности имеет выявление металлических инородных тел и костных обломков, расположенных интракраниально. Уточнение этих вопросов влияет на установление бессрочной третьей группы инвалидности (выраженный анатомический дефект). При жалобах больных на упорные головные боли, особенно в сочетании с анамнестическими данными о множественных осколочных внечерепных ранениях или контузиях, рентгенографию черепа делают, чтобы не пропустить наличие интракраниально расположенных инородных тел, возможность проникновения которых в полость черепа иногда бывает не заметной для больных.
При рентгенографии черепа иногда обнаруживаются изменения, связанные с нарушением ликвородинамики. В этих случаях на рентгенограммах в результате гипертензионного воздействия на кости черепа видны истончения костей свода, усиления пальцевидных вдавлений, растяжение либо уплотнение швов и изменения турецкого седла (углубление дна ямки, декальцинация - истончение спинки седла или ее выпрямление и наклон кпереди), усиление рисунка сосудистых борозд, особенно борозд венозных синусов. Чем тяжелее и длительнее процесс, тем резче выявляются последствия гипертензионного воздействия. При краниостенозе рисунок швов нивелируется и на этом фоне обнаруживается усиление пальцевидных вдавлений и гипертензионного характера изменения турецкого седла. При нарушении внутричерепного венозного кровообращения на рентгенограммах черепа отмечается усиление сосудистого рисунка. Важное значение имеет обнаружение на рентгенограммах шейной части позвоночника остеофитов в области унковертебральных сочленений, так как патология шейных позвонков может вести к стенозу позвоночной артерии с преходящими неврологическими нарушениями. Сдавливая атероматозно измененную, а иногда и здоровую позвоночную артерию и раздражая ее периартериальное сплетение, остеофиты могут вызвать временные или стойкие нарушения кровоснабжения головного мозга. Одним из наиболее характерных проявлений стеноза сонных и позвоночных артерий на шее являются транзиторные нарушения мозгового кровообращения. При наличии остеофитов такие явления могут возникать при поворотах и наклонах головы, разгибании и сгибании шеи, так как при этом сдавливаются позвоночные артерии и кровоток в них уменьшается, а это обусловливает соответствующую клиническую картину.
Рентген черепа - один из доступных и информативных методов диагностики. С его помощью можно проверить состояние внутренних структур и костных элементов. Ценность исследования - возможность диагностировать состояние пациента после обнаружить опухолевый процесс, наличие патологических жидкостей.
Рентген головы что показывает?
Краниография позволяет врачу обнаружить следующие моменты:
- наличие переломов костей черепа, их характер, развитие осложнений;
- патологии врожденного характера и родовой травматизм;
- первичная опухоль и наличие метастазов;
- воспалительные процессы придаточных пазух;
- наличие кистозных образований;
- искривление носовой перегородки;
- вторичные изменения костей черепа;
- наличие патологической жидкости в определенных областях.
Рентген головы позволяет получить данные поля диагностики на пленке, экране монитора. При необходимости они сохраняются в памяти рентген-аппарата.
Обзорное и прицельное сканирование
Во время обзорной рентгенографии оценивают состояние головного мозга в целом. Прицельная краниография позволяет убедиться в состоянии определенной части головы, уточнить ее функциональность в динамике посредством нескольких снимков, сделанных подряд.

Прицельный рентген головы проводят, чтоб обнаружить переломы в таких костных элементах:
- нижняя челюсть;
- костная пирамида носа;
- клиновидная кость;
- глазницы;
- височно-нижнечелюстные суставы;
- височных костей.
Прицельные снимки позволяют увидеть:
- наличие кальцификатов, которые стали причиной развития патологии черепных костей;
- наличие обызвествления частей опухоли;
- кровоизлияния и гематомы;
- последствия повышенного внутричерепного давления;
- патологическую жидкость в придаточных пазухах носа;
- последствия акромегалии (увеличение или расширение костных элементов);
- остеодистрофию с деформацией;
- наличие инородных тел и воспалительных процессов.
Когда назначается
Рентген черепа делается на основании жалоб пациента или тех изменений в состоянии больного, которые были замечены самым врачом во время осмотра. Нужно быть готовым, если специалист отправит на краниографию в случае жалоб на дрожь в конечностях, цефалгию, темноту или пелену перед глазами, носовые кровотечения, болезненность во время жевания, снижение уровня зрения или слуха.

Показаниями также могут быть механические повреждения головы, асимметрия костей лица, обморочные состояния, подозрение на злокачественные опухоли, патологии эндокринного аппарата и аномалии врожденного характера.
Беременным и женщинам в период лактации рентген костей черепа не проводят. На процедуру могут отправить следующие специалисты:
- травматолог;
- невролог;
- окулист;
- хирург;
- эндокринолог;
- онколог.
Техника проведения
Особой подготовки этот метод обследования не требует. Никакого ограничения (в питье, еде, медикаментах) перед процедурой нет. Прежде чем обследуемый занимает место в установке для рентген-диагностики, ему необходимо снять металлические вещи, зубные протезы (по возможности), очки. Далее в зависимости от исследуемой области больной ложится на кушетку, садится или стоит.

На обследуемого надевают свинцовый фартук, чтоб тело ниже головы не получило лишнего излучения. Голову крепят при помощи специальных фиксаторов, чтоб область обследования оставалась неподвижность на весь период диагностики. Иногда используют крепежи или повязки, иногда обычные мешочки с песком.
При необходимости рентгенолог может сделать не один, а несколько снимков. Кроме того, положение тела могут менять, чтоб выполнить рентген черепа в нескольких проекциях.
Расшифровка результатов
Скорость получения результатов и четкость изображения на них зависит от современности используемого рентгенологического аппарата. В исключительных случаях ответ может быть выдан обследуемому моментально после проведения процедуры, но в большинстве случаев требуется подождать до получаса. В государственных лечебно-профилактических учреждениях расшифровка результатов может длиться до нескольких дней.
Расшифровка снимка содержит данные о форме черепных костей, их состоянии, размерах, правильности анатомии, содержимом околоносовых пазух, состоянии черепных швов, костей пирамиды носа.

Рентген черепа в 2-х проекциях что показывает? Для более информативных результатов рентгенолог проводит исследование в нескольких проекциях (чаще в передней и боковой). Это позволяет более точно определить размеры патологических образований, их локализацию, состояние костей, наличие смещения.
Насколько опасно исследование?
Рентген черепа сопровождается невысоким облучением тела пациента (примерно 0,12 мЗв). Этот показатель является менее 5 % от той дозы, которая позволена для получения человеком в год. Для сравнения можно сказать, что такое же количество излучения человек получает во время отдыха под солнцем на пляже за один час времени.
Однако проводить рентген головы (что показывает этот метод, описано выше) не рекомендуется более 7 раз в год.
Рентгеновская диагностика проводится исключительно по показаниям и ее целью является определение наличия смертельной болезни. Именно поэтому существуют случаи большего излучения пациента, чем указано в медицинской литературе. Например, перелом черепа считается При его подозрении диагностику проводят даже в период беременности. Женщинам тщательно укрывают просвинцованным фартуком грудь и живот.
Особенности детской краниографии
Рентген черепа ребенка - процедура, требующая более тщательного подхода. В большинстве случаев специалист отдает предпочтение УЗИ. Рентген-диагностика используется при крайних мерах, поскольку костные элементы головного мозга находятся еще в стадии своего роста и формирования, а лишнее облучение может привести к негативным последствиям.

Частыми показаниями являются травма головы, в том числе родовая, и Проведение процедуры аналогично обследованию взрослых. Единственная проблема - необходимость находиться в одной позе при манипуляции, что очень тяжело для детей. Может потребоваться присутствие родителей или прием успокоительных, снотворных препаратов перед диагностикой.
Травма головы
Одно из показаний для проведения краниографии. Травмы могут иметь скальпированный, рваный, резаный, рубленый, тупой характер в зависимости от способа их возникновения. Основными причинами считаются:
- аварии, катастрофы, повреждения бытового характера;
- падение;
- применение физического насилия.
Если произошло повреждение только мягких тканей, такое состояние называют ушибом головы. При нарушении функциональности внутренних структур говориться о черепно-мозговой травме.
Пострадавший чувствует боль в месте травмы и больше никаких проявлений нет - такое состояние не требует помощи врачей. На место повреждения прикладывают холод. Если появляется кровотечение, тошнота и рвота, боль в шее, головокружение, необходима госпитализация и помощь специалистов.
Неотложное состояние, требующее срочной помощи и вызова медицинской бригады на место травмы, может сопровождаться следующими проявлениями:
- кровь или прозрачная жидкость, вытекающая из носа или ушей;
- гипертермия;
- судорожные припадки;
- нарушение сознания;
- невозможность фиксации взгляда на определенном предмете;
- отсутствие возможности самостоятельно двигаться;
- нарушение речи;
- деформация зрачков, разница в их диаметре;
- потеря сознания;
- ощущение нехватки воздуха.
Помощь и лечение
Осведомленность о том, что надо предпринять при травме головы, может спасти жизнь не только кому-то из посторонних людей, но и близким, родственникам. В первую очередь необходимо обеспечить пострадавшему покой до приезда бригады скорой помощи. Человека следует уложить на кровать со слегка приподнятым головным концом, по возможности в темной комнате. Обязательно рядом должен кто-то находиться.

Если присутствует рвота, не разрешать вставать больному, а повернуть его голову на бок и подставить емкость для рвотных масс. В случае судорожных приступов человека поворачивают на бок всем телом, засовывают твердый, но не металлический предмет между зубами, чтоб не произошло
На рану следует наложить повязку, придавить рукой, если есть кровотечение. При подозрении на перелом давить на череп не нужно. Параллельно нужно следить за наличием пульса и дыхания. Если признаки жизни отсутствуют, начинают проведение сердечно-легочной реанимации.
Никакие медикаменты, даже обезболивающие, давать пострадавшему до приезда скорой помощи не нужно, поскольку это может скрыть истинную картину состояния. Необходимо уточнить состояние памяти человека, задав ему несколько вопросов о его имени, родственниках, месте, где он находится на данный момент. На ушиб приложить холод.
Даже имея хорошие познания в возможности оказания первой помощи, нужно быть спокойным и рассудительным, чтоб оставить панику в стороне и трезво оценивать ситуацию. А лучшим вариантом, по возможности, является предотвращение травмы, чем потом восстановление здоровья пострадавшего.
При рентгенодиагностике заболеваний черепа необходимо наряду с глубокими знаниями основ рентгеноанатомии учитывать его возрастные, половые и конституциональные особенности, а также анатомические варианты и аномалии развития костных элементов и черепных швов: вставочные - вормиевы - кости, черепицеобразное расположение чешуи костей в ламбдовидном шве (рис. 11,6) участки истончения костей свода (foramina parietalia permagna), пневматизация крыльев основной кости и др. Это необходимо, с одной стороны, для того, чтобы избежать гипердиагностических заключений, а с другой,- не просмотреть начальные патологические изменения в тех случаях, где они в действительности имеются.
Рентгенологический анализ патологических изменений черепа заключается в изучении состояния следующих основных анатомических элементов, образующих рентгенологическую картину черепа в целом.
1. Общая форма и размеры черепа.
Разнообразные деформации черепа наблюдаются при краниостенозе (см.) в связи с преждевременным заращением черепных швов.
2. Толщина костей черепа, их контуры и структура, рельеф наружной и внутренней поверхности.
Толщина костей свода черепа в различных его участках у разных людей в норме варьирует в довольно широких пределах (от 2 до 10 мм). Патологическое истончение и остеопороз отдельных участков костей (свода черепа, турецкого седла) может появиться в результате атрофии от давления на кость патологических образований, например опухоли и др., а также вследствие воспалительных процессов какого-либо участка кости (рис. 10, а). Нередко деструктивные процессы, сопровождающиеся атрофией кости, могут сочетаться с репаративными изменениями, приводящими к ее утолщению - гиперостозу, что, в частности, наблюдается при сифилисе (рис. 12) и актиномикозе.
Рис. 12. Сифилис лобной кости. Краевые деструктивные очаги в чешуе лобной кости, на границе с которыми кость утолщена и уплотнена.
При эндокринных нарушениях, например акромегалии (см.), наряду с увеличением турецкого седла и истончением его элементов вследствие давления опухоли гипофиза, наблюдается утолщение костей свода черепа, выстояние надбровных дуг и затылочного бугра, прогнатия нижней челюсти и необычное развитие придаточных пазух носа.
Изменения контуров, толщины и структуры костей черепа могут наблюдаться при разного рода первичных и метастатических костных опухолях (см. Костная ткань, рентгенодиагностика опухолей костной ткани). Так, например, при раке, миеломной болезни, остеокластических раковых метастазах отдельные участки кости могут представляться в виде дефектов, совершенно лишенных костной структуры (рис. 13, а).

Рис. 13. Крупные дефекты в костях черепа: а - остеокластические метастазы раковой опухоли в костях свода черепа; б - холестеатома в своде черепа; крупный дефект теменной кости с волнистыми четкими контурами.
Дифференциальная диагностика солитарных дефектов костей свода черепа трудна в тех случаях, когда очаг деструкции распространяется на все три пластинки кости; просветление на его месте имеет довольно правильную округлую форму, четкие контуры и лишено какой-либо структуры. Почти идентичная рентгенологическая симптоматика может наблюдаться при туберкулезе, эозинофильной гранулеме, холестеатоме (рис. 13, б). В этих случаях в дифференциальной диагностике особое значение приобретают клиническая картина и анамнез. Округлые солитарные очаги просветления в костях свода черепа, имеющие правильную звездчатую структуру, типичны для гемангиомы. Очень характерна рентгенологическая картина остеобластических метастазов рака в кости свода черепа, представляющих собой разной величины интенсивные круглые очаги затемнения.
При доброкачественных опухолях, в частности при остеомах, происходит, в противоположность большинству злокачественных, разрастание и утолщение кости в месте локализации опухоли. Контуры остеомы всегда резко очерчены, структура очень плотна и гомогенна. В отличие от остеомы, при ограниченном гиперостозе костей черепа (см. Остеодисплазии) нет резкого перехода утолщенной костной ткани в нормальную.
Характер внутреннего рельефа костей черепа по сравнению с наружным представляется более сложным из-за рентгенологического изображения на обзорных снимках черепа пальцевых вдавлений, сосудистых борозд, каналов и синусов, пахионовых ямок, отверстий выпускников и т. д. Поэтому при его оценке необходимо учитывать как многочисленные анатомические варианты, так и конкретную картину заболевания и возрастные особенности черепа. Выраженные изменения внутреннего рельефа костей свода черепа наблюдаются, в частности, при различных формах гидроцефалии (см.). Открытые формы гидроцефалии отличаются сглаживанием внутреннего рельефа, тогда как закрытые характеризуются, напротив, усилением пальцевых вдавлений, борозд венозных синусов, оболочечных артерий и пахионовых ямок.
Изменения костей свода черепа, сопровождающиеся их утолщением и характерной перестройкой костной структуры, наблюдаются при остеодистрофиях (см.) и остеодисплазиях.
3. Отверстия и каналы мозговой и лицевой частей черепа.
Изучение их состояния нередко требует применения специальных двухмоментных проекций для сопоставления одноименных деталей правой и левой сторон. Иногда незначительная деструкция или относительно небольшое расширение одного из каналов может указывать на наличие опухоли соответствующего нерва (см. Головной мозг, рентгенодиагностика заболеваний). Так, например, при глиоме зрительного нерва обязательно исследование в проекции Резе - Голвина (рис. 4), а при невриноме VIII нерва, расширяющей внутренний слуховой проход,- проекции пирамид по Стенверсу (рис. 14).

Рис. 14. Невринома правого слухового нерва. Рентгенограмма пирамид височных костей по Стенверсу. Справа определяется резкое расширение внутреннего слухового прохода.

Рис. 15 (справа). Острый синуит. Рентгенограмма придаточных пазух носа. Вертикальное положение головы больного и кассеты. Видны горизонтальные уровни жидкости в правой лобной и в правой гайморовой пазухе.
4. Воздухоносные кости черепа (лобная, решетчатая, основная, верхнечелюстная, височная) и воздухоносные клетки и пазухи.
Воздушные пространства воздухоносных костей при воспалительных заболеваниях выполнены патологическим содержимым (серозный или гнойный выпот, отечная слизистая оболочка, полипы, кисты, грануляции) или происходит нарушение целости их стенок в результате перелома или деструкции при поражениях опухолью. В пазухах, преимущественно в лобных, иногда впервые удается обнаружить рентгенологически доброкачественную опухоль - остеому. Во всех случаях замена воздуха более тяжелым содержимым дает рентгенологический симптом затемнения, интенсивность которого зависит от его количества, атомного веса и объема самой пазухи. Рентгенография при вертикальном положении головы больного и кассеты выявляет рентгенологический симптом горизонтального уровня жидкости в ней (рис. 15). В сомнительных случаях пользуются введением в пазуху йодолипола или майодила.
5. Очаги обызвествления черепа.
При рентгенологическом исследовании черепа нередко обнаруживаются внутричерепные кальцификаты, часть которых физиологические (обызвествления шишковидной железы, plexus chorioideus, твердой мозговой оболочки, чаще falx cerebri). По симптому смещения теней шишковидной железы и plexus chorioideus можно установить диагноз и локализацию некоторых опухолей мозга. Обызвествление falx cerebri на снимке придаточных пазух носа может проецироваться на лобную пазуху и симулировать остеому.

Рис. 16. Рентгенограммы черепа при обызвествленной гематоме: а - подбородочно-носовая проекция черепа для исследования придаточных пазух носа. Пазухи воздушны, в наружной части левой лобной пазухи обнаружена интенсивная тень; подозрение на остеому пазухи; б-правая боковая обзорная проекция черепа; в теменной области видна та же тень: обызвествленная гематома (после травмы в детстве) правой теменной доли мозга.

Рис. 17. Краниофарингиома. Небольшое увеличение переднезаднего размера турецкого седла. Уплотнение и утолщение его стенок. Участок обызвествления ландкартообразной формы над турецким седлом.
Патогенные кальцификаты мозга и его оболочек наблюдаются при экстра- и интрацеребральных гематомах (рис. 16, а и б), менингиоме, краниофарингиоме (рис. 17), болезни Стерджа - Вебера, отложении извести в стенках крупных артерии, цистицеркозе и токсоплазмозе. Внемозговые кальцификаты встречаются в полости носа (ринолиты), в слюнных железах и их протоках (см. Сиалография), в ушных раковинах боксеров. Рентгенологическая симптоматика многих обызвествлений черепа весьма патогномонична; большое значение в установлении некоторых из них имеет сопоставление данных рентгенологического и клинического исследования.
6. Мягкие ткани головы и слизистые оболочки придаточных полостей.
На рентгенограммах черепа отчетливо видно изображение не только костного скелета, но и мягких тканей головы. Тень крупной верхней губы на снимке лицевого черепа может накладываться на просветления гайморовых пазух и симулировать тени кист; специальными «бескостными» снимками глазного яблока пользуются для обнаружения мельчайших инородных тел; на специальных рентгенограммах костей носа можно видеть тени треугольных и крыльных хрящей; для исследования ушной раковины пользуются «бескостной» проекцией ее; на фоне воздушного столба носоглотки хорошо обозначаются тени элементов мягкого неба, увеличенных аденоидов, опухолей или хоанального полипа. Тень массивной опухоли щеки может симулировать затемнение соответствующей гайморовой пазухи.
Поражения костей и мягких тканей черепа и его воздухоносных полостей, распознавание которых основано на методе рентгенографии, многообразны. Они сопровождаются различного рода патологическими изменениями костной структуры (акромегалия, ксантоматоз, болезнь Педжета, мукоцеле пазух, холестеатома уха, некоторые злокачественные опухоли, их метастазы, остеопатии и др.). Системные и эндокринные заболевания костей (болезнь Педжета, множественная миелома, злокачественные опухоли щитовидной железы, надпочечника, половых желез и т. д.) иногда обнаруживают впервые путем рентгенологического исследования черепа.
Термин краниография с греческого языка переводится как «изображение черепа». Это относительно устаревшая методика инструментального исследования, которая все же не теряет определенной актуальности на сегодняшний день.
В современной практической медицине краниография все чаще вытесняется более дорогими методиками инструментальной диагностики, к которым относится компьютерная и магнитно-резонансная томография.
Суть методики исследования
Краниография представляет собой рентгенологическое инструментальное исследование, при котором выполняется рентген снимок черепа, обычно в 2-х проекциях. Особенностью исследования является отсутствие контрастирования структур головы специальными соединениями, поэтому на снимке врач отчетливо может увидеть только изменения костной основы. Также может выполняться прицельный рентгеновский снимок для изучения локальных изменений костных структур черепа, в частности области седловидного седла (основание черепа), внутреннего уха, орбит.
Показания к проведению
Несмотря на широкое применение других более современных методов инструментальной визуализации черепа, краниография остается актуальной для диагностики некоторых патологических изменений, которые включают:

Также при объемных процессах тканей головного мозга (опухоли, внутричерепные кровоизлияния, инсульт головного мозга), при условии наличия патологического обызвествления шишковидного тела, на рентгенограмме определяется его смещение, что служит косвенным признаком патологии и требует дальнейшего углубленного обследования человека.
Противопоказания к проведению
 Выполнение краниографии противопоказано при беременности на любом сроке ее течения, а также в детском возрасте. Исключением являются ситуации, при которых данная методика является единственным методом диагностики. Тогда врач решает вопрос о проведении краниографии в индивидуальном порядке. Противопоказания данной методики инструментального исследования связаны с тем, что рентгеновское излучение оказывает негативное влияние на органы и ткани развивающегося плода, а также детей.
Выполнение краниографии противопоказано при беременности на любом сроке ее течения, а также в детском возрасте. Исключением являются ситуации, при которых данная методика является единственным методом диагностики. Тогда врач решает вопрос о проведении краниографии в индивидуальном порядке. Противопоказания данной методики инструментального исследования связаны с тем, что рентгеновское излучение оказывает негативное влияние на органы и ткани развивающегося плода, а также детей.
Проведение краниографии возможно в любом медицинском учреждении, оснащенном рентгенодиагностическим кабинетом. Наиболее часто данное исследование проводится в травматологических пунктах при подозрении на травму головы с нарушением целостности костей черепа.
19.01.2017
Средняя оболочечная артерия является основным источником кровоснабжения твердой мозговой оболочки.
Средняя оболочечная артерия является основным источником кровоснабжения твердой мозговой оболочки. Она плотно прилежит к костям черепа, в силу чего образуется костное ложе. Наилучшие проекционные условия для выявления борозды средней оболочечной артерии создаются при рентгенографии черепа в боковой проекции, так как при этом она расположена втральном отделе (рис. 17). Хуже выявляется борозда на рентгенограмме черепа в прямой передней проекции и ее разновидностях - носо-лобной и носо-подбородочной.
Одиночными стрелками обозначена передняя ветвь двойными - задняя ветвь средней оболочечной артерии, тройными стрелками - линейные диплоические каналы.
Передняя ветвь средней оболочечной артерии имеет постоянное место выхода на крышу черепа в области
малого крыла клиновидной кости. Ее борозда располагается позади венечного шва, направляясь кверху и не-
сколько к зади. Ширина борозды средней оболочечной артерии у места выхода ее на крышу черепа в норме
составляет 1,5-2 мм.
Задняя ветвь средней оболочечной артерии не имеет постоянного места выхода на крышу черепа. Она косо-пересекает спереди назад чешуйчатую часть височной кости. Борозда задней ветви выявляется значительно реже, чем борозда передней ветви средней оболочечной артерии, а ее ширина у выхода на крышу черепа не превышает 1-1,5 мм.
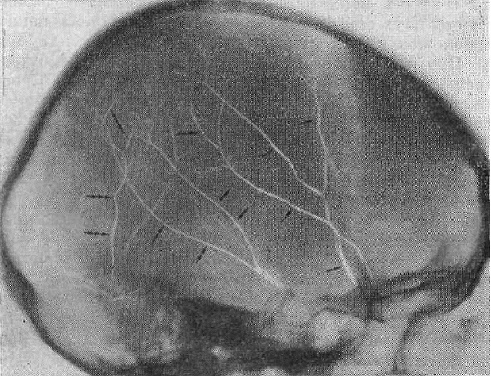
Рис. 17. Рентгенограмма черепа в боковой проекции.
Артериальные борозды на рентгенограммах дают линейные просветления различной прозрачности, зависящие от их глубины и ширины. Наиболее отчетливо они прослеживаются на границе с основанием у места выхода на крышу черепа. По направлению к краеобразующему отделу крыши черепа артериальные борозды древо-видно ветвятся и истончаются, в связи с чем постепенно, по мере ветвления и истончения, на рентгенограмме снижается прозрачность обусловленного ими просветления. Под крае-образующим отделом крыши черепа они перестают дифференцироваться.
Эта характерная особенность позволяет отличить линейное просветление артериальных борозд от травматических повреждений. При наличии травмы черепа важно проследит, не пересекает ли линия перелома борозду оболочечной артерии, так как при повреждении ветвей средней оболочечной артерии наблюдаются внутричерепные кровоизлияния.
Передняя и задняя оболочечная артерии из-за малого калибра образуют борозды, не выявляющиеся при рентгенологическом исследовании.
Кроме артериальных борозд твердой мозговой оболочки, в основании черепа имеется также борозда внутренней сонной артерии. Внутренняя сонная артерия входит в полость черепа через сонный канал, залегающий в верхушке каменистой части височной кости, вступает в пещеристый синус и вместе с ним ложится на боковую поверхность тела клиновидной кости. Передний отдел артериальной борозды, соответствующий дистальному изгибу сифона внутренней сонной артерии, выявляется рентгенологически в боковой проекции в виде четкой скобкообразной тени, расположенной почти параллельно переднему контуру турецкого седла. Глубина борозды определяется по максимальному расстоянию от переднего контура турецкого седла до дна борозды на линии, проведенной параллельно контуру клиновидного возвышения. В норме глубина борозды внутренней сонной артерии составляет 1-4 мм (Г. Ю. Коваль).
Интенсивность контура дна борозды внутренней сонной артерии и ее глубина могут нарастать при усилении артериального внутричерепного кровотока (опухоль,артерио-венозная аневризма).
Углубление борозды до 5-9 мм должно расценивать ся как признак внутричерепного патологического процесса.
Дополнительная скобкообразная тень борозды внутренней сонной артерии не должна трактоваться как многоконтурность турецкого седла (рис. 18).

Рис. 18. Фрагменты рентгенограмм черепа в боковой проекции. а- проекционная двухконтурность турецкого седла; б - одноконтурное турецкое седло; дополнительные контуры к переди от турецкого седла обусловлены сонной бороздой; в, г - глубокая сонная борозда при артерио-венозной аневризме (одиночной стрелкой обозначено дно турецкого седла, двойной - контрастированная внутренняя сонная артерия, тройной - сонная борозда).
Теги: сосуды, артерия, череп, борозды, оболочка
Начало активности (дата): 19.01.2017 11:15:00
Кем создан (ID): 645
Ключевые слова: сосуды, артерия, череп, борозды




