1930 онд Л.Вольф, Ж.Паркинсон, П.Д. Уайт тахикардийн халдлагад өртсөн 11 өвчтөний тухай өгүүлэл нийтлүүлсэн бөгөөд синусын хэмнэлийн үед ЭКГ-т богино PR интервал, өргөн QRS цогцолбор байсан нь багцын салбар блокийг санагдуулдаг. Эдгээр зохиогчдын дараа тэдний тодорхойлсон синдромыг Вольф-Паркинсон-Уайт (WPW) хам шинж гэж нэрлэжээ.
WPW хам шинж нь ховдолын "урьдчилан өдөөх" хувилбаруудын нэг юм. Durrer нар тодорхойлсноор. (1970), ховдолын "урьдчилан өдөөх" гэсэн нэр томъёо нь ховдолын миокардид импульс нь ердийн тусгай дамжуулалтын системээр дамжин ховдол руу орж ирвэл хүлээгдэж байснаас эрт тосгуурын импульсээр идэвхждэг гэсэн үг юм. WPW хам шинж нь бусад төрлийн ховдолын өмнөх өдөөлтөөс илүү түгээмэл байдаг. Энэ нь тосгуур болон ховдолын миокардийг шууд холбосон, тосгуур ховдолын уулзварыг тойрч гарах, импульсийг хурдан дамжуулах чадвартай Кентийн нэмэлт багц хэлбэрээр зүрхний дамжуулалтын системийн бүтцэд төрөлхийн гажиг дээр суурилдаг. WPW хам шинжийн дамжуулалтын гажиг нь ЭКГ-ийн онцлог шинж чанартай өөрчлөлтүүд, ховдолын дээрх тахикарди үүсэх хандлагаар илэрдэг.
Эмгэг физиологи
Кентийн багцууд нь үр хөврөлийн үед тосгуур ба ховдолын хоорондох фиброз цагирагаар дамждаг булчингийн гүүр хэлбэрээр үүсдэг. Кентийн багцын электрофизиологийн шинж чанар (дамжуулагчийн хурд, галд тэсвэртэй байдал) нь өдөөх долгион (дахин орох) механизмаар хэм алдагдал үүсэх урьдчилсан нөхцөлийг бүрдүүлдэг атриовентрикуляр холболтын шинж чанараас ялгаатай байдаг. Кент багцуудын тосгуурын импульсийг тосгуурын ховдолын уулзварыг даван туулах чадвар нь тосгуурын фибрилляци/давхирах үед зүрхний цохилт ер бусын өндөр байх магадлалыг тодорхойлдог бөгөөд энэ нь ховор тохиолдолд ховдолын фибрилляци, гэнэтийн үхэлд хүргэдэг.
Эпидемиологи
· Ховдолын өмнөх өдөөлт нь нийт хүн амын дунд 0.1-0.3% давтамжтай тохиолддог. Өвчтөнүүдийн 60-70% нь зүрхний өвчний бусад шинж тэмдэггүй байдаг.
· WPW хам шинж нь эмэгтэйчүүдээс илүү эрэгтэйчүүдэд тохиолддог.
· Өвчтөнүүдийн нас өөр өөр байж болно. Ихэвчлэн тахиарритмийн яаралтай тусламж авах үед WPW хам шинж нь хүүхэд, өсвөр насандаа илэрдэг. Нас ахих тусам дагалдах замын дагуу дамжуулах хурд буурдаг. Урьдчилан өдөөх ЭКГ-ын шинж тэмдгүүд цаг хугацааны явцад бүрэн алга болсон тохиолдлуудыг тодорхойлсон.
· WPW хам шинжтэй өвчтөнүүдийн 80 хүртэлх хувь нь реципрок (дугуй) тахикарди, 15-30% нь тосгуурын фибрилляци, 5% нь тосгуурын лугшилттай байдаг. Ховдолын тахикарди нь ховор тохиолддог.\
Нас баралт
WPW хам шинжтэй өвчтөнд хэм алдагдалын гэнэтийн үхлийн эрсдэл маш бага байдаг - 3-аас 10 жилийн ажиглалтын хугацаанд ойролцоогоор 0.15-0.39% байдаг. Өвчний анхны илрэл болох гэнэтийн үхэл харьцангуй ховор байдаг. Харин ч эсрэгээрээ
Гэнэт нас барсан WPW хам шинжтэй хүмүүсийн 1/2 нь үхлийн шалтгаан нь тахиарритмийн анхны тохиолдол байв.
Зарим эм (дигоксин) хэм алдагдалыг эмчлэхэд хэрэглэх үед гэнэтийн үхлийн эрсдэл нэмэгддэг.
Эмнэлзүйн зураг
Анамнез
· WPW хам шинжийн пароксизм тахикарди нь ихэвчлэн бага насны үед тохиолддог боловч насанд хүрэгчдэд эхлээд үүсч болно. Бага наснаасаа эхлэн хэм алдагдал нь хэсэг хугацаанд алга болж, дараа нь дахин давтагддаг. Хэрэв тахикарди довтолгоо 5 наснаас хойш зогсохгүй бол ирээдүйд үргэлжлэх магадлал 75% байна.
Тахикардигийн дайралтын үед янз бүрийн шинж тэмдэг илэрч болно - цээжинд бага зэрэг таагүй мэдрэмж төрүүлэх, зүрх дэлсэх, толгой эргэх, толгой эргэх, ухаан алдах, гемодинамикийн хүнд хэлбэрийн эмгэг, зүрх зогсох хүртэл.
· Тахиарритми үүсэх үед тархины гипоперфузийн үр дүнд, эсвэл тахиарритмийн үед синусын зангилаа дарагдсаны дараа асистол үүсдэг.
· Пароксизм дууссаны дараа полиури ажиглагдаж болно (довтолгооны үед тосгуурын суналт нь тосгуурын натриуретик пептидийг ялгаруулдаг).
· Хэвлийн хэмнэл алдагдахгүй (WPW үзэгдэл) хүмүүст санамсаргүй ЭКГ бичлэг хийх замаар ховдолын өмнөх өдөөлтийг илрүүлж болно.
· Өвчний шинж тэмдэг илрээгүй өвчтөнд 40 наснаас хойш шинж тэмдэг илрэх нь ховор. Нас ахих тусам багцын хавсарсан хэсэгт фиброз үүсэх магадлалтай тул тосгуураас ховдол руу импульс дамжуулах чадвараа алддаг.
Физик өгөгдөл
WPW хам шинж нь тахиарритмитай холбоотой шинж тэмдгүүдээс бусад бие махбодийн онцлог шинж тэмдэггүй байдаг. Залуу хүмүүст зүрхний цохилт өндөр байсан ч шинж тэмдгүүд бага байж болно. Бусад тохиолдолд дайралтын үед мөчдийн хүйтэн байдал, хөлрөх, цусны даралт буурах, уушгинд түгжрэлийн шинж тэмдэг илэрч болно, ялангуяа зүрхний хавсарсан гажиг - төрөлхийн эсвэл олдмол.
Оношлогоо
1. Стандарт ЭКГ
WPW хам шинж нь ЭКГ-ийн дараах өөрчлөлтүүдээр тодорхойлогддог (Зураг 1).
· Богино pQ интервал< 0,12 с.
- нэмэлт замын дагуу ховдол руу импульс түргэссэний үр дүн.
· Дельта долгион - QRS цогцолборын эхний хэсэгт зөөлөн налуу (эхний 30-50 мс).
- ховдолын анхны өдөөлтийг тусгай дамжуулагч системээс холдуулж, миокардийн эсээс утас руу импульс харьцангуй удаан дамжуулдаг.
· Өргөн QRS цогцолбор > 0.10-0.12 сек.
- ховдолын хоёр чиглэлээс өдөөх үр дүн - туслах замаар дамждаг ба үүний дараа шууд AV холболтоор дамждаг.
Хоёрдогч реполяризацийн өөрчлөлт
- ST сегмент ба T долгион нь ихэвчлэн дельта долгион ба QRS цогцолборын чиглэлийн эсрэг чиглэлд чиглэгддэг.
Төрөл бүрийн ЭКГ-ын дельта долгионы туйлшралын дүн шинжилгээ нь туслах замын байршлыг тодорхойлох боломжийг олгодог.
Нэмэлт зам нь илэрхий эсвэл далд байж болно.
- Илэрхий зам - ЭКГ нь дээр дурдсан өдөөлтөөс өмнөх шинж тэмдгүүдийг харуулдаг, багц нь антеградын импульс дамжуулах чадвартай (тосгуураас ховдол хүртэл).
- Далд зам - ЭКГ-д урьдчилан өдөөх шинж тэмдэг байхгүй (багц нь импульсийг зөвхөн ховдолоос тосгуур руу буцах чиглэлд дамжуулдаг бөгөөд энэ нь ортодромик тахикарди дахь дахин орох тойргийн ретроградын хэсэг юм).
Зарим өвчтөнд урьдчилсан өдөөлт нь үе үе (тогтмол биш) байж болно, нэг бичлэгийн цогцолбор дахь ЭКГ-ийн хувьсах хэлбэр эсвэл хэдэн өдөр, бүр хэдэн цагийн зайтай авсан кардиограмм дээр (Зураг 2).
2. Холтер ЭКГ-ын өдөр тутмын хяналт
Энэ нь хэм алдагдалыг бүртгэж, ховдолын үе үе өдөөлтийг илрүүлэх боломжийг олгодог.
3. Эхокардиографи
Энэ нь зүүн ховдлын үйл ажиллагаа, янз бүрийн сегмент дэх миокардийн агшилтыг үнэлэх, зүрхний хавсарсан гажиг - хавхлагын гажиг, Эбштейн аномали, том судасны залруулга, ховдолын болон тосгуурын таславчийн гажиг, гипертрофийн кардиомиопати зэрэг хавсарч болох зүрхний гажиг зэргийг хасах боломжийг танд олгоно. WPW хам шинж.
4. Цахилгаан физиологийн судалгаа (EPS)
Зарим өвчтөнд үзлэг хийхдээ электрофизиологийн тусгай судалгаа шаардлагатай байж болно. EPI нь инвазив бус (зүрхний улаан хоолойн цахилгаан өдөөлт хийх арга - TEES) болон инвазив, эндокарди байж болно. Сүүлийн арга нь хамгийн зөв юм. EPI нь тахикарди үүсэх механизмыг тодруулах, туслах замын байршлыг тодорхойлох, түүний электрофизиологийн шинж чанарыг (дамжуулагч, галд тэсвэртэй хугацааны үргэлжлэх хугацаа) үнэлэх боломжийг олгодог. Богино галд тэсвэртэй (250-270 мс-ээс бага) цацрагууд нь өндөр давтамжтай импульс дамжуулах чадвартай тул аюултай.
WPW хам шинжийн хэм алдагдал
WPW хам шинжтэй өвчтөнүүдэд хэмнэлийн янз бүрийн эмгэгүүд илэрч болох боловч хамгийн түгээмэл нь 2 төрлийн тахикарди юм: харилцан (дугуй) тахикарди ба тосгуурын фибрилляци / сэгсрэх.
1. Харилцан атриовентрикуляр тахикарди: ортодромик, антидромик
· Синусын хэмнэлтэй үед тосгуураас ховдол руу чиглэсэн импульс нь хоёр замаар явагддаг - тосгуур ховдолын уулзвар ба Кентийн багцаар тахикарди үүсэх нөхцөл байхгүй; Дугуй тахикарди үүсэхийг өдөөдөг хүчин зүйл нь ихэвчлэн зүрхний мөчлөгийн эгзэгтэй мөчид, тухайлбал дутуу импульс нь зөвхөн нэг замаар дамжин ховдол руу дамжих үед тохиолддог тосгуурын экстрасистол юм.
· Ихэнх тохиолдолд Кентийн багц нь галд тэсвэртэй (тохиолдлын 90-95%), ховдол нь тосгуур ховдолын холболтоор (orthodromic) өдөөгддөг. Ховдолын өдөөлт дууссаны дараа импульс нь нэмэлт замын дагуу тосгуур руу буцаж, чимэг чиглэлд хөдөлж, атриовентрикуляр уулзвар руу дахин орж, тахикардигийн тойргийг хааж болно. Импульсийн хөдөлгөөний энэ чиглэлд тахикарди нь ортодромик харилцан AV тахикарди гэж нэрлэгддэг. Түүний онцлогууд: 1) нарийн QRS цогцолбор; 2) хэмнэлийн хатуу тогтмол байдал; 3) QRS цогцолборын ард тосгуурын ретроградын өдөөх шинж тэмдэг (P долгион - II, III ба avF хар тугалга дахь сөрөг туйлшрал) (Зураг 3).
· Ортодромик тахикардигийн дайралтыг Кентийн далд сагс бүхий өвчтөнүүдэд ажиглаж болно, учир нь нэмэлт зам нь ретроградаар явуулах чадвартай байдаг.
· Antidromic reciprocal AV тахикарди нь ортодромик тахикардиас 10-15 дахин бага тохиолддог. Энэ тохиолдолд импульс нь туслах замаар (антидромикаар) ховдол руу орж, тосгуур ховдолын уулзвараар хойшхи чиглэлд буцаж ирдэг. Тахикарди үүсдэг: 1) өргөн QRS цогцолбортой, 2) хатуу тогтмол, өндөр хэмнэлтэй, учир нь цацраг нь богино галд тэсвэртэй хугацаатай байдаг, 3) ретроградын P долгион нь QRS цогцолборын урд байрладаг боловч ихэвчлэн муу байдаг. ялгах боломжтой. Энэ тохиолдолд ховдолын цогцолбор нь синусын хэмнэл дэх дельта долгионтой хар тугалга бүрийн туйлшралтай давхцаж буй тасралтгүй дельта долгионыг илэрхийлдэг. Ийм тахикарди нь ховдолын тахикардиас ялгахад хэцүү байдаг (Зураг 4). Хэрэв оношийг эргэлзэж байвал ховдолын дээд хэм алдалтын энэ хэлбэрийг ховдолын хэм алдагдал гэж үзнэ.
· Антидромик тахикарди нь ортодромик тахикардигаас илүү аюултай: энэ нь бага тэсвэрлэдэг бөгөөд ихэвчлэн ховдолын фибрилляци болж хувирдаг.
2. Тосгуурын фибрилляци
· Тосгуурын фибрилляци нь WPW хам шинжтэй өвчтөнүүдэд ижил насны хүмүүсээс хамаагүй олон удаа тохиолддог - давтамжтайгаар
11-38%. WPW хам шинжийн үед тосгуурын фибрилляци үүсэх урьдал нөхцөл байдал нь дугуй тахикардийн байнгын пароксизмийн нөлөөн дор тосгуурын электрофизиологийн шинж чанар өөрчлөгдсөн, тэр ч байтугай тосгуурын миокардид хавсарч байгаатай холбоотой юм. Мөн тосгуурын фибрилляци нь туслах зам байгаа эсэхээс үл хамааран WPW хам шинжийг дагалддаг тосгуурын өөрчлөлтийн үр дүнд үүсч болно гэж үздэг.
· Тосгуурын фибрилляци нь WPW хам шинжийн хамгийн аюултай хэм алдагдал бөгөөд энэ нь ховдолын фибрилляци болж хувирдаг. WPW хам шинжтэй өвчтөнд тосгуурын фибрилляцийн пароксизм үүсэх нь өвчний явц дахь таагүй эргэлтийг хэлнэ. Тосгуурын фибрилляци үүсэх хугацаа нь өөр өөр байж болно: энэ нь WPW хам шинжтэй өвчтөнд тахикардигийн анхны халдлага байж болно, удаан хугацааны туршид дахин давтагдах тахикардитай өвчтөнд тохиолдож болно, эсвэл дахин давтагдах тахикардигийн дайралтын үед хөгжиж болно.
· Ердийн үед тосгуурын фибрилляцийн үед тосгуурын фибрилляцийн үед 200-аас илүүгүй импульс ховдол руу дамждаг, тосгуураас ойр ойрхон импульсийн замд физиологийн шүүлтүүрийн үүрэг гүйцэтгэдэг. WPW хам шинж бүхий өвчтөнүүдэд импульс нь AV уулзвар болон Кентийн багцыг ашиглан тосгуураас ховдол руу урсдаг. Богино хугацаанд галд тэсвэртэй, нэмэлт замын дагуу дамжуулах өндөр хурдтай байдаг тул зүрхний агшилтын тоо минутанд 250-300 ба түүнээс дээш хүрч болно. Үүнтэй холбоотойгоор WPW хам шинжийн AF нь ихэвчлэн гемодинамикийн бууралт дагалддаг бөгөөд энэ нь эмнэлзүйн хувьд гипотензи, синкопоор илэрдэг.
· AF-ийн пароксизмийн үед гемодинамикийн алдагдал нь симпатик идэвхжлийг үүсгэдэг бөгөөд энэ нь нэмэлт замын дагуу дамжуулалтын давтамжийг улам нэмэгдүүлдэг. Хэт өндөр зүрхний цохилт нь тосгуурын фибрилляцийг ховдолын фибрилляци болгон хувиргахад хүргэдэг.
· Ховдолын өмнөх өдөөлттэй өвчтөнүүдийн тосгуурын фибрилляцийн үеийн ЭКГ-д ердийн бус хэлбэрийн өргөн полиморф QRS цогцолбор бүхий тогтмол бус хэмнэл (зүрхний цохилт 200/мин-ээс их) тэмдэглэгдсэн байдаг. Энэхүү хэм алдагдалын үед ховдолын цогцолборын өвөрмөц байдал нь тэдгээрийн нэгдэх шинж чанартай холбоотой байдаг (QRS-ийн хэлбэр нь AV уулзвар ба ховдолын өдөөлтөд туслах замын харьцангуй оролцоогоор тодорхойлогддог). Полиморф ховдолын тахикардиас ялгаатай нь "torsades de pointes" үзэгдэл байдаггүй (Зураг 5).
· WPW хам шинжтэй өвчтөнд тосгуурын фибрилляцийн дайралтын үед авсан ЭКГ дээрх хамгийн богино RR интервалын хэмжилтийг эрсдэлийн зэрэглэлийг үнэлэхэд ашигладаг: RRmin ≤ 220-250 мс байвал аюул хамгийн их байна.
Эрсдэлийн ангилал
WPW хам шинжийн эмчилгээний оновчтой стратеги нь гэнэтийн үхлийн эрсдлийн хувь хүний үнэлгээнд үндэслэн тодорхойлогддог.
· ЭКГ-т өмнөх өдөөлтийн шинж тэмдэгтэй, тахикарди өвчлөөгүй хүмүүст ихэвчлэн эмчилгээ, нэмэлт үзлэг хийх шаардлагагүй байдаг. Үл хамаарах зүйл бол мэргэжлийн тамирчид, өндөр эрсдэлтэй мэргэжлүүдийн төлөөлөгчид (нисгэгчид, жолооч нар гэх мэт): нэмэлт замын шинж чанар, гэнэтийн үхлийн эрсдэлийг тодорхойлохын тулд электрофизиологийн шинжилгээнд хамрагдахыг зөвлөж байна.
· Ховдолын өмнөх өдөөлтийн үе үе шинж чанар, хэмнэл ихсэх үед эсвэл бие махбодийн үйл ажиллагааны явцад дельта долгион алга болох, түүнчлэн прокаинамид эсвэл ажмалиныг судсаар тарьсны дараа галд тэсвэртэй урт хугацаатай туслах замын шинж чанар юм. Тосгуурын фибрилляци / сэгсрэх үед ийм туслах замууд нь ихэвчлэн импульсийг байнга дамжуулах чадваргүй байдаг. Зүрхний гэнэтийн үхлийн эрсдэл бага байдаг.
· Өвчтөнүүдийн гэнэтийн нас баралтын тохиолдлын ретроспектив шинжилгээнд тогтоосон WPW хам шинжийн өндөр эрсдэлтэй маркерууд: 1) тосгуурын фибрилляцийн хамгийн богино RR интервал 250 мс-ээс бага; 2) шинж тэмдгийн тахиарритмийн түүх; 3) олон дагалдах зам; 4) Эбштейн гажиг; 5) WPW хам шинжийн гэр бүлийн хэлбэр, гэр бүлийн түүхэн дэх гэнэтийн үхлийн тохиолдол.
· Гэнэтийн үхлийн эрсдэлийг зүрхний доторх EPI-ээр хамгийн зөв үнэлдэг.
Эмчилгээ
WPW хам шинж бүхий өвчтөнүүд тахикарди пароксизмийн үед эмчилгээ хийлгэх, дахилтаас урьдчилан сэргийлэх шаардлагатай байдаг.
Тахикарди өвчнийг намдаах
1. Ортодромик дахин давтагдах тахикарди (QRS нарийн төвөгтэй, хурд нь 200/мин орчим, ретроград P нь QRS цогцолборын ард тод харагдаж байна): эмчилгээ нь AV зангилааны дамжуулалтыг удаашруулахад чиглэгддэг.
· Довтолгооны эхэн үед вагалын техник (Valsalva маневр хийх, нэг талын гүрээний синусын массаж, нүүрээ хүйтэн усанд дүрэх, нүүрэндээ мөс түрхэх) илүү үр дүнтэй байдаг.
· ATP эсвэл аденозиныг судсаар (насанд хүрэгчдэд 10-40 мг тунгаар АТФ, судсаар хурдан, 3-5 секундын дотор; аденозин 37.5 мкг/кг, судсаар хурдан, шаардлагатай бол 2-3 минутын дараа давхар тунгаар хийнэ. тун - 75 мкг/кг).
- синусын хам шинж, гуурсан хоолойн багтраа, васоспастик angina-д хэрэглэхгүй байх;
- нарийн QRS цогцолбор бүхий харилцан тахикардигийн 90% -д үр дүнтэй; үр дүнгүй байх нь ихэвчлэн хэрэглэх арга техник хангалтгүй байдагтай холбоотой байдаг (эмийн хагас задралын хугацаа богино тул хурдан bolus хэрэглэх шаардлагатай);
- аденозин хэрэглэсний дараа тахикардигийн өөр хэлбэр (ялангуяа тосгуурын фибрилляци) үүссэн тохиолдолд дефибрилляци хийхэд бэлэн байх ёстой.
· Верапамилыг судсаар (5 мг судсаар 2 минутын турш, хэрэв хэм алдагдал хэвээр байвал 5 минутын дараа ижил тунгаар нийт 15 мг тунгаар давтан хийнэ).
- тахикарди давтагдах, эсвэл ATP/аденозин үр дүнгүй, эсвэл өвчтөн теофиллин ууж байгаа тохиолдолд хэрэглэнэ;
- Хэрэв өвчтөн тосгуурын фибрилляцитай байсан бол WPW хам шинжийн үед верапамил хэрэглэхгүй.
2. Тосгуурын фибрилляци/тосголт, антидромик харилцан тахикарди нь ховдолын өмнөх өдөөлт (өргөн QRS цогцолбор) бүхий тахикарди юм. Тэд ихэвчлэн зүрхний цохилт ихсэх, хүнд хэлбэрийн шинж тэмдэг, гемодинамикийн эмгэгүүдээр илэрдэг тул яаралтай зогсоох шаардлагатай болдог.
Тогтворгүй гемодинамик бүхий яаралтай нөхцөл байдалд цахилгаан кардиоверцийг зааж өгдөг (1-р ялгаралын энерги - 100 джоуль). Хэрэв тахикарди нь сайн тэсвэртэй, эсвэл цахилгаан кардиоверси үр дүнгүй бол эмийн эмчилгээ хийдэг. Энэ бүлгийн хэм алдагдалыг эмчлэхийн тулд туслах замын галд тэсвэртэй хугацааг уртасгах эмийг (прокаинамид, кордарон) зааж өгдөг. Дагалдах замыг хаах нь ховдолын өмнөх өдөөлтийг арилгаж, улмаар хэм алдагдалын гэнэтийн үхлийн аюулыг арилгадаг.
· Новокайнамид - зүрхний булчингийн бүтцэд гэмтэл учруулахгүй өвчтөнүүдэд (тахикарди зогсох хүртэл минутанд 20 мг-аар судсаар дусаах; гипотензи үүсэх, QRS-ийн өргөн анхныхаас 50% -иар нэмэгдэх, эсвэл хамгийн их байх үед эмийг хэрэглэхээ зогсооно. 17 мг/кг тунгаар хүрсэн).
· Амиодарон - зүрхний бүтцийн эмгэгтэй өвчтөнд (ачааллын тун - 5 мг/кг глюкозын 5%-ийн уусмал, судсаар 20 минутын турш дуслаар, дараа нь 24 цагийн турш 600-900 мг тунгаар үргэлжлүүлэн хэрэглэнэ).
Анхааруулга: WPW хам шинжтэй өвчтөнд тосгуурын фибрилляци/давхрах өвчнийг эмчлэхэд дигоксин, верапамил, бета-хориглогчийг хэрэглэх ёсгүй.Тосгуур ховдолын уулзвараар дамжуулалтыг удаашруулж, эдгээр эмүүд нь туслах замын дагуу импульсийн дамжуулалтыг нэмэгдүүлж, зүрхний цохилтыг нэмэгдүүлж, хэм алдагдалыг ховдолын фибрилляци руу шилжүүлэхэд хувь нэмэр оруулдаг.
Анхааруулга: Лидокаиныг энэ тохиолдолд хэрэглэхгүй, учир нь энэ нь туслах замын галд тэсвэртэй хугацааг уртасгадаггүй.Ховдолын өмнөх өдөөлттэй өвчтөнүүдэд лидокаин нь тосгуурын фибрилляцийн үед ховдолын хариу урвалын хурдыг нэмэгдүүлдэг.
Урьдчилан сэргийлэх
WPW хам шинжтэй өвчтөнд хэм алдагдалын давтагдахаас урьдчилан сэргийлэх үндсэн хоёр арга байдаг: фармакологийн болон эмийн бус.
Эхний хандлагахэм алдагдалын эсрэг эмийг удаан хугацаагаар хэрэглэхийг хэлнэ. Хэд хэдэн шалтгааны улмаас энэ зам нь оновчтой биш юм: 1) WPW хам шинжийн хэм алдагдал нь хэмнэл өндөртэй байдаг бөгөөд амьдралын боломжит аюул заналхийлэлтэй холбоотой байдаг бол эмийн эмчилгээний хариу урвал нь хувьсах, урьдчилан таамаглах боломжгүй байдаг; 2) зарим эм нь тахикарди үүсэх үед пароксизм эсвэл хэмнэлийн давтамжийг парадоксоор нэмэгдүүлдэг; 3) WPW хам шинж нь ихэвчлэн хүүхэд, залуучуудад тохиолддог бөгөөд зүрхний хэмнэлийн эсрэг эмийг удаан хугацаагаар хэрэглэх нь ялангуяа хүсээгүй байдаг; 4) амиодароныг хэрэглэх үед бамбай булчирхайн үйл ажиллагааны алдагдал, гэрэл мэдрэмтгий байдал, уушигны гэмтэл зэрэг системийн гаж нөлөө үүсэх эрсдлийг үл тоомсорлож болохгүй.
· Хэрэв эмийн эмчилгээ шаардлагатай бол дагалдах зам дагуу дамжуулалтыг хааж чаддаг IC ба III ангиллын эмийг илүүд үздэг (олон улсын зөвлөмжид - пропафенон ба флекайнид (IC), соталол ба амиодарон (III); Оросын зохиогчдын зөвлөмжид этацизин орно. (IC) ба гилуритмал (IA)). Дагалдах замтай холбоотой тахикарди өвчтэй өвчтөнүүдийг эмчлэхэд амиодароны үр нөлөөг үнэлэх нь IC ангиллын эм, соталолтой харьцуулахад ямар ч давуу талыг харуулаагүй болно. Эдгээр өгөгдөл, түүнчлэн системийн гаж нөлөөний эрсдэл нь пароксизмаль тахикарди үүсэхээс урьдчилан сэргийлэхийн тулд WPW хам шинжийн үед амиодароныг удаан хугацаагаар хэрэглэхийг хязгаарладаг. Үл хамаарах зүйл бол WPW хам шинж, зүрхний бүтцийн өвчтэй өвчтөнүүд юм.
- Пропафенон - өдөрт 600-900 мг / хоногт 3 тунгаар хуваана.
- Соталол - 80-160 (хамгийн их - 240) мг өдөрт 2 удаа. Амиодарон - ханасан тунгаар 10-12 г хүрсний дараа - 200 мг өдөрт 1 удаа, өдөр бүр эсвэл долоо хоногт 2 өдөр завсарлагатай.
- Этацизин - 25-50 мг өдөрт 3 удаа.
· WPW хам шинжийн үед бета-хориглогчийг удаан хугацаагаар хэрэглэхийг зөвшөөрнө, ялангуяа EPI-ийн дагуу нэмэлт зам нь хурдан дуусгах чадваргүй бол.
· Тосгуурын фибрилляци үүссэн тохиолдолд ховдолын хариу урвал нэмэгдэх эрсдэлтэй тул верапамил, дилтиазем, дигоксиныг ховдолын өмнөх өдөөлттэй өвчтөнүүдэд зааж болохгүй.
Хоёр дахь арга замкатетер (ихэвчлэн цахилгаан радио давтамжийн абляци - RFA) эсвэл зүрхний нээлттэй мэс заслын үед мэс заслын аргаар туслах замыг устгахтай холбоотой эмийн бус. Одоогийн байдлаар RFA нь WPW хам шинж бүхий шинж тэмдэг бүхий өвчтөнүүдийн эхний эгнээний эмчилгээ болж, эмнэлгийн болон мэс заслын аргыг аажмаар сольж байна. Дагалдах замын анхны абляцийн үр нөлөө нь 95% хүрдэг боловч 5% -д хэм алдагдал нь гэмтсэн хэсэгт үрэвсэл, хаван арилсны дараа дахин давтагддаг. Ийм тохиолдолд процедурыг давтан хийх үед дагалдах зам нь ихэвчлэн амжилттай устдаг. Катетерийг арилгах нь заримдаа хүндрэл үүсгэдэг, ховор тохиолдолд үхэлд хүргэдэг (0-0.2%).
RFA-ийн заалтууд
· Шинж тэмдгийн эсрэг атриовентрикуляр тахикарди.
· Тосгуурын фибрилляци (эсвэл бусад шинж тэмдгийн тосгуурын тахиарритми) нь туслах замын дагуу дамжуулалтын өндөр давтамжтай.
· Хэрэв өвчтөн болон түүний эргэн тойронд байгаа хүмүүс (нисгэгчид, далайн гүний шумбагч гэх мэт) аюулгүй байдал нь тахикарди үүсэх үед тэдний мэргэжлийн үйл ажиллагаанаас шалтгаалж болох юм бол ховдолын өмнөх өдөөлт (WPW үзэгдэл) бүхий шинж тэмдэггүй өвчтөнүүд.
· Гэнэт нас барсан гэр бүлийн түүх.
Тиймээс, WPW хам шинж (ЭКГ-ийн өмнөх өдөөлт ба шинж тэмдгийн хэм алдалтын шинж тэмдэг), ялангуяа хэм алдагдалын пароксизмийн үед гемодинамик тогтворгүй байдал бүхий өвчтөнүүдийг эмчлэхэд туслах замын RFA нь сонголт хийх арга юм.
Далд дагалдах зам бүхий өвчтөнүүдэд (ЭКГ-д урьдчилан өдөөхгүйгээр), тахикардигийн ховор шинж тэмдэг бүхий халдлагад өртөх эрсдэл бага байдаг тул эмчилгээний арга нь илүү консерватив бөгөөд өвчтөний сонголтыг харгалзан үздэг.
Өвчтөний боловсрол
WPW хам шинжтэй өвчтөнд өвчний шалтгаан, түүний илрэлийн талаар мэдэгдэх ёстой. Энэ нь ЭКГ-ийн санамсаргүй бичлэг (WPW үзэгдэл) үед анх удаа ховдолын өмнөх өдөөлтийг илрүүлэх тохиолдолд шинж тэмдэггүй залуу хүмүүст онцгой ач холбогдолтой юм. Шинж тэмдэг илэрвэл эмчтэй заавал зөвлөлдсөний дараа өвчтөнд динамик хяналтанд хамрагдахыг зөвлөж байна. Ховдолын урьдал өдөөлттэй өвчтөнд ЭКГ-ыг үргэлж дүгнэлттэй хамт байлгахыг зөвлөж байна. Эмийн эмчилгээ хийлгэж буй өвчтөнүүд ямар эм ууж байгаагаа мэддэг байх ёстой. WPW хам шинжтэй өвчтөнд зөвлөгөө өгөхдөө дараахь зүйлийг тайлбарлах хэрэгтэй.
· Өвчний илрэлийг хэрхэн таних вэ.
· Шаардлагатай бол вагалийн техникийг хэрхэн ашиглах.
· Өвчтөн хэм алдагдалын эсрэг эм уувал ямар гаж нөлөө үзүүлж болох вэ.
· Өрсөлдөөнт спортоор хичээллэхээс татгалзах нь зүйтэй.
· WPW хам шинжийн эмчилгээнд RFA-ийн боломжууд, ирээдүйд гарч ирэх тохиолдолд түүнийг хэрэгжүүлэх заалтууд.
WPW хам шинжтэй өвчтөний хамаатан садан нь ховдолын өмнөх өдөөлтийг оруулахгүйн тулд скрининг шинжилгээ хийлгэхийг зөвлөж байна.

Вольф-Паркинсон-Уайт синдром ( WPW хам шинж) нь тосгуурын ховдолын нэмэлт зам дагуух ховдолын өмнөх өдөөлт, пароксизмаль тахиарритми үүсэх замаар тодорхойлогддог клиник электрокардиографийн хам шинж юм. WPW хам шинж нь янз бүрийн хэм алдагдал дагалддаг: суправентрикуляр тахикарди, тосгуурын фибрилляци эсвэл лугшилт, тосгуур ба ховдолын экстрасистол харгалзах субъектив шинж тэмдэг (зүрх дэлсэх, амьсгал давчдах, цусны даралт буурах, толгой эргэх, ухаан алдах, цээжээр өвдөх). WPW хам шинжийн оношлогоо нь ЭКГ-ын өгөгдөл, ЭКГ-ын 24 цагийн хяналт, EchoCG, TEE, EPI зэрэгт суурилдаг. WPW хам шинжийн эмчилгээнд хэм алдагдалын эсрэг эмчилгээ, улаан хоолойн хөндлөвчний хурдац, катетер RFA зэрэг багтана.

Вольф-Паркинсон-Уайт хам шинж (WPW хам шинж) нь тосгуур ба ховдолыг холбосон нэмэлт хэвийн бус дамжуулалтын багцын дагуу импульс дамжуулснаас үүсдэг ховдолын дутуу өдөөх хам шинж юм. Кардиологийн судалгаагаар WPW хам шинжийн тархалт 0.15-2% байна. WPW хам шинж нь эрэгтэйчүүдэд илүү түгээмэл байдаг; Ихэнх тохиолдолд энэ нь залуу насанд (10-20 жил), ахимаг насны хүмүүст бага тохиолддог. WPW хам шинжийн эмнэлзүйн ач холбогдол нь түүний үед зүрхний хэмнэлийн ноцтой эмгэгүүд ихэвчлэн үүсдэг бөгөөд энэ нь өвчтөний амь насанд аюул учруулж, эмчилгээний тусгай арга барилыг шаарддаг.
WPW хам шинжийн шалтгаанууд
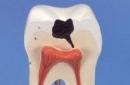
Ихэнх зохиогчдын үзэж байгаагаар WPW хам шинж нь бүрэн бус кардиогенезийн үр дүнд нэмэлт тосгуурын ховдолын холболтыг хадгалснаас үүсдэг. Энэ тохиолдолд булчингийн утаснуудын бүрэн бус регресс нь трикуспид ба митрал хавхлагын фиброз цагираг үүсэх үе шатанд тохиолддог.
Ер нь тосгуур, ховдолыг холбосон булчингийн нэмэлт суваг нь хөгжлийн эхний үе шатанд бүх үр хөврөлд байдаг боловч хөгжлийн 20 дахь долоо хоногоос хойш аажмаар нимгэн болж, богиносч, бүрмөсөн алга болдог. Фиброз атриовентрикуляр цагираг үүсэх нь тасалдсан үед булчингийн утаснууд хадгалагдаж, WPW хам шинжийн анатомийн үндэс болдог. Дагалдах AV холболтын төрөлхийн шинж чанарыг үл харгалзан WPW хам шинж нь ямар ч насны үед илэрч болно. WPW хам шинжийн гэр бүлийн хэлбэрийн хувьд олон тооны туслах тосгуур ховдолын холболт үүсэх магадлал өндөр байдаг.
Нийт тохиолдлын 30% -д WPW хам шинж нь зүрхний төрөлхийн гажиг (Эбштейн гажиг, митрал хавхлагын пролапс, тосгуур ба ховдолын таславчийн гажиг, Фаллотын тетралоги), дисембриогенетик гутаан доромжлол (холбогч эдийн дисплази), удамшлын картиопати зэрэгтэй хавсардаг.
WPW хам шинжийн ангилал
ДЭМБ-ын зөвлөмжийн дагуу WPW-ийн үзэгдэл ба хам шинжийг ялгаж үздэг. WPW үзэгдэл нь дагалдах холболтын дагуу импульс дамжуулах электрокардиографийн шинж тэмдэг, ховдолын өмнөх өдөөлтөөр тодорхойлогддог боловч AV дахин орох тахикарди (дахин орох) эмнэлзүйн шинж тэмдэггүй байдаг. WPW хам шинж нь ховдолын өмнөх өдөөлтийг шинж тэмдгийн тахикардитай хослуулахыг хэлдэг.
Морфологийн субстратыг харгалзан WPW хам шинжийн хэд хэдэн анатомийн хувилбаруудыг ялгаж үздэг.
I. Дагалдах булчингийн AV утаснуудтай:
- нэмэлт зүүн эсвэл баруун париетал AV уулзвараар дамжин өнгөрдөг
- аортын-митрал фиброз уулзвараар дамждаг
- баруун эсвэл зүүн тосгуурын хавсралтаас гардаг
- Valsalva-ийн синусын аневризм эсвэл зүрхний дунд венийн аневризмтай холбоотой
- septal, paraseptal superior or inferior
II. Атриовентрикуляр зангилааны бүтэцтэй төстэй анхан шатны эдээс гаралтай тусгай булчингийн AV утаснуудаар ("Кентийн багц"):
- atrio-fascicular - баруун багцын салбар руу орох
- баруун ховдолын миокардид орох.
WPW хам шинжийн хэд хэдэн эмнэлзүйн хэлбэрүүд байдаг:
- а) илэрдэг - дельта долгион, синусын хэмнэл, атриовентрикуляр реципрок тахикарди байнга байх үед.
- б) завсарлагатай - түр зуурын ховдолын өмнөх өдөөлт, синусын хэмнэл, баталгаажуулсан атриовентрикулярын харилцан тахикарди.
- в) далд - нэмэлт тосгуурын ховдолын холболтоор дамжуулан ретроград дамжуулалттай. WPW хам шинжийн электрокардиографийн шинж тэмдэг илрээгүй; атриовентрикуляртай харилцан тахикарди үүсдэг.
WPW хам шинжийн эмгэг жам
WPW хам шинж нь тосгуураас ховдол руу өдөөх нэмэлт хэвийн бус дамжуулалтын замын дагуу тархсанаас үүсдэг. Үүний үр дүнд ховдолын миокардийн нэг хэсэг эсвэл бүхэлд нь өдөөх нь импульс ердийн аргаар тархахаас өмнө тохиолддог - AV зангилаа, боодол, мөчрүүдийн дагуу. Ховдолын өмнөх өдөөлтийг электрокардиограмм дээр деполяризацийн нэмэлт долгион - дельта долгион хэлбэрээр тусгадаг. Энэ тохиолдолд P-Q(R) интервал богиносч, QRS үргэлжлэх хугацаа нэмэгддэг.
Ховдолд деполяризацийн гол долгион ирэхэд зүрхний булчинд тэдгээрийн мөргөлдөөн нь QRS-ийн нэгдэл гэж нэрлэгддэг цогцолбор хэлбэрээр бүртгэгдэж, бага зэрэг гажигтай болж, өргөсдөг. Ховдолын хэвийн бус өдөөлт нь реполяризацийн үйл явцын дарааллыг зөрчиж дагалддаг бөгөөд энэ нь ЭКГ дээр RS-T сегментийг QRS цогцолбортой нийцүүлэн шилжүүлэх, Т долгионы туйлшралын өөрчлөлт хэлбэрээр илэрхийлэгддэг. .
WPW хам шинжийн үед ховдолын дээд талын тахикарди, тосгуурын фибрилляци, сэгсрэх пароксизм үүсэх нь өдөөх дугуй долгион (дахин орох) үүсэхтэй холбоотой юм. Энэ тохиолдолд AB зангилааны дагуух импульс нь урд талын чиглэлд (тосгуураас ховдол руу), нэмэлт замуудын дагуу ретроградын чиглэлд (ховдолоос тосгуур руу) шилждэг.
WPW хам шинжийн шинж тэмдэг
WPW хам шинжийн эмнэлзүйн илрэл нь үүнээс өмнө ямар ч насны үед тохиолддог, түүний явц нь шинж тэмдэггүй байж болно. WPW хам шинж нь зүрхний хэмнэлийн янз бүрийн эмгэгүүд дагалддаг: 280-320 цохилтын давтамжтай тосгуурын фибрилляци (80%), тосгуурын фибрилляци (15-30%), тосгуурын цохилт (5%). минутанд Заримдаа WPW хам шинжийн үед бага өвөрмөц хэм алдагдал үүсдэг - тосгуур ба ховдолын экстрасистол, ховдолын тахикарди.
Зүрхний хэм алдагдалын халдлага нь сэтгэл санааны болон бие махбодийн стресс, согтууруулах ундаа хэтрүүлэн хэрэглэх, эсвэл ямар ч тодорхой шалтгаангүйгээр аяндаа тохиолдож болно. Аритмийн довтолгооны үед зүрх дэлсэх, зүрх зогсох, зүрхний цохилт, агаарын дутагдал зэрэг мэдрэмж төрдөг. Тосгуурын фибрилляци, сэгсрэх нь толгой эргэх, ухаан алдах, амьсгал давчдах, артерийн гипотензи дагалддаг; ховдолын фибрилляци руу шилжих үед зүрхний гэнэтийн үхэл тохиолдож болно.
WPW хам шинжийн хэм алдагдалын пароксизм нь хэдэн секундээс хэдэн цаг хүртэл үргэлжилдэг; заримдаа тэд өөрсдөө эсвэл рефлексийн техникийг хийсний дараа зогсдог. Үргэлжилсэн пароксизм нь өвчтөнийг эмнэлэгт хэвтүүлэх, зүрх судасны эмчийн оролцоог шаарддаг.
WPW хам шинжийн оношлогоо
Хэрэв WPW хам шинжийг сэжиглэж байгаа бол иж бүрэн эмнэлзүйн болон багажийн оношлогоо хийдэг: 12 хар тугалгатай ЭКГ, трансторацик эхокардиографи, Холтер ЭКГ-ын хяналт, улаан хоолойн зүрхний цохилт, зүрхний электрофизиологийн судалгаа.
WPW хам шинжийн электрокардиографийн шалгуурууд нь: PQ интервалыг богиносгох (0.12 секундээс бага), QRS цогцолборын хэв гажилт, дельта долгион байгаа эсэх. ЭКГ-ын өдөр тутмын хяналт нь хэмнэл түр зуурын эмгэгийг илрүүлэхэд ашиглагддаг. Зүрхний хэт авиан шинжилгээгээр зүрхний хавсарсан гажиг, кардиомиопати илэрдэг.
WPW хам шинжийн үед транс улаан хоолойн зүрхний цохилтыг хийх нь нэмэлт дамжуулалтын зам байгаа эсэхийг нотлох, хэм алдагдалын пароксизмийг өдөөх боломжийг олгодог. Endocardial EPI нь нэмэлт замын байршил, тоог нарийн тодорхойлох, WPW хам шинжийн эмнэлзүйн хэлбэрийг шалгах, эмийн эмчилгээ эсвэл RFA-ийн үр нөлөөг сонгох, үнэлэх боломжийг олгодог. WPW хам шинжийн ялгах оношийг багцын салбар блокоор хийдэг.
WPW хам шинжийн эмчилгээ
Зүрхний хэм алдагдалын пароксизм байхгүй тохиолдолд WPW хам шинж нь тусгай эмчилгээ шаарддаггүй. Синкоп, angina pectoris, гипотензи, зүрхний дутагдлын шинж тэмдэг дагалддаг гемодинамикийн ач холбогдол бүхий дайралт үүссэн тохиолдолд шууд гадны цахилгаан кардиоверси буюу улаан хоолойн зүрхний цохилтыг хурдасгах шаардлагатай.
Зарим тохиолдолд вагалын рефлекс маневр (гүрээний синусын массаж, Вальсалва маневр), ATP эсвэл кальцийн сувгийн хориглогч (верапамил), хэм алдагдалын эсрэг эм (прокаинамид, ажмалин, пропафенон, амиодарон) судсаар тарих нь хэм алдагдалын пароксизмийг зогсооход үр дүнтэй байдаг. Ирээдүйд WPW синдромтой өвчтөнүүдэд хэм алдагдалын эсрэг эмчилгээг тасралтгүй үзүүлнэ.
Зүрхний хэм алдагдалын эсрэг эмэнд тэсвэртэй, тосгуурын фибрилляци үүссэн тохиолдолд катетерийн радио долгионы нэмэлт дамжуулалтын замыг трансаортик (ретроград) эсвэл транссептал хандалтыг ашиглан хийдэг. WPW хам шинжийн RFA-ийн үр нөлөө 95% хүрч, дахилт үүсэх эрсдэл 5-8% байна.
WPW хам шинжийн таамаглал, урьдчилан сэргийлэх
Шинж тэмдэггүй WPW хам шинж бүхий өвчтөнүүд таатай таамаглалтай байдаг. Эмчилгээ, ажиглалтыг зөвхөн гэр бүлийнхэн нь гэнэтийн нас барсан, мэргэжлийн шинж тэмдэгтэй (тамирчин, нисгэгч гэх мэт) хүмүүст л хийх шаардлагатай. Хэрэв гомдол, амь насанд аюултай хэм алдагдал байгаа бол эмчилгээний оновчтой аргыг сонгохын тулд бүрэн хэмжээний оношлогооны үзлэг хийх шаардлагатай.
WPW хам шинжтэй өвчтөнүүд (үүнд RFA хийлгэсэн хүмүүс) зүрх судасны эмч-аритмологич, зүрхний мэс засалчийн хяналтанд байх шаардлагатай. WPW хам шинжээс урьдчилан сэргийлэх нь хоёрдогч бөгөөд хэм алдагдалын дахин давтагдахаас сэргийлэхийн тулд хэм алдагдалын эсрэг эмчилгээнээс бүрддэг.
Зүрхний хэм алдалтын ерөнхий эмнэлзүйн болон функциональ ангилалд ховдолын дутуу өдөөх хам шинж (бусад нэрс - өдөөлтийн өмнөх синдром, өдөөлтөөс өмнөх синдром) нь хосолсон хэм алдагдалыг хэлдэг. Энэ нь дамжуулалт ба өдөөлтийг зөрчих үйл явц нь гарал үүсэлтэй холбоотой гэсэн үг юм.
Урьдчилан өдөөх нь ховдолын өмнөх "төлөвлөгдөөгүй" агшилтад хүргэдэг. Хүн амын дунд синдром ховор тохиолддог - тохиолдлын 0.15% -д. Гэхдээ хэрэв бид бусад хэм алдагдалтай хослуулан харвал илүү аймшигтай статистикийг олж авах болно.
- пароксизмаль тахикардитай өвчтөнүүдэд - 85% хүртэл;
- тосгуурын фибрилляци бүхий - 30% хүртэл;
- тосгуурын цохилттой - бараг арав дахь хүн бүрт.
Тохиолдлын 30-35% -д хамшинж нь нууцаар илэрдэг.
Жаахан түүх
Ердийн шинж тэмдгүүдийг анх 1913 онд тодорхойлсон. Удаан хугацааны туршид эмгэгийн шалтгаан нь Түүний багц болон түүний мөчрүүдийг блоклох нэг төрөл гэж үздэг.
1930 онд Л.Волф, Д.Паркинсон, П.Уайт нарын хамтарсан илтгэл нь мэдрэлийн импульсийн өдөөлт, дамжуулалт нэмэгдсэн нөхцөл байдлын эмгэг жамыг судлах үндэс суурийг тавьсан юм.
2 жилийн дараа нэмэлт судасны багцын онолыг танилцуулсан бөгөөд үүнийг зөвхөн 1942 онд Ф.Вуд гистологийн хэсгүүдээс олсон.
Зүрхний булчингийн электрофизиологийн талаархи идэвхтэй судалгаа нь нэмэлт замын байршлыг тогтоох, тэдгээрийн олон янз байдлыг илрүүлэх боломжийг олгосон.
Хэрэв та өөр замаар явбал
Өдөөлтийн өмнөх синдромын гарал үүсэл нь импульсийн хэвийн бус замаар дамжих хэвийн бус замаар үүсдэг.
Баруун тосгуурт байрлах синусын зангилаанаас өдөөлт нь тосгуурын миофибрил руу дамждаг хэд хэдэн багцаар тосгуур ховдолын зангилаа руу чиглэнэ. Атриовентрикулярын уулзварыг дайран өнгөрч, түүний их биеийн хэсэг, хөл рүү шилждэг. Цаашид Пуркинжегийн утаснуудын дагуу зүрхний хоёр ховдолын оройд хүрдэг.
Дамжуулах системийг судлах нь өдөөлт нь тойрог замаар ховдолд хүрч болох нэмэлт богино замууд байгааг харуулж байна. Үүнд:
- Кентийн багц (тосгуураас хоёр ховдол руу урсдаг);
- Жеймс багц (тосгуураас тосгуурын зангилааны доод хэсэг ба Түүний их бие хүртэл);
- Махейм утас (Хүүсийн их биенээс зүрхний ховдолын миокардид гүн гүнзгийрдэг);
- Breschenmache багц (атриофасцикуляр) нь түүний баруун тосгуур ба их биеийг шууд холбодог.
Физиологичид өөр арга замыг тодорхойлсон. Тодорхой цаг хугацаа хүртэл тэд ерөнхий дамжуулалтын системд нуугдаж болно. Гэхдээ идэвхжсэн тохиолдолд тэд ховдолоос тосгуур руу эсрэг чиглэлд (ретроград) мэдрэлийн импульс хийх боломжтой. Мөн хэм алдагдалтай өвчтөнүүдийн 10 хүртэлх хувь нь хэд хэдэн хэвийн бус дамжуулалтын замтай байдаг нь тогтоогдсон.
Дутуу импульсийн эмгэгийн ач холбогдол нь тэдгээрийг үйл ажиллагааны дугуй долгионы (дахин нэвтрэх) механизмд оруулсантай холбоотой бөгөөд энэ нь одоо байгаа хэвийн дамжуулалтын замыг хааж, ховдолын дээд хэм алдагдал үүсэхэд хувь нэмэр оруулдаг.
Шалтгаан
Ихэнх зүрх судасны эмч нар хам шинжийг төрөлхийн гажиг гэж үздэг. Энэ нь ямар ч насныханд илэрч болно. Митрал хавхлагын пролапс, кардиомиопатитай залуу хүмүүст ихэвчлэн тохиолддог.
Эрт сэрэл нь ховор тохиолддог төрөлхийн гажигтай хавсардаг - Эбштейн гажиг
Үүнд:
- зүрхний баруун хөндийн хоорондох хавхлагын дутагдал;
- битүү бус нүх зууван (тосгуурын хооронд);
- баруун ховдолын хөндий багассан.
Хэвийн бус өдөөх зам үүсэх үр хөврөлийн үе шат нь урагт холбогч эдийн хөгжлийн ерөнхий эмгэгтэй холбоотой гэж үзэж байна.
Энэ синдромын удамшлын дамжлага нь гэр бүлийн үзлэгийн үр дүнд нотлогдсон. Аливаа өвчин, бие махбодийн стресс нь илрэлийн өдөөн хатгалга байж болно.
Эрт сэрэх төрлүүд
Импульс ямар замаар явахаас хамааран өдөөлтөөс өмнөх синдромын ЭКГ-ын 3 хувилбарыг ялгах нь заншилтай байдаг.
Кент төрлийн эсвэл Вольф-Паркинсон-Уайт (WPW) хам шинж
Кентийн багцын дагуу тосгуураас ховдол руу өдөөх долгион дамжихтай холбоотой. Хүн амын 1% -д тохиолддог. Энэ нь бүх гурван шинж тэмдэгтэй байх нь ердийн зүйл юм. Хэвийн сэрэл нь нэгэн зэрэг боломжтой байдаг. Ховдолын цогцолборын хэлбэрээс хамааран гурван төрлийн WPW-ийг ялгадаг.
- A - Дельта долгион нь цээжний хар тугалга V1-д эерэг бөгөөд хамгийн өндөр R долгион нэгэн зэрэг байрладаг.
- B - V1 дэх дельта долгион нь сөрөг, R нь бага эсвэл байхгүй, цогцолбор нь QS загварыг авдаг. Энэ төрөл нь баруун ховдолын дутуу идэвхжилээс үүдэлтэй гэж үздэг.
- AB - холимог илрэлээр тодорхойлогддог.

Ихэнхдээ синдромын энэ хувилбар нь зүрхний хэмнэл гажигтай хавсардаг
Илүү олон тооны ажиглалт нь пароксизмаль тахикардитай холбоотой (тохиолдлын 80% хүртэл). Зүрхний цохилт минутанд 150-250 хүрдэг.
Тосгуурын фибрилляци өндөр давтамжтай (минутанд 300 хүртэл), хэм алдагдалын уналт боломжтой.
Жеймс төрлийн эсвэл Лоун-Генонг-Левиний хам шинж (LGL)
Импульс нь тосгуурыг Түүний багцын гол их биетэй холбодог Жеймс багцын дагуу дамждаг. Энэ нь зөвхөн өөрчлөгдөөгүй ховдолын цогцолбор бүхий богиноссон PQ интервалаар тодорхойлогддог.
Заримдаа ЭКГ нь LGL ба WPW хам шинжийн ээлжийг харуулдаг бөгөөд энэ нь өдөөлт хоёр багцаар нэгэн зэрэг тархах боломжийг баталгаажуулдаг. Ижил хэмнэлийн эмгэгүүд нь онцлог шинж чанартай байдаг. Энэ нь миокардийн шигдээс, тиротоксикоз бүхий өвчтөнүүдэд ажиглагддаг.
Махейм төрөл
Импульс нь атриовентрикуляр зангилааны дараа түүний багцаас үүссэн утаснуудын дагуу хэвийн замыг тойрч гардаг. ЭКГ-ын шинж тэмдгүүд нь PQ интервалыг богиносгодоггүй. Ховдолын цогцолбор нь WPW төрлийнхтэй ижил байдаг.
Урьдчилан өдөөх түвшингээс хам шинжийн хамаарал
ЭКГ-ын шинж тэмдгүүдийн ноцтой байдал нь үүссэн өмнөх өдөөлт болон өөрчлөгдсөн импульсийн замуудын тогтвортой байдлаас хамаарна. Дараах төрлийн синдромыг ялгах нь заншилтай байдаг.
- манифест - ЭКГ дээрх шинж тэмдгүүд нь тогтмол хэвээр байгаа бөгөөд цаг хугацааны явцад алга болдоггүй;
- завсарлагатай - өмнөх өдөөлтийн илрэл нь түр зуурын (байнгын бус) шинж чанартай байдаг;
- далд - ЭКГ-ын хэвийн хэв маягийг өдөөн хатгасан туршилтын үеэр (биеийн тамирын дасгал, вагус мэдрэлийн бүсийг цочроох) болон пароксизмаль хэмнэлийн эмгэгийн үед өмнөх өдөөлтөөр солигддог;
- далд - стандарт ЭКГ судалгаа нь өөрчлөлтийг илрүүлдэггүй.
Гэнэтийн үхэлд хам шинжийн хамаарал
Зүрх гэнэт зогссон өвчтөнүүдийн ЭКГ-ын шинж тэмдгүүдийн эргэн тойронд хийсэн судалгаа нь сонирхолтой харилцааг харуулсан.
- өвчтөнүүдийн тал хувь нь зүрхний агшилтыг сэргээсний дараа ховдолын өдөөлтийг хурдасгасан;
- Урьдчилан цочроох синдромтой бүх өвчтөнүүдийн дунд гэнэтийн нас баралтын тохиолдол жилд 0.6% хүртэл байдаг.
Үхлийн хамгийн өндөр эрсдэлд дараахь зүйлсийн хавсарсан тохиолдлууд орно.
- тахикардигийн түүх;
- Эбштейн дэд;
- хэвийн бус импульс дамжуулах замын олон хувилбаруудыг тогтоосон;
- ЭКГ дээрх R-R интервалыг богиносгох.
Өвчтөнүүдийн гомдол нь өдөөлтөөс өмнөх синдром биш, харин хэмнэл гажигтай хавсарсан байдаг. Өвчтөнүүдийн 60 хүртэлх хувь нь:
- зүрх дэлсэх;
- амьсгал давчдах;
- цээжний таагүй байдлын дунд айдас мэдрэмж;
- толгой эргэх.
Ийм хүчин зүйлүүд нь синдромын илрэлтэй холбоогүй болно.
- өндөр нас;
- эрэгтэй хүйс;
- гиперхолестеролеми.
Синдромын шалгуур нь юу вэ?
Синдром нь гомдол, эрүүл мэнд муудах хэлбэрээр ердийн илрэл үүсгэдэггүй. Дэлхийн Эрүүл Мэндийн Байгууллага өөрийн зөвлөмжид бусад илрэлгүйгээр синдромыг "өдөөхөөс өмнөх үзэгдэл", эмнэлзүйн шинж тэмдэг, ЭКГ-д өөрчлөлт орсон тохиолдолд "өдөөхөөс өмнөх синдром" гэж нэрлэхийг санал болгож байна.
Импульсийн электрофизиологийн эрт харагдах байдал нь нарийн төвөгтэй тахиарритми (тосгуурын фибрилляци, бүлгийн экстрасистол, суправентрикуляр хэлбэр) -ээс өмнө эсвэл дагалддаг байх нь чухал юм.

Оношийг зөвхөн электрокардиограммыг судалсны үндсэн дээр хийдэг
Оношлогооны үед ЭКГ-ын зургийн гол шалгуурууд нь:
- богиносгосон PQ интервал (0.12 секундээс бага);
- Δ (дельта долгион) гэж нэрлэгддэг "алхам" хэлбэрээр QRS цогцолборын анхны хэсгийн хэлбэрийн өвөрмөц өөрчлөлт;
- ховдолын QRS цогцолборын тэлэлт - 0.12 секундээс дээш.
ЭКГ-ын шинж тэмдгүүд нь хам шинжийн бүх элементүүдийг үргэлж агуулдаггүй.
Шалгалтын аргууд
Зүрхний булчинд нэмэлт багц байгаа эсэхийг тодорхойлохын тулд хамгийн хүртээмжтэй арга бол электрокардиографи юм. Тогтворгүй хэлбэрийн хам шинжийн хувьд Холтерын мониторинг, дараа нь тайлбарыг ашигладаг.
Зүрхний төвүүд болон тусгай тасагт орон зайн вектор электрокардиографийн аргыг ашигладаг. Энэ нь өндөр нарийвчлалтай нэмэлт замыг тодорхойлох боломжийг танд олгоно.
Магнитокардиографи нь миокардийн янз бүрийн хэсгээс цахилгаан импульсийг нарийвчлан бүртгэдэг бөгөөд энэ нь хэвийн бус импульс ба замын байршлыг яг таг тогтооход тусалдаг.
Хамгийн найдвартай нь зүрхний мэс заслын үед хийгддэг электрофизиологийн аргууд юм. Эдгээр нь хөндий болон эпикарди дотор электрод суурилуулахтай холбоотой юм.
Эмчилгээний арга хэмжээ
Шинж тэмдэггүй курс нь ямар ч арга хэмжээ шаарддаггүй. Гэсэн хэдий ч хэрэв хүн гэр бүл дэх таагүй удамшлын талаар мэддэг бөгөөд ялангуяа хүнд нөхцөлд ажилладаг, эсвэл мэргэжлийн спортоор хичээллэдэг бол гэнэтийн үхэлд хүргэх эрсдэл, хэм алдагдалын үед хам шинжийн нөлөөг харгалзан үзэх шаардлагатай.
Суправентрикуляр хэмнэлийн эмгэгийг гүрээний синусын бүсэд (хүзүүнд) массаж хийж, амьсгалыг түгжих, чангалах (Valsalva) шинжилгээ хийх замаар зогсоож эхэлдэг.
Хэрэв үр нөлөө байхгүй бол Верапамил ба β-хориглогч бүлгийн эмийг хэрэглэнэ. Сонгосон эмүүд нь: Novocainamide, Disopyramide, Cordarone, Etatsizin, Amiodarone.

Зүрхний эмийг зөвхөн эмчийн зааврын дагуу авч болно.
Верапамил, Дилтиазем, Лидокаин, зүрхний гликозид нь өргөн QRS цогцолбор бүхий өвчтөнүүдэд эсрэг заалттай байдаг. Тэд фибрилляцийг тосгуураас ховдол руу шилжүүлэх замаар туслах зам дахь импульсийн хурдыг нэмэгдүүлэх боломжтой.
Эмийн бус аргуудад дараахь зүйлс орно.
- улаан хоолой эсвэл эндокардийн түр зуурын хэмнэл;
- нэмэлт замыг радио давтамжийн аргаар устгах (таслах);
- эмгэгийн голомтыг хаах боломжгүй, зүрхний дутагдал үүсэх эсвэл гэнэтийн үхэлд хүргэх өндөр эрсдэлтэй бол байнгын зүрхний аппарат суурилуулах.
Мэс заслын аргаар нэмэлт багцыг устгах үр нөлөө нь хэм алдагдалыг 95% хүртэл зогсоох боломжийг олгодог. Дахилт нь тохиолдлын 8% -д бүртгэгдсэн. Дүрмээр бол давтан аблаци нь зорилгодоо хүрдэг.
Кардиологийн хувьд тэд дутуу ховдолын цочролын аливаа илрэлээс болгоомжилдог. Өвчтөн эмчийн үзлэг, эмчилгээний талаархи зөвлөмжийг анхааралтай авч үзэх хэрэгтэй.
Тойрох замын бүтцээс хамааран хоёр төрлийн өвчнийг ялгадаг.
- нэмэлт булчингийн утастай;
- тусгай булчингийн утастай (Кентийн багц).
Эмнэлзүйн илрэлээс хамааран SVC хам шинжийн дараах хэлбэрүүдийг ялгадаг.
- илрэх;
- үе үе эсвэл түр зуурын WPW хам шинж;
- түр зуурын эсвэл далд.
Илэрхий хэлбэр нь ЭКГ дээр дельта долгион, синусын хэмнэл, суправентрикуляр тахикарди үүсэх зэргээр ялгагдана.
Завсарлагатай WPW хам шинж нь үе үе дутуу ховдолын өдөөлт, түүнчлэн синусын хэмнэл, ховдолын дээд тахикарди батлагдсанаар тодорхойлогддог.
Нууц WPW хам шинжийн нэг онцлог нь ЭКГ дээр өвчний шинж тэмдгийг харах боломжгүй юм. Гэсэн хэдий ч энэ эмгэг нь нэмэлт булчингийн утаснуудын дагуу импульсийн ретроград дамжуулалтаар тодорхойлогддог бөгөөд хүн үе үе суправентрикуляр тахикарди хэлбэрээр өвчний илрэлээр өвддөг.
Өвчин үүсгэх шалтгаанууд
SVC хам шинж нь төрөлхийн эмгэг тул энэ өвчин нь амьдралын эхний өдрөөс эхлэн хүүхдүүдэд илэрдэг. Мэргэжилтнүүдийн үзэж байгаагаар энэ өвчин удамшлын шинжтэй байдаг.

Кентийн багц нь хөгжлийн эхний үе шатанд үр хөврөлд үүсдэг нэмэлт булчингийн зам юм. Ихэвчлэн жирэмсний 20 дахь долоо хоногт тэд алга болдог.
Гэсэн хэдий ч зарим тохиолдолд зүрхний бүтцийн бүтэц эвдэрсэн бөгөөд энэ нь нэмэлт булчингийн замыг хадгалж, улмаар хүүхдэд SVC хам шинжийг хөгжүүлэхэд хүргэдэг.
WPW хам шинжээс гадна WPW үзэгдэл байдаг гэдгийг тэмдэглэх нь зүйтэй. Эдгээр хоёр нөхцөл байдал нь бие биенээсээ ялгаатай бөгөөд SVC хам шинжийн үед өвчтөн тахикардигийн дайралтын үед ихэвчлэн илэрдэг өвчний илрэлүүдээр өвддөг.
ERV-ийн үзэгдлийн хувьд ийм илрэл байдаггүй. Гэсэн хэдий ч ЭКГ хийхдээ цахилгаан импульс нь нэмэлт зам дагуу явагддаг бөгөөд ховдолууд нь дутуу өдөөгддөг болохыг олж мэдэх боломжтой.
Өвчний шинж тэмдэг
SVC хам шинжтэй хүмүүс энэ өвчинтэй гэдгээ ч мэдэлгүй хэдэн жил амьдрах боломжтой. Гэсэн хэдий ч энэ нь ямар ч үед, ямар ч насны үед илэрч болно.
Өвчин эмгэгийн шинж тэмдэг нь ихэвчлэн өсвөр насныхан, залуу насанд хүрэгчдэд илэрдэг бөгөөд энэ нь ихэнх тохиолдолд сэтгэл хөдлөлийн хэт хөөрөлтэй холбоотой байдаг. Өвчин нь жирэмсэн үед ч илэрч болно.

Пароксизмийн хэм алдагдал нь WPW хам шинжийн цорын ганц өвөрмөц шинж тэмдэг юм. Хүнд хэлбэрийн хэм алдагдал нь WPW синдромтой түр зуурын хэлбэрийг танихад тусалдаг.
Өвчний оношлогоо
Бага насандаа тахикарди үүсэх нь Вольф-Паркинсон-Уайт хам шинжийг оношлох шинж тэмдэг юм. Энэ өвчнийг батлах эсвэл хасах боломжийг олгодог техник хангамжийн оношлогооны гол арга бол 12 хар тугалгатай ЭКГ юм.
Энэ шинжилгээ нь өвчтөнд бусад шинж тэмдэг илрээгүй үе үе өвчин туссан байсан ч өвчнийг тодорхойлоход тусална.

Бусад төрлийн өвчнийг тодорхойлох өөр нэг арга бол улаан хоолойн цахилгаан өдөөлт юм. Энэ арга нь улаан хоолойд электрод оруулахад зүрхийг тодорхой давтамжтайгаар агшихад хүргэдэг.
Хэрэв агшилтын давтамж минутанд 100-150 цохилтонд хүрсний дараа Кент багц ажиллахаа больсон бол энэ нь цахилгаан импульс дамжуулах зам байгааг илтгэнэ.
Шаардлагатай бол бусад судалгааны аргыг хэрэглэж болно. Үүнд:
- Холтер ЭКГ нь түр зуурын WPW хам шинжийн зайлшгүй оношлогооны процедур юм;
- Эхокардиографи нь зүрхний хавсарсан өвчнийг илрүүлэхэд ашиглагддаг;
- дотоод зүрхний физиологийн шинжилгээ нь импульс дамжуулах замын тоог тодорхойлох, үнэн зөв оношлоход ашиглагддаг.
Эмчилгээний аргууд
Хэрэв хүн WPW хам шинжийн батлагдсан оноштой боловч өвчний тодорхой шинж тэмдэг илрээгүй бол түүнд эмчилгээ хийхгүй. Бусад бүх тохиолдолд эмчилгээний аргыг өвчний илрэлийн эрч хүч, зүрхний дутагдлын шинж тэмдэг байгаа эсэхээс хамаарч сонгоно.
Эмчилгээг хоёр аргаар хийж болно:
- эмийн;
- мэс заслын.
Эмийн эмчилгээ нь дүрмээр бол хэм алдагдалын эсрэг тусгай эмийг насан туршдаа хэрэглэх явдал юм. Гэсэн хэдий ч тэдгээрийг зөвхөн эмчийн зааж өгсөн дагуу авах ёстой, учир нь тэдгээрийн зарим нь цахилгааны импульсийн дамжуулалтыг тойрон гарах замаар сайжруулж, өвчтөний нөхцөл байдлыг улам дордуулна.
SVC хам шинжийн мэс заслын эмчилгээний хамгийн үр дүнтэй арга бол зүрхний радио давтамжийг арилгах явдал юм. Гэсэн хэдий ч энэ нь зөвхөн эмийн үр дүн багатай тохиолдолд л хийгддэг. Энэ үйлдлийг тосгуурын фибрилляци довтолж байгаа тохиолдолд мөн зааж өгдөг.
Дутуу өдөөх хам шинжийг мөн ховдолын өмнөх өдөөлтийн үзэгдлүүд гэж нэрлэдэг бөгөөд тэдгээрийг тодорхойлсон зохиолчдын нэрээр Вольф-Паркинсон-Уайт (WPW), Лоун-Генонг-Левин (LGL) хам шинжүүд гэх мэт. Эдгээрийг ялгах шаардлагатай. ховдолын дутуу өдөөх үзэгдэл ба хам шинж. Урьдчилан өдөөх үзэгдлийг эмнэлзүйн шинж тэмдэггүй ЭКГ-ын онцлог шинж тэмдэг гэж ойлгодог. ЭКГ-ийн ердийн өөрчлөлтийн зэрэгцээ өвчтөн зүрхний хэмнэл алдагдах үед дутуу өдөөх хам шинжийн талаар ярьдаг.
Ховдолын өмнөх өдөөлтийн синдром нь дараахь электрокардиографийн шинж тэмдгүүдтэй байдаг.
P-Q(P-A) интервалыг 0.12 секундээс бага богиносгох;
L долгион гэж нэрлэгддэг зөөлөн алхам хэлбэрээр QRS цогцолборын эхний хэсэгт өвөрмөц өөрчлөлт;
QRS цогцолборыг 0.1 секундээс дээш тэлэх.
Эдгээр хам шинжийн зарим шинж тэмдэггүй хувилбарууд байдаг.
Ховдолын дутуу өдөөх хам шинжийн гарал үүсэл нь дагалдах замуудын дагуу импульс дамжихтай холбоотой юм.
Одоогийн байдлаар 5 үндсэн төрлийн нэмэлт зам байдаг.
- тосгуурын миокардийг ховдолын миокардитэй холбосон атриовентрикуляр зам (Кентийн багц);
- атрионодаль зам (Жеймс багц), синусын зангилаа болон тосгуурыг тосгуур ховдолын зангилааны доод хэсэгт холбодог;
- Түүний багцын тосгуур ба их биений хоорондох атриофасцикуляр зам (Brechenmash);
- тосгуур ховдолын зангилааны алслагдсан хэсэг ба ховдол хоорондын таславчийн хоорондох зангилааны ховдолын холболтууд (Maheim's fibers);
- Түүний багцын их бие ба түүний мөчрүүд ба ховдолын миокардийн хоорондох фасцикуловентрикуляр холболтууд (Махайм ба Левийн утаснууд).
Дагалдах тосгуур, атрионодаль ба атриофасцикуляр замаар импульсийн дамжуулалтын хурд нь тосгуур ховдолын зангилаанаас их байдаг бөгөөд энэ нь ЭКГ дээрх P - Q интервалыг богиносгодог. Ховдолын нэг хэсгийг дутуу өдөөх нь Δ долгион үүсгэж, QRS цогцолборыг өргөсгөж, деформацид хүргэдэг.
Ховдолууд нь зөвхөн "тойрч гарах" импульсээр төдийгүй атриовентрикуляр холболтоор дамждаг импульсээр идэвхждэг. Үүнтэй холбогдуулан WPW синдромтой өвчтөнүүдийн ховдолын цогцолборууд нь янз бүрийн хэлбэр, өргөнтэй (баян хуурын үзэгдэл, эсвэл концертын эффект гэж нэрлэгддэг) хавсарсан агшилтууд бөгөөд тэдгээрийн эцсийн хэсгийг өөрчлөхгүй байж болно. Гэсэн хэдий ч ховдолын өдөөлтийг синхрончлолгүй болгосноор QRS цогцолбор мэдэгдэхүйц өргөжиж, ховдолын цогцолборын эцсийн хэсэг нь гол долгионтой харьцуулахад ихэвчлэн зөрчилддөг.
A - нэмэлт тосгуур ховдолын зам, WPW үзэгдэл, B - тосгуур болон тосгуурын замууд, богиноссон P - Q интервалын үзэгдэл, C - зангилаа ховдолын болон фасцикуловентрикуляр замууд, хэвийн P - Q интервалтай урьдчилан өдөөх үзэгдэл
Хэвлийн ховдолын дутуу өдөөлтийг аль туслах замаас хамааран янз бүрийн хэлбэрийн хамшинж ба өдөөлтөөс өмнөх үзэгдлүүд ялгагдана.
"Практик электрокардиографи", В.Л.Дощицин

QRS цогцолборын хэвийн өргөн, хэлбэр бүхий P-Q интервалыг богиносгосон үзэгдэл нь дагалдах тосгуур эсвэл атриофасцикуляр замууд ажиллах үед тохиолддог. Энэ үзэгдлийн QRS цогцолборын ердийн өргөнийг нэмэлт замууд нь түүний багцын салаагаас дээш дуусдаг тул ховдолын өдөөх дараалал тасалддаггүйтэй холбон тайлбарладаг. Заримдаа ЭКГ дээрх P-Q интервалын богиноссон үзэгдлийн зураг нь ердийн...

Хам шинжийн энэ хувилбар нь P-Qn интервалыг богиносгохгүйгээр ховдолын цогцолборын ердийн өөрчлөлт, өдөөлтөөс өмнөх синдромын шинж чанартай зүрхний хэмнэлийн эмгэгээр илэрдэг. Энэ сонголтоор ховдолын дутуу өдөөлт нь зангилаа эсвэл фасцикуловентрикулярын хэвийн бус замаар дамждаг. Махеймын төрлийн өдөөлтийн өмнөх хам шинжийн жишээ болгон АГ-ийн III үе шат, титэм судасны өвчнөөр өвчилсөн 56 настай өвчтөн Ф-ийн өвчний түүхээс түүвэрлэн хүргэж байна...
Парасистол бол зүрхний зүрхний аппаратаас үл хамааран идэвхтэй гетеротоп фокус бүхий эктопик хэм алдалтын онцгой төрөл юм. Парасистолын төв нь үндсэн (ихэвчлэн синусын) хэмнэлээс импульс нэвтрэхээс оролтын блок гэж нэрлэгддэг блокоор хамгаалагдсан байдаг. Парасистолын фокусаас үүсэх импульс нь хэмнэлийн гол эх үүсвэрээс үүссэн өдөөлтөөс хойш галд тэсвэртэй үе шатаас гадуур олдох үед миокардийн өдөөлт, агшилтыг үүсгэдэг. Парасистолын үед ...