La pleurésie purulente est une maladie secondaire, elle complique le plus souvent les maladies inflammatoires douces - pneumonie lobaire ou post-grippale. Il existe des pleurésies purulentes para- et métapneumoniques. La pleurésie parapneumonique complique la pneumonie au moment de son apogée, et une pleurésie métapneumonique ou postpneumonique survient après la résolution de la pneumonie. La pleurésie métapneumonique est plus fréquente que la pleurésie parapneumonique et une exsudation séreuse-purulente ou purulente se développe souvent avec elles.
L'infection de la cavité pleurale peut survenir par voie lymphogène ou hématogène à partir de foyers extrapulmonaires d'infection purulente (appendicite purulente, cholécystite purulente, pancréatite, phlegmon rétropéritonéal, etc.). Une telle infection est observée moins fréquemment, elle commence par la formation d'un épanchement séreux, qui se transforme ensuite en séreux-purulent et purulent. La cause la plus fréquente de pleurésie purulente est un abcès pulmonaire aigu. Dans ce cas, l'infection de la cavité pleurale se produit par voie lymphogène ou en raison de la percée d'un abcès dans la cavité pleurale avec formation de pyopneumothorax. La pleurésie purulente primaire se produit avec des plaies pénétrantes de la poitrine.
La pleurésie purulente aiguë est divisée selon son origine en primaire et secondaire ; selon la prévalence du processus - libre (total, moyen, petit) et enkysté (mono-chambre, multi-chambre, interlobaire); selon la nature de l'exsudat - purulent, putréfiant, purulent-putréfiant.
Le tableau clinique de la maladie comprend : 1) les symptômes de la maladie sous-jacente à l'origine de la pleurésie ; 2) signes d'intoxication purulente ; 3) symptômes provoqués par l'accumulation de liquide dans la cavité pleurale.
Les patients atteints de pleurésie purulente se plaignent de douleurs sur le côté, de toux, d'une sensation de lourdeur ou de plénitude sur le côté, de difficultés respiratoires, d'une incapacité à respirer profondément, d'un essoufflement, d'une augmentation de la température corporelle et d'une faiblesse. La douleur dans la poitrine est plus prononcée au début de la maladie, est de nature lancinante et, à mesure que l'inflammation se propage et que l'exsudat s'accumule, elle s'affaiblit et une sensation de lourdeur ou de plénitude sur le côté se développe. L'essoufflement augmente progressivement. La toux est généralement sèche et en cas de pleurésie secondaire due à une pneumonie ou à un abcès pulmonaire - avec des crachats muqueux ou purulents, parfois avec une grande quantité d'expectorations purulentes. Lorsque la pleurésie s'ajoute à la maladie sous-jacente, la nature de la toux change, elle devient plus persistante, douloureuse, plus inquiétante la nuit, peut être de nature paroxystique et s'aggrave en position couchée sur le côté atteint.
L’essoufflement peut être grave et s’intensifie, tout comme la douleur, lorsque le patient est positionné du côté sain. Par conséquent, les patients sont obligés de s’allonger sur le côté affecté, ce qui facilite la respiration et réduit les douleurs thoraciques.
La température corporelle atteint des valeurs élevées (39 à 40 °C) et est de nature constante ou mouvementée. Le pouls atteint 120-130 par minute, ce qui est déterminé à la fois par une intoxication purulente et par le déplacement du cœur et des vaisseaux médiastinaux vers le côté sain en raison de l'accumulation d'exsudat.
La percée d'un abcès pulmonaire situé sous la plèvre, avec entrée de pus et d'air dans la cavité pleurale, s'accompagne d'un choc pleural. La percée du pus est précédée d'une toux forte, douloureuse, incessante, qui se termine par l'apparition d'une vive douleur au côté, comme un « coup de poignard ». Le patient ne peut pas respirer profondément, le visage devient pâle, la peau se couvre de sueurs froides. Le pouls est fréquent, son remplissage est faible et la pression artérielle diminue. En raison d'une douleur intense, la respiration devient superficielle et fréquente, une acrocyanose apparaît et l'essoufflement augmente. La cause du tableau grave de la maladie est une irritation de la plèvre, provoquant une réaction douloureuse, une compression du poumon par du pus et de l'air, un déplacement des organes médiastinaux vers le côté sain avec une perturbation du cœur. Une fois que les phénomènes aigus se sont atténués et que le patient s'est remis du choc, un état d'intoxication se développe, plus grave qu'avec l'empyème pleural méta- et parapneumonique.
Lors du recueil de l'anamnèse de la maladie, compte tenu du caractère secondaire de la pleurésie purulente, il est nécessaire de rechercher des troubles au cours de l'évolution de la maladie sous-jacente : apparition d'une douleur dans le côté, modification de la nature de la toux, l'apparition de difficultés respiratoires, une augmentation de la température corporelle, une augmentation de la faiblesse, un malaise ou l'apparition d'une douleur aiguë dans le côté (comme un « coup de poignard »).
Lors d'un examen général du patient, on note une pâleur de la peau, un essoufflement et une position forcée au lit - à moitié assise ou sur le côté douloureux. Parfois, le patient serre son côté avec sa main, ce qui réduit la douleur lors de l'inspiration. Le nombre de respirations augmente jusqu'à 20-25 et dans les cas graves, jusqu'à 30-40 par minute.
Lors de l'examen de la poitrine, il est déterminé que les mouvements respiratoires de la poitrine sont limités, que le côté malade est en retard par rapport au côté sain lors de la respiration ou qu'il ne participe pas du tout à la respiration. Avec l'accumulation d'une grande quantité d'exsudat dans la cavité pleurale, un renflement de la poitrine dans les parties postérieure et inférieure est déterminé, les espaces intercostaux sont lissés. La palpation de la poitrine et des espaces intercostaux peut révéler une douleur modérée. Les tremblements vocaux du côté affecté sont atténués ou ne sont pas détectés du tout.
Lors de la percussion de la poitrine, un raccourcissement du son de percussion sur l'exsudat est déterminé ; avec une pleurésie totale, un son sourd est enregistré sur toute la moitié de la poitrine ; avec une accumulation importante d'exsudat (mais pas de pleurésie totale), la limite supérieure de matité se situe le long de la ligne oblique de Demoiseau. Dans ce cas, les triangles Garland et Grocco-Rauchfuss sont déterminés. La percussion révèle également un déplacement de la matité médiane vers le côté sain, qui est provoqué par un déplacement du médiastin par l'exsudat accumulé dans la cavité pleurale.
A l'auscultation de la poitrine, on constate un affaiblissement significatif ou une absence totale des bruits respiratoires sur le site de matité déterminée. Un test sanguin révèle une leucocytose, un déplacement de la formule leucocytaire vers la gauche et une augmentation de la VS. La température corporelle est élevée entre 38 et 40 °C et est de nature constante ou intermittente. L'examen radiologique (fluoroscopie, radiographie pulmonaire) permet de déterminer l'accumulation de liquide dans la cavité pleurale. L'image radiographique est déterminée par la quantité de liquide et son emplacement. Au début de la maladie, le liquide s'accumule dans les parties inférieures postérieures de la cavité pleurale - dans le sinus costophrénique; à mesure que l'exsudat s'accumule, l'assombrissement du champ pulmonaire augmente. Contrairement à l’hydrothorax, l’accumulation de liquide dans la pleurésie exsudative n’a jamais de niveau horizontal. Avec le pyopneumothorax, une couche d'air libre est notée au-dessus du niveau horizontal de liquide dans la cavité pleurale.
Les données de l'examen physique et radiologique du patient permettent de poser un diagnostic de pleurésie exsudative. Une température élevée, une intoxication grave, des modifications du sang (leucocytose, augmentation de la VS) indiquent la présence d'une pleurésie purulente. Pour clarifier le diagnostic de pleurésie purulente, identifier l'agent causal et effectuer un traitement antibactérien rationnel, une ponction diagnostique de la cavité pleurale est réalisée.
Le point de ponction est choisi en fonction de l'endroit le plus terne ; un point typique est situé dans le huitième ou le neuvième espace intercostal entre les lignes axillaires scapulaire et postérieure. En cas de pleurésie limitée et enkystée, petite accumulation de liquide, le point de ponction est marqué avec le radiologue lors d'une radiographie pulmonaire.
Pour la ponction, vous avez besoin d'une seringue d'une capacité de 20 ml, d'aiguilles d'un diamètre de 0,5, 1 et 2 mm, d'un robinet à trois voies et d'une solution de novocaïne à 0,5 %. Ils se préparent à une ponction comme à une opération : ils se nettoient les mains et enfilent des gants stériles. Le patient est assis sur la table, son torse est légèrement fléchi, son dos est cambré. Une infirmière se tient devant et soutient le patient dans cette position. La teinture d'iode (5%) est largement lubrifiée sur la peau du dos, une solution de novocaïne est aspirée dans une seringue avec une aiguille et la peau et les tissus sous-jacents sont anesthésiés. Ensuite, avec une aiguille de plus grand diamètre (1-2 mm), on perce la peau, qui est légèrement décalée sur le côté, puis l'aiguille est avancée le long du bord supérieur de la côte sous-jacente, tout en précipitant sa avancement avec la solution de novocaïne. Un signe de pénétration de l'aiguille dans la cavité pleurale est la sensation de son échec après résistance à la ponction de la plèvre pariétale. En tirant sur le piston de la seringue, on obtient un exsudat dont le caractère purulent indique un empyème pleural. Le pus est aspiré dans la seringue, l'aiguille est fermée avec un robinet à trois voies, la seringue est déconnectée et l'exsudat est placé dans des tubes à essai pour examen en laboratoire et bactériologique, puis l'élimination du pus continue jusqu'à ce qu'une pression négative apparaisse dans le seringue.
Traitement. Le traitement de la pleurésie purulente comprend la lutte contre l'infection, la thérapie de désintoxication et la restauration des fonctions organiques altérées.
En éliminant rapidement le foyer d'inflammation purulente dans la plèvre et en redressant le poumon, l'objectif principal du traitement est atteint - le contact des couches pariétales et viscérales de la plèvre et leur fusion. L'oblitération qui s'ensuit de la cavité purulente conduit à la guérison de la douleur. Plus tôt le traitement de l'empyème pleural est commencé, meilleurs sont les résultats, car des changements irréversibles n'ont pas encore eu le temps de se produire dans le poumon affaissé et aucun tissu fibreux dense (amarrages) ne s'est formé dans la plèvre enflammée. En présence de shvart, une expansion complète du poumon peut ne pas se produire et une cavité résiduelle aux parois denses subsiste entre les couches de la plèvre, ce qui peut entraîner un processus aigu qui peut devenir chronique.
La principale méthode de traitement de l'empyème est fermée, dans laquelle la cavité pleurale n'est pas ouverte. Avec la méthode ouverte, une large incision est pratiquée dans la paroi thoracique pour éliminer le pus, la fibrine et les débris.
Les méthodes fermées de traitement de la pleurésie purulente comprennent la ponction thérapeutique de la cavité pleurale et son drainage par ponction de la paroi thoracique. Le tube de drainage peut également être retiré à travers le lit de la côte réséquée, en suturant les tissus mous autour pour créer une étanchéité.
Le traitement de la pleurésie purulente commence par une ponction de la cavité pleurale. Une anesthésie locale est nécessaire. La ponction est réalisée avec une aiguille à lumière large (I -1,5 mm), toujours à l'aide d'un robinet à trois voies ou d'un tube de suture avec pince, qui ferme bien I lors du débranchement de la seringue. Cela évite le pyopneumothorax dû à l'air atmosphérique entrant dans la cavité pleurale. Lorsqu'il y a une accumulation importante de pus dans la cavité pleurale, le pus doit être éliminé lentement afin de ne pas provoquer d'hyperémie ex vasio et un déplacement brusque du médiastin dû à une vidange rapide de la cavité. Cela comporte le risque de développer un choc.
La ponction est effectuée jusqu'à ce que le pus soit complètement éliminé et qu'une pression négative apparaisse dans la seringue (lorsque le piston est retiré, aucun contenu ne s'écoule à travers l'aiguille, mais lorsqu'il est relâché, le piston revient à sa position d'origine). La ponction est complétée par l'introduction d'une solution d'enzymes protéolytiques et d'antibiotiques dans la cavité pleurale. Des ponctions sont effectuées quotidiennement.
Si les premières ponctions ne produisent aucun effet, ils recourent à une aspiration active et constante du pus de la cavité pleurale. Un drainage permanent est inséré dans la cavité pleurale. Pour ce faire, après avoir pratiqué une incision cutanée avec un scalpel, un trocart large est utilisé pour percer la cavité pleurale à travers l'espace intercostal, le stylet est retiré et un tube de drainage est inséré dans la cavité pleurale à travers le tube du trocart, après quoi le tube du trocart est également retiré. Le tube de drainage est fixé à la peau avec une suture ou une bande de ruban adhésif et connecté à un système de vide avec un vide constant de 50 à 100 mm d'eau. Art. par jet d'eau ou aspiration électrique. Le pus de la cavité pleurale est constamment éliminé ; grâce à la pression négative, les couches de la plèvre entrent en contact les unes avec les autres, se collent et la cavité purulente est éliminée.
S'il est impossible d'assurer une aspiration constante, une valve à gant en caoutchouc est placée à l'extrémité du tube de drainage et placée dans un pot contenant une solution antiseptique (drainage Bulau). La valve laisse passer le pus et l'air de la cavité pleurale (avec pyopneumothorax), se ferme lorsqu'il y a une pression négative dans la cavité pleurale et empêche le retour de l'air ou du liquide dans la cavité pleurale pendant l'inhalation.
Dans de rares cas, lorsque les méthodes fermées de traitement de la pleurésie purulente sont inefficaces, elles recourent à une méthode ouverte - la thoracotomie pour éliminer le pus épais, la fibrine, les séquestres du tissu pulmonaire qui ne peuvent être éliminés par une aiguille ou un drainage.
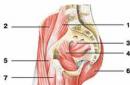
g La pleurésie nourrissante ou empyème pleural* est l'accumulation d'un épanchement purulent dans la cavité pleurale. Quels sont les critères d’un exsudat purulent ? Les leucocytes peuvent également être présents dans l'épanchement séreux, mais une augmentation de leur nombre et l'apparition de cellules détruites parmi eux indiquent, selon N.V. Putova (1984), à propos de la suppuration de l'exsudat. R. Light (1986) qualifie d'empyème les épanchements pleuraux dont le résultat est positif. D'autres auteurs pensent également la même chose (V.I. Struchkov, 1976 ; N.V. Putov, 1984 ; N.Vianna, 1971), cependant, la fiabilité de ce critère est mise en doute, puisque selon G.I. Lukomsky (1976), chez 30 % des patients présentant un épanchement manifestement purulent, la croissance de la flore pathogène dans les cultures n'est pas détectée. Un signe supplémentaire de suppuration est le trouble de l'exsudat pleural et la formation d'un sédiment cellulaire lors de la centrifugation. Si l'épanchement est hémorragique, le développement d'un empyème est indiqué par une hémolyse et une turbidité du liquide lorsqu'on y ajoute de l'eau distillée (test de N.N. Petrov). ÉtiologieLes agents responsables les plus courants de la pleurésie purulente sont les staphylocoques, les streptocoques, Pseudomonas aeruginosa et Escherichia coli. Souvent, dans les cultures de contenu pleural, il y a pneumocoque, proteus, klebsiella et levures (G.I. Lukomsky, 1976). Chez de nombreux patients, deux agents pathogènes ou plus sont cultivés (J. Bartlett et al., 1974). Ces dernières années, avec pleurésie purulente Les bactéries anaérobies sont de plus en plus découvertes qui se trouvaient auparavant principalement dans les empyèmes putréfiants, ce qui compliquait l'évolution de la gangrène pulmonaire.
Pathogenèse et classificationEn règle générale, la pleurésie purulente est une maladie secondaire compliquant l'évolution de la pneumonie, y compris la grippe, abcès pulmonaires et tuberculose . L'empyème pleural peut survenir après des plaies pénétrantes de la poitrine, des blessures traumatiques des organes de la cavité thoracique, y compris iatrogènes, et lors de processus purulents de diverses localisations.
Les paires les plus courantes sont Et métapneumonique* * pleurésie purulente, la différence entre eux réside dans le moment du développement de la suppuration dans la plèvre par rapport à la pneumonie qui l'a provoquée - au plus fort ou à la fin de la maladie. Leur séparation dans une analyse rétrospective peut parfois s’avérer très difficile. Lorsqu'un ou plusieurs abcès pulmonaires situés sous la plèvre pénètrent dans la cavité pleurale, un empyème avec destruction du tissu pulmonaire. Si un abcès intrapulmonaire pénètre dans la cavité pleurale et communique avec les bronches, un pyopneumothorax , soutenue par les fistules bronchopleurales qui en résultent. Plus rarement, l’infection pénètre dans la cavité pleurale par la voie lymphogène. Dans ce cas, la suppuration de l'épanchement pleural peut ne pas s'accompagner de l'apparition de foyers de carie dans le parenchyme pulmonaire. Un tel empyème sans destruction du tissu pulmonaire est appelé « simple empyème ». L'infection de la plèvre peut également survenir par voie hématogène à partir de sources d'infection de localisation extrapulmonaire. L'empyème est caractérisé par métastatique . En cas de pancréatite purulente, de paranéphrite et d'abcès sous-phrénique, lorsque le diaphragme et la plèvre diaphragmatique adjacente sont impliqués dans le processus inflammatoire, ce qu'on appelle sympathique (ou concomitant) empyème.
Souligner 3 stades de pleurésie purulente (N. Andrews et al., 1962), se transformant les uns dans les autres et ayant des durées différentes selon les patients. À la première étape à la suite d'une inflammation de la plèvre dans sa cavité un exsudat séreux apparaît . Avec un traitement antibactérien correctement sélectionné, l'accumulation d'exsudat peut s'arrêter et le liquide subira une résorption spontanée. Si le traitement est inadéquat et que les bactéries pénètrent d'une manière ou d'une autre dans l'exsudat pleural et s'y multiplient, le deuxième stade de la maladie est fibrineux-purulent. Le nombre de bactéries, de leucocytes polymorphonucléaires et de détritus augmente dans le liquide. L'exsudat séreux transparent devient trouble et devient rapidement purulent. Sous l'influence des fibroblastes, des films fibrineux se forment à la surface de la plèvre pariétale et surtout viscérale, et des adhérences se produisent entre les couches de la plèvre - d'abord lâche, puis de plus en plus dense. Les adhérences limitent la propagation du pus dans toute la cavité pleurale et contribuent à la survenue d'enkystes intrapleuraux. L'exsudat purulent qu'ils contiennent devient épais et ne peut pas se résoudre tout seul. Troisième étape stade d'organisation fibreuse, caractérisé par la formation d'amarres denses, couvrant le poumon effondré. Ce dernier devient immobile et cesse de fonctionner, et subit ensuite des modifications fibrotiques. Il existe ce qu'on appelle cirrhose pleurogène du poumon.
De nombreux auteurs des années passées (S.I. Spasokukotsky, 1938 ; V.I. Kolesov, 1955 ; B.E. Linberg, 1960, etc.) ont distingué l'empyème pleural aigu et chronique, en basant leur division sur le facteur temps. Cependant Le moment de la transition de l'empyème aigu à l'empyème chronique était déterminé par eux de manière très arbitraire et variait de 1 à 4 à 6 mois. Selon G.I. Lukomsky (1976), il est conseillé de séparer l'empyème aigu et chronique sur la base des changements morphologiques de la plèvre viscérale, qui déterminent la capacité du poumon à se dilater à nouveau et, par conséquent, le choix des tactiques de traitement. « Que la plèvre viscérale soit rigide ou souple, quelle que soit la force des formations de tissu conjonctif qui retiennent le poumon, ce sont les facettes de la transition d'un processus aigu à un processus chronique... et, par conséquent, la transition vers une inflammation chronique ne peut pas être effectuée. être limité par les dates du calendrier. *
Image cliniqueIl n'est pas toujours possible de déterminer avec précision l'apparition d'une pleurésie purulente, car ses symptômes sont généralement masqués par les symptômes de la maladie à l'origine de la pleurésie : abcès pneumonie, pancréatite aiguë, abcès sous-phrénique, etc., et s'en rapprochent souvent. Les patients se plaignent d'une augmentation essoufflement, toux, fièvre, frissons. La pleurésie peut commencer par l'apparition douleur au côté, aggravée par la respiration, et parfois accompagnée de douleurs abdominales et de parésie intestinale. Avec le développement de l'empyème métapneumonique, ces symptômes apparaissent et s'intensifient après la disparition des symptômes de la pneumonie, 3 à 5 jours après la crise, sous forme d'une deuxième vague d'infection. Une intoxication accrue et une insuffisance respiratoire au plus fort de la pneumonie font suspecter le développement d'un empyème parapneumonique ou d'un pyopneumothorax. La survenue de cette dernière peut s'accompagner de manifestations cliniques choc pleural - douleur intense au côté, essoufflement, sueurs froides, parfois état d'effondrement. Cependant, le plus souvent, des formes cliniques subtiles de complication sont observées : la douleur est absente ou peu exprimée. Il n'y a pas de problèmes respiratoires aigus. Les symptômes d'intoxication s'intensifient progressivement, la toux augmente et la quantité d'expectorations augmente. Le patient prend une position forcée du côté douloureux et, lorsqu'il est en position verticale, se penche vers le côté douloureux. Parfois, un épanchement purulent enkysté traverse la paroi éclatée de l'abcès et se transforme en une bronche assez grande. Dans ce cas, le principal symptôme sera l’apparition soudaine d’expectorations purulentes abondantes avec une odeur désagréable, crachées « avec une bouchée ».
Parfois, le pus provenant d’un abcès intrapleural mal drainé peut pénétrer dans les tissus de la paroi thoracique et dans le tissu sous-cutané. Dans ce cas, il se développe empyème nécessaire. ** Sa survenue est précédée de l'apparition d'une tuméfaction plane, limitée et douloureuse du côté correspondant de la poitrine. Ce gonflement peut augmenter avec la toux et les respirations profondes. Au fil du temps, une zone d'hyperémie apparaît dessus, la peau devient plus fine, devient tendue et éventuellement du pus peut éclater.
Le tableau clinique à la phase avancée de la pleurésie purulente est déterminé par les symptômes d'une fièvre purulente-résorbante, qui repose sur trois facteurs : la suppuration, l'absorption (résorption) des produits de dégradation des tissus et de l'activité microbienne, et la perte du corps, inévitable en cas d'inflammation purulente. La gravité de ces symptômes et la gravité de l'état du patient peuvent varier - de modérée à sévère, et ne sont pas toujours strictement corrélées à la taille de la cavité de l'empyème et à la quantité de pus qu'elle contient. Dans le contexte d'une intoxication accrue, fonctionnelle troubles du système cardiovasculaire, du foie et des reins, qui, à mesure que la maladie progresse et avec un traitement inadéquat, peut être remplacée par des modifications organiques des organes internes caractéristiques d'une affection septique. Pertes marquées de protéines et d'électrolytes dans la phase aiguë de l'inflammation avec une compensation insuffisante entraîner des troubles volémiques et hydroélectrolytiques, une diminution de la masse musculaire et une perte de poids. Dans ce contexte, on note souvent un aspect pâteux du visage et de la moitié affectée de la poitrine, ainsi qu'un gonflement des membres inférieurs. Au fur et à mesure que la maladie progresse, la fièvre purulente-résorbante se transforme progressivement en épuisement. En règle générale, cela est observé chez les patients présentant un empyème pleural avec destruction étendue du poumon. Dans le contexte d'une hypoprotéinémie progressive, les patients prennent l'apparence d'un jeûne prolongé. La peau devient sèche et pellagroïde. La fièvre, qui avait auparavant un caractère rémittent ou intermittent, cède la place à une fièvre légère ou se normalise, ce qui est un signe pronostique défavorable, indiquant une forte diminution de la réactivité de l'organisme. Les modifications dystrophiques du myocarde, du foie, des reins et des glandes surrénales entraînent de graves perturbations de leur fonction. Les patients deviennent léthargiques et apathiques. L'hypo- et la dysprotéinémie, causées par des perturbations de la fonction de formation de protéines du foie, activent le système de coagulation sanguine, qui augmente fortement risque de thrombose et d'embolie, dont les patients meurent souvent. Il est extrêmement difficile de sortir un patient d'un état d'épuisement purulent-résorbable et le pronostic est sombre.
DiagnostiqueDans les cas typiques, la présence de liquide dans la cavité pleurale peut être détectée grâce à un examen physique. Cependant, en cas d'infiltration inflammatoire prononcée dans les poumons, l'apparition d'une quantité relativement faible d'exsudat peut passer inaperçue, même avec une percussion et une auscultation soigneuses. C'est pourquoi Dans le diagnostic de l'épanchement pleural, le rôle principal appartient à l'examen radiologique.
Diagnostic aux rayons XDans la plupart des cas, avec le développement d'une pleurésie purulente, l'épanchement s'accumule d'abord dans l'espace supradiaphragmatique, dans ses parties les plus basses - les sinus. A cet égard, les premiers signes radiologiques de la présence de liquide dans la cavité pleurale sont la douceur du sinus costophrénique sur les radiographies en projections directes et surtout latérales et la position apparente haute du dôme du diaphragme (L.D. Lindenbraten, 1961 ; L.S. Rosenshtrauch et M.G. Winner, 1968). Une infiltration inflammatoire massive du lobe inférieur du poumon peut rendre difficile l’identification de ces symptômes. Dans ce cas, il est recommandé de faire Radiographie avec le patient allongé sur le côté affecté . Dans ce cas, le liquide se répartit le long de la paroi thoracique et devient clairement visible. Cela permet non seulement de confirmer la présence d'un épanchement dans la cavité pleurale, mais aussi déterminer approximativement son volume . Si l'épaisseur de la bandelette liquide est supérieure à 10 mm, la quantité de cette dernière est supérieure à 200 ml et lors d'une ponction pleurale elle peut être aspirée avec une seringue (R. Light, 1986). Cependant, cette technique ne fonctionne que lorsque la cavité pleurale est exempte d'adhérences, tout comme l'apparition d'un bord supérieur oblique d'opacification, dit ligne d'Ellis-Damoiso, qui survient lorsque le volume de l'épanchement augmente. Une accumulation supplémentaire d'exsudat entraîne un assombrissement croissant de l'hémithorax et un déplacement du médiastin vers le côté opposé. Ce dernier symptôme n'est cependant observé que dans les cas où le poumon, en raison d'une infiltration inflammatoire, perd son élasticité et ne s'effondre pas sous la pression du liquide environnant, ou lorsque le volume d'épanchement est très important.
En présence de fistule bronchopleurale une accumulation d'air est visible dans la cavité pleurale. La limite supérieure de l'épanchement devient clairement visible sous la forme d'un niveau horizontal. En règle générale, dans le contexte de l'air, un poumon comprimé devient visible, ce qui permet d'évaluer le degré de son effondrement . Pour s'effondrer du premier degré G.I. Lukomsky (1976) classe les cas d'empyème, dans lesquels le poumon est comprimé à l'intérieur des limites anatomiques de la cape, en effondrement de degré II - à l'intérieur du tronc, et d'effondrement de degré III - à l'intérieur du noyau. Le degré de collapsus détermine l’ampleur de la diminution fonctionnelle du volume pulmonaire et est directement proportionnel à la gravité de l’insuffisance respiratoire qui, en cas de pyopneumothorax valvulaire (tension), est prononcée et menace la vie du patient.
Par prévalence et localisation allouer total l'empyème, touchant toute la cavité pleurale du dôme au diaphragme, commun, dans lequel l'empyème est limité à deux ou trois parois anatomiques de la cavité pleurale (par exemple costale et diaphragmatique, ou médiastinale, diaphragmatique et costale) et limité, à la formation duquel participe une paroi pleurale. Selon la localisation, ces empyèmes sont pariétaux, apicaux et basaux.
La présence d'adhérences modifie considérablement l'image radiologique, compliquant souvent le diagnostic de l'empyème. Il peut parfois être très difficile de déterminer où se trouve la cavité purulente - dans le poumon ou dans la plèvre , surtout s'il y a plusieurs de ces cavités. S'agit-il de foyers de destruction parenchymateuse ou d'abcès intrapleuraux limités ? Parallèlement, I.A. Sanpeter et G.I. Lukomsky (1976) donne la préférence fluoroscopie multiaxe avec des tentatives persistantes pour amener le bord extérieur de la cavité perpendiculairement à l'axe de transmission. S'il est possible de voir l'ombre de la plèvre viscérale ou du bord du poumon, la présence d'un empyème peut être largement exclue. Une forme sphérique ou légèrement ovale de la cavité indique également un abcès pulmonaire allongé dans la direction caudale-crânienne - empyème. Dans l'empyème, le diamètre de la cavité au niveau de son pôle inférieur dépasse toujours celui du pôle supérieur. Les parois de la cavité de l'abcès ont à peu près la même épaisseur, tandis que la paroi médiale de la cavité de l'empyème, formée par la plèvre viscérale, est généralement plus fine que la paroi latérale. Les contours internes de la paroi de l’abcès sont plus grumeleux et inégaux.
Si la pleurésie purulente s'accompagne d'une destruction importante du poumon, le bord interne de la cavité enkystée de l'empyème peut ne pas être la plèvre viscérale, mais le parenchyme pulmonaire détruit et déformé. Une image similaire peut également se produire dans les cas où la paroi externe d'un grand abcès pulmonaire solitaire situé sous la plèvre est soumise à une fusion purulente. Un signe radiologique caractéristique d'un tel «abcès-empyème» est une paroi médiale inégale, piquée et épaissie de la cavité. Il est possible de déterminer avec la plus grande précision la présence de liquide dans la cavité pleurale et de localiser l'enkystation intrapleurale Scanner. Des avantages significatifs pour le diagnostic correct des cavités enkystées et des fistules bronchopleurales peuvent être apportés par l'introduction d'un agent de contraste dans la cavité - pleurofistulographie.
Examen échographique (échographie)L'écholocation ultrasonore est très informative en cas d'empyème enkysté. En présence d'exsudat pleural, l'écho proximal de la peau, des muscles intercostaux et de la plèvre pariétale est séparé de l'écho distal de la plèvre viscérale par un espace sans écho. L'échographie peut détecter même de petites quantités de liquide pleural, il est utilisé avec succès pour déterminer l'emplacement de la ponction pleurale.
BronchoscopieL'empyème pleural n'a pas d'image bronchoscopique caractéristique. Ce n'est qu'en cas d'effondrement important du poumon que l'on peut remarquer la convergence des bronches segmentaires, une perte de leur tonus, parfois un gonflement de la muqueuse et une augmentation de son plissement - la muqueuse en forme de « mains de lavandière » (G.I. Lukomsky et al. , 1982). Cependant, la bronchoscopie est très importante pour exclure une pathologie intrabronchique, ce qui peut provoquer le développement d'une pneumonie et d'une pleurésie purulente la compliquant. Cela s'applique principalement au cancer du poumon central, aux corps étrangers bronchiques et à d'autres maladies plus rares du système bronchique. De plus, la bronchoscopie permet d'identifier la présence et la forme d'endobronchite et de déterminer les indications d'assainissement de l'arbre trachéobronchique.
Ponction pleurale et examen de l'exsudatLes examens radiographiques et échographiques permettent de déterminer la présence de liquide dans la cavité pleurale, sa localisation et son volume approximatif. Cependant Pour étudier l'épanchement lui-même et confirmer son caractère purulent, une ponction pleurale est nécessaire. La plèvre est percée à l'aide d'une aiguille longue et assez épaisse reliée à une seringue munie d'un tube en caoutchouc de silicone. Lors de la vidange de la seringue, le tube est clampé pour empêcher l'air de pénétrer dans la cavité pleurale. La ponction est réalisée sous anesthésie locale. Le site de ponction optimal est le point situé dans le 6-7ème espace intercostal le long de la ligne axillaire postérieure, avec le patient en position assise. En cas d'empyème enkysté, le site de ponction est déterminé par fluoroscopie ou échographie.
Si l'épanchement est purulent, examen bactériologique pour déterminer la microflore et sa sensibilité aux antibiotiques. Si le liquide obtenu est clair ou légèrement trouble, en plus de l'inoculation, il est recommandé de le centrifuger et Examinez le sédiment au microscope. La présence d'un grand nombre de neutrophiles indique l'apparition d'une pleurésie purulente et la croissance de la microflore pathogène dans la culture confirme ce diagnostic. Un certain nombre d'études supplémentaires sur le liquide pleural aident à clarifier le diagnostic. C'est typique d'un épanchement purulent faible taux de glucose (moins de 40 mg pour 100 ml), diminution du pH (inférieur à 7,0), et en cas d'empyème provoqué par une perforation œsophagienne ou une nécrose pancréatique, une teneur élevée en amylase est déterminée dans l'exsudat (R.W. Light, W.C. Ball, 1973). Examen cytologique de l'exsudat, surtout en raison de son caractère purulent-hémorragique, il est nécessaire de diagnostiquer des lésions tumorales primaires ou secondaires de la plèvre, comme en témoignent les cellules atypiques retrouvées dans les frottis.
TraitementLa tâche principale du traitement local de l'empyème pleural est de vider efficacement sa cavité du contenu purulent. A cet effet, divers méthodes de drainage et de lavage de la cavité pleurale en y introduisant des drainages en caoutchouc de silicone. La plus efficace est la combinaison de l'aspiration active d'un épanchement purulent avec l'injection goutte à goutte dans la cavité de solutions antiseptiques (furacilline, furagin K, dioxidine) avec l'ajout d'enzymes protéolytiques et de médicaments fibrinolytiques (Ya.N. Shoikhet et al., 1996) . En présence d'enkystes pleurales, il est parfois nécessaire de drainer chaque cavité séparément. Des fistules bronchopleurales multiples et larges rendent difficile le lavage adéquat de la cavité empyémateuse. Dans ces cas, temporaire blocage des bronches porteuses de fistules à l'aide de divers obturateurs introduits lors de la bronchoscopie. Un tel blocage, d'une durée de plusieurs jours à 2-3 semaines, empêche le liquide de lavage de pénétrer dans l'arbre bronchique, favorise un lavage plus efficace de la plèvre et un redressement des parties adjacentes du poumon, suivi d'une oblitération de la cavité pleurale. Pour la réexpansion d'un poumon affaissé au stade de l'inflammation fibrineuse-purulente, cela a été réalisé avec succès ces dernières années vidéopleuroscopie thérapeutique (thoracoscopie) , au cours de laquelle les adhérences lâches sont détruites et les dépôts de fibrine sont éliminés de la surface de la plèvre viscérale (H. Striffeler et al., 1994 ; V.A. Porkhanov, 1996 ; O.O. Yasnogorodsky et al., 1997), et une assainissement par ultrasons ou plasma de la cavité pleurale (I.I. Kotov, 1997). À mesure que l'empyème devient chronique et progresse jusqu'au stade d'organisation fibreuse amarres serrées devenir un obstacle à l’expansion du poumon et nécessitent un traitement chirurgical. A ce stade, ils exécutent décortication du poumon, retirer chirurgicalement la plèvre viscérale épaissie et rigide de sa surface et, si nécessaire, combiner cette opération avec la résection des parties détruites du poumon. Avec empyème enkysté L'option chirurgicale idéale consiste à retirer tout le sac de l'empyème - empyémectomie. Correction des troubles volémiques
En créant un écoulement complet du contenu purulent de la cavité pleurale par drainage et, si nécessaire, en effectuant un assainissement bronchoscopique de l'arbre trachéobronchique, le facteur de résorption est éliminé et réduit ainsi l'intoxication du corps. Cependant, le facteur de perte demeure, car avec le pus et les crachats qui s'écoulent, une grande quantité de protéines et d'électrolytes est perdue. Leur perte et leur déséquilibre conduisent à des troubles volémiques prononcés dont les phases reflètent objectivement transition d'une fièvre purulente-résorbante vers un épuisement purulent-résorbable (G.I. Lukomsky, M.E. Alekseeva, 1988). Les pertes totales de protéines chez les patients atteints d'empyème pleural, notamment en cas de destruction massive des poumons, sont, selon G.I. Lukomsky et M.E. Alekseeva, de 7 à 20 g d'azote par jour, ce qui équivaut à la perte de 44 à 125 g de protéines ou de 300 à 500 g de tissu musculaire. Ces pertes doivent être compensées nutrition parentérale partielle, poursuivant simultanément l'objectif de corriger les troubles volémiques qui surviennent chez presque tous les patients atteints de pleurésie purulente. Pour cela, des mélanges d'acides aminés, des hydrolysats de protéines (aminopeptide, hydrolysat de caséine, hydrolysat de L-103), ainsi que des protéines, du plasma et des globules rouges sont utilisés à raison de 1 à 2 g de protéines pour 1 kg de poids corporel, en fonction de la phase des troubles volémiques. Malgré le fait que le plasma et les protéines sanguines commencent à participer au métabolisme longtemps après leur administration, le plasma et les globules rouges aident à éliminer l'anémie, l'hypoprotéinémie et l'hypoalbuminémie. Leur rôle est également important dans le maintien de la pression oncotique du sang circulant.
Pour utiliser les protéines administrées, il est nécessaire d'apporter une quantité suffisante de ressources énergétiques non protéiques à raison de 15 à 25 kcal pour 1 kg de poids corporel par jour, selon le stade de la maladie. Cet apport calorique peut être assuré par des émulsions grasses, des solutions de glucose concentrées (50 %) 600 à 1 000 ml par jour avec l'ajout obligatoire d'insuline, ou une combinaison de solution de glucose à 10 à 14 % (1,5 à 2 g pour 1 kg de corps). poids par jour) avec de l'alcool éthylique ( 1-1,5 g pour 1 kg de poids corporel par jour). Sans l'introduction de vecteurs énergétiques, la majeure partie de l'azote introduit sert à reconstituer les coûts énergétiques. Des mélanges à base d'émulsions grasses et de solutions de glucose dont la concentration ne dépasse pas 10 % peuvent être injectés dans les veines périphériques, tandis que la perfusion d'une solution de glucose à 50 % n'est possible qu'en cathétérisant les veines centrales et en insérant un cathéter dans la veine cave supérieure pour éviter le développement de la phlébite. L'absorption de l'azote injecté augmente avec l'utilisation combinée d'hormones anabolisantes et de vitamines. La synthèse des protéines sera incomplète si les solutions perfusées ne contiennent pas de cations extracellulaires (au moins 3 mEq de potassium pour 1 g d'azote) et si la teneur en magnésium et en phosphore est insuffisante. C’est le seul moyen de reconstituer les structures de rétention d’eau qui jouent un rôle actif dans les troubles volémiques.
Thérapie antibactérienneLe rôle des antibiotiques très important au début du développement du processus purulent dans la plèvre, diminue à mesure qu'une capsule pyogène dense se forme, entourant la cavité purulente, et à mesure que l'inflammation passe du stade de fièvre purulente-résorbante au stade d'épuisement purulent-résorbant. La sélection des antibiotiques est effectuée sur la base de la sensibilité de la microflore de la cavité pleurale, des crachats ou du sang (si les résultats de leurs cultures sont positifs). Comme médicaments de première intention prescrits avant l'obtention des données de l'examen bactériologique, nous pouvons recommander antibiotiques céphalosporines, en particulier Générations II et III : céfuroxime, céfoxitine, céfotaxime, céfopérazone, ceftriaxone, actives contre la flore à Gram positif et à Gram négatif. L'exception concerne les patients chez qui les céphalosporines ont déjà été utilisées précédemment pour traiter une pneumonie ou une autre source d'infection compliquée par une pleurésie purulente et sont donc inefficaces. Chez ces patients, il est préférable de prescrire immédiatement aminosides (gentamicine, tobramycine) ou médicaments modernes monobactames, carbapénèmes. Il est préférable d'administrer les antibiotiques par voie intraveineuse en association avec le métronidazole.
Lors du choix d'une antibiothérapie rationnelle, il faut tenir compte du fait qu'à mesure que le fond microbien se transforme, même les médicaments les plus modernes et nouvellement synthétisés cessent très vite d'être efficaces contre les générations de micro-organismes résistants aux antibiotiques et doivent être remplacés.
Autres traitementsDans la thérapie complexe de la pleurésie purulente, l'utilisation de l'irradiation ultraviolette du sang, de l'hémosorption, de la plasmaphérèse et de la plasmacytophérèse, qui aident à normaliser l'homéostasie, à réduire l'intoxication du corps et à augmenter ses capacités de résistance immunitaire, a un effet bénéfique. Dans la phase aiguë de la maladie, il est recommandé de corriger les déséquilibres protéolytiques et inhibiteurs et de réguler la fonction phagocytaire (E.A. Tseymakh, 1996 ; Ya.N. Shoikhet et al., 1996). Ces dernières années, de bons résultats ont été obtenus en utilisant des monocytes stimulés de manière extracorporelle, des médicaments immunostimulants et immunomodulateurs.
Littérature
1. Kolessov V.I. Empyème de la plèvre. - Dans le livre : Maladies purulentes de la plèvre et des poumons. Éd. P.Ya. Kupriyanova. L.1955 ; 135-76.
2. Kotov I.I. Algorithme de traitement chirurgical de l'empyème pleural. - Actes du 7e Congrès national sur les maladies respiratoires. M., 1997, 1534 : 412.
3. Allumer R.U. Maladies de la plèvre. Par. de l'anglais - M. Médecine 1986 ; 376.4. Linberg BE Maladies inflammatoires de la plèvre. - Dans le livre : Guide multi-volumes de la chirurgie. T.5. M.1960 ; 336-7.
5. Lindenbraten L.D. Détection de petites quantités de liquide dans la cavité pleurale. - Dans l'ouvrage : Introduction à la pratique de quelques nouvelles méthodes de diagnostic, de traitement et de prévention des principales maladies. -M.1961 ; 78-9.
6. Lukomsky G.I. Empyème pleural non spécifique. - M. Médecine 1976 ; 286 p.
7. Lukomsky G.I., Alekseeva M.E. Troubles volémiques en pathologie chirurgicale. - M. Médecine 1988 ; 208 p.
8. Lukomsky G.I., Shulutko M.L., Winner M.G., Ovchinnikov A.A. Bronchopulmonologie. - M. Médecine 1982 ; 400 s.
9. Porkhanov V.A. Chirurgie thoracoscopique et vidéo-contrôlée des poumons, de la plèvre et du médiastin. Diss...doctor.med., M. 1996 ; 233 p.
10. Putov N.V. Pleurésie. - Dans le livre : Guide de Pneumologie. Éd. N.V. Putov et G.B. Fedoseeva. L. Médecine 1984 ; 414-30.
11. Rosenshtrauch L.S., gagnant M.G. Diagnostic radiologique de la pleurésie. - M. Médecine 1968 ; 304 p.
12. Sanpeter I.A. Diagnostic différentiel de l'empyème pleural. - Dans le livre : G.I.Lukomsky. Empyème pleural non spécifique. - M. Médecine 1976 ; 175-97.
13. Spasokukotsky S.I. Chirurgie des maladies purulentes des poumons et de la plèvre. -M.-L. Biomedgiz 1938 ; 176 p.
14. Struchkov V.I. Pleurésie purulente aiguë. - Dans le livre : V.I. Stroutchkov. Chirurgie purulente. - M. Médecine 1967 ; 255-66.
15. Tseymakh E.A. Correction de l'état fonctionnel des systèmes protéolytiques et des phagocytes chez les patients atteints d'empyème pleural aigu. - Documents du 6ème Congrès National sur les Maladies Respiratoires. Novossibirsk 1996 ; 888 : 235.
16. Shoikhet Y.N., Roshchev I.P., Martynenko V.A. et autres L'utilisation de médicaments fibrinolytiques pour l'empyème pleural. - Documents du 6ème Congrès National sur les Maladies Respiratoires. Novossibirsk, 1996 ; 891 : 236.
17. Yasnogorodsky O.O., Shulutko A.M., Ovchinnikov A.A. et autres Interventions intrathoraciques assistées par vidéo. Actes du 7e Congrès national sur les maladies respiratoires. M., 1997 ; 1552 : 416.
18. Andrews N.C. et coll. Prise en charge de l'empyème non tuberculeux. Am.Rev.Resp.Dis., 1962 ; 85 : 935-6.
19. Bartlett J.G., Gorbach S.L., Thadepalli A. et al. Bactériologie de l'empyème.- Lancet 1974 ; 1 : 338-40.
20. Light R.W., Ball W.C. Glucose et amilase dans les épanchements pleuraux. -J.A.M.A. 1973 ; 225 : 257-60.
21. Strffeler H., Ris H., Wursten H. Traitement thoracoscopique vidéo-assisté de l'empyème pleural. Une nouvelle approche thérapeutique. - Eur.J.Cardio-thorac.Surg. 1994 ; 8 : 585-8.
22. Vianna N.J. Empyème bactérien non tuberculeux chez les patients avec ou sans maladies sous-jacentes. -J.A.M.A. 1971 ; 215 : 69-75.
– diverses lésions étiologiquement inflammatoires de la membrane séreuse entourant les poumons. La pleurésie s'accompagne de douleurs thoraciques, d'essoufflement, de toux, de faiblesse, de fièvre et de phénomènes auscultatoires (bruit de frottement pleural, diminution de la respiration). Le diagnostic de pleurésie est réalisé par radiographie (scopie) du thorax, échographie de la cavité pleurale, ponction pleurale et thoracoscopie diagnostique. Le traitement peut inclure un traitement conservateur (antibiotiques, AINS, thérapie par l'exercice, physiothérapie), une série de ponctions thérapeutiques ou de drainage de la cavité pleurale, des tactiques chirurgicales (pleurodèse, pleurectomie).
informations générales
La pleurésie est une inflammation des couches viscérales (pulmonaires) et pariétales (pariétales) de la plèvre. La pleurésie peut s'accompagner d'une accumulation d'épanchement dans la cavité pleurale (pleurésie exsudative) ou survenir avec la formation de dépôts fibrineux à la surface des couches pleurales enflammées (pleurésie fibrineuse ou sèche). Le diagnostic de « pleurésie » est posé chez 5 à 10 % de tous les patients traités dans des hôpitaux thérapeutiques. La pleurésie peut aggraver l'évolution de diverses maladies en pneumologie, phtisiologie, cardiologie et oncologie. Statistiquement, la pleurésie est plus souvent diagnostiquée chez les hommes d'âge moyen et âgés.

Causes de la pleurésie
Souvent, la pleurésie n'est pas une pathologie indépendante, mais accompagne un certain nombre de maladies des poumons et d'autres organes. Sur la base des causes d'apparition, la pleurésie est divisée en infectieuse et non infectieuse (aseptique).
La pleurésie d'étiologie non infectieuse provoque :
- tumeurs malignes de la plèvre (mésothéliome pleural), métastases à la plèvre dans le cancer du poumon, le cancer du sein, le lymphome, les tumeurs de l'ovaire, etc. (chez 25 % des patientes atteintes de pleurésie) ;
- lésions diffuses du tissu conjonctif (lupus érythémateux disséminé, polyarthrite rhumatoïde, sclérodermie, rhumatismes, vascularite systémique, etc.) ;
- PE, infarctus pulmonaire, infarctus du myocarde ;
- autres causes (diathèse hémorragique, leucémie, pancréatite, etc.).
Pathogénèse
Le mécanisme de développement de la pleurésie d'étiologies diverses a ses propres spécificités. Les agents responsables de la pleurésie infectieuse affectent directement la cavité pleurale et y pénètrent de diverses manières. Des voies de pénétration par contact, lymphogènes ou hématogènes sont possibles à partir de sources d'infection localisées sous-pleurales (abcès, pneumonie, bronchectasie, kyste purulent, tuberculose). L'entrée directe de micro-organismes dans la cavité pleurale se produit lorsque l'intégrité de la poitrine est violée (en cas de plaies, de blessures, d'interventions chirurgicales).
La pleurésie peut se développer en raison d'une perméabilité accrue des vaisseaux lymphatiques et sanguins lors d'une vascularite systémique, de processus tumoraux, d'une pancréatite aiguë ; violations de l'écoulement lymphatique; réduisant la réactivité générale et locale de l'organisme.
Une petite quantité d’exsudat peut être réabsorbée par la plèvre, laissant une couche de fibrine à sa surface. C'est ainsi que se forme la pleurésie sèche (fibrineuse). Si la formation et l'accumulation d'épanchement dans la cavité pleurale dépassent la vitesse et la possibilité de son écoulement, une pleurésie exsudative se développe.
La phase aiguë de la pleurésie est caractérisée par un œdème inflammatoire et une infiltration cellulaire de la plèvre, une accumulation d'exsudat dans la cavité pleurale. Lorsque la partie liquide de l'exsudat est absorbée, des amarres peuvent se former à la surface de la plèvre - des dépôts pleuraux fibrineux, conduisant à une pleurosclérose partielle ou complète (oblitération de la cavité pleurale).
Classification
La classification de la pleurésie proposée en 1984 par le professeur N.V. de l'Université médicale d'État de Saint-Pétersbourg est la plus souvent utilisée dans la pratique clinique. Poutov.
Par étiologie :
- infectieux (par agent infectieux - pleurésie pneumococcique, staphylococcique, tuberculeuse et autre)
- non contagieux (indiquant une maladie conduisant au développement d'une pleurésie - cancer du poumon, rhumatismes, etc.)
- idiopathique (d'étiologie peu claire)
Selon la présence et la nature de l'exsudat :
- exsudatif (pleurésie avec épanchement séreux, séreux-fibrineux, purulent, putréfactif, hémorragique, cholestérol, éosinophile, chyleux, mixte)
- fibrineux (sec)
Selon l'évolution de l'inflammation :
- épicé
- subaigu
- chronique
Selon la localisation de l'épanchement :
- diffuser
- enkystée ou limitée (pariétale, apicale, diaphragmatique, costodiaphragmatique, interlobaire, paramédiastinale).
Symptômes de pleurésie
Pleurésie sèche
En règle générale, étant un processus secondaire, une complication ou un syndrome d'autres maladies, les symptômes de la pleurésie peuvent prévaloir, masquant la pathologie sous-jacente. Le tableau clinique de la pleurésie sèche est caractérisé par des douleurs lancinantes dans la poitrine, aggravées par la toux, la respiration et les mouvements. Le patient est obligé de prendre position, allongé du côté douloureux, pour limiter la mobilité de la poitrine. La respiration est superficielle, douce, la moitié affectée de la poitrine est sensiblement en retard lors des mouvements respiratoires. Un symptôme caractéristique de la pleurésie sèche est un bruit de frottement pleural entendu lors de l'auscultation, une respiration affaiblie au niveau des superpositions pleurales fibrineuses. La température corporelle atteint parfois des niveaux subfébriles et la pleurésie peut s'accompagner de frissons, de sueurs nocturnes et de faiblesse.
La pleurésie sèche diaphragmatique présente un tableau clinique spécifique : douleurs dans l'hypocondre, la poitrine et la cavité abdominale, flatulences, hoquet, tensions dans les muscles abdominaux.
Le développement de la pleurésie fibrineuse dépend de la maladie sous-jacente. Chez un certain nombre de patients, les manifestations de pleurésie sèche disparaissent au bout de 2 à 3 semaines, mais des rechutes sont possibles. Dans la tuberculose, l'évolution de la pleurésie est longue, souvent accompagnée d'une exsudation d'exsudat dans la cavité pleurale.
Pleurésie exsudative
L'apparition de l'exsudation pleurale s'accompagne d'une douleur sourde du côté affecté, d'une toux sèche douloureuse par réflexe, d'un retard respiratoire dans la moitié correspondante de la poitrine et d'un bruit de frottement pleural. Au fur et à mesure que l'exsudat s'accumule, la douleur est remplacée par une sensation de lourdeur sur le côté, un essoufflement croissant, une cyanose modérée et un lissage des espaces intercostaux. La pleurésie exsudative se caractérise par des symptômes généraux : faiblesse, température corporelle fébrile (avec empyème pleural - avec frissons), perte d'appétit, transpiration. Avec une pleurésie paramédiastinale enkystée, on observe une dysphagie, un enrouement, un gonflement du visage et du cou. Avec la pleurésie séreuse causée par une forme de cancer bronchogénique, une hémoptysie est souvent observée. La pleurésie causée par le lupus érythémateux disséminé est souvent associée à une péricardite, à des lésions rénales et articulaires. La pleurésie métastatique se caractérise par une lente accumulation d'exsudat et est asymptomatique.
Une grande quantité d'exsudat entraîne un déplacement du médiastin en sens inverse, des troubles de la respiration externe et du système cardiovasculaire (une diminution significative de la profondeur de la respiration, son augmentation de la fréquence, le développement d'une tachycardie compensatoire, une diminution du sang pression).
Complications
L'issue de la pleurésie dépend en grande partie de son étiologie. En cas de pleurésie persistante, développement d'adhérences dans la cavité pleurale, fusion de fissures interlobaires et de cavités pleurales, formation d'amarres massives, épaississement des couches pleurales, développement d'une pleurosclérose et d'une insuffisance respiratoire et limitation de la mobilité du dôme de le diaphragme ne peut être exclu à l’avenir.
Diagnostique
Parallèlement aux manifestations cliniques de la pleurésie exsudative, lors de l'examen du patient, une asymétrie de la poitrine, un renflement des espaces intercostaux sur la moitié correspondante de la poitrine et un décalage du côté affecté lors de la respiration sont révélés. Le son de percussion sur l'exsudat est sourd, la bronchophonie et les tremblements vocaux sont affaiblis, la respiration est faible ou inaudible. La limite supérieure de l'épanchement est déterminée par percussion, par radiographie des poumons ou par échographie de la cavité pleurale.
En cas de pleurésie exsudative avec épanchement important, ils ont recours à son évacuation en réalisant une ponction pleurale (thoracentèse) ou un drainage. Il est recommandé de ne pas évacuer plus de 1 à 1,5 litre d'exsudat à la fois afin d'éviter les complications cardiovasculaires (dues à un redressement brutal du poumon et à un déplacement inverse du médiastin). En cas de pleurésie purulente, la cavité pleurale est lavée avec des solutions antiseptiques. Selon les indications, des antibiotiques, des enzymes, de l'hydrocortisone, etc. sont administrés par voie intrapleurale.
Dans le traitement de la pleurésie sèche, en complément du traitement étiologique, il est conseillé aux patients de se reposer. Pour soulager la douleur, des emplâtres à la moutarde, des ventouses, des compresses chaudes et des bandages serrés de la poitrine sont prescrits. Pour supprimer la toux, la codéine et le chlorhydrate d'éthylmorphine sont prescrits. Les médicaments anti-inflammatoires sont efficaces dans le traitement de la pleurésie sèche : acide acétylsalicylique, ibuprofène, etc. Après normalisation de l'état de santé et de la formule sanguine, un patient atteint de pleurésie sèche se voit prescrire des exercices de respiration pour prévenir les adhérences dans la cavité pleurale.
Afin de traiter la pleurésie exsudative récurrente, une pleurodèse est réalisée (injection de talc ou de chimiothérapie dans la cavité pleurale pour coller les couches de la plèvre). Pour traiter la pleurésie purulente chronique, ils ont recours à une intervention chirurgicale - pleurectomie avec décortication du poumon. Si la pleurésie se développe à la suite d'une lésion inopérable de la plèvre ou du poumon causée par une tumeur maligne, une pleurectomie palliative est réalisée selon les indications.
Pronostic et prévention
Une petite quantité d’exsudat peut se résoudre d’elle-même. L'arrêt de l'exsudation après élimination de la maladie sous-jacente se produit dans un délai de 2 à 4 semaines. Après évacuation du liquide (en cas de pleurésie infectieuse, y compris d'étiologie tuberculeuse), une évolution persistante avec accumulation répétée d'épanchement dans la cavité pleurale est possible. La pleurésie causée par des causes oncologiques a une évolution progressive et une évolution défavorable. La pleurésie purulente a une évolution défavorable.
Les patients ayant souffert de pleurésie sont sous observation clinique pendant 2 à 3 ans. Il est recommandé d'exclure les risques professionnels, les aliments fortifiés et riches en calories, ainsi que les rhumes et l'hypothermie.
Dans la prévention de la pleurésie, le rôle principal appartient à la prévention et au traitement des principales maladies conduisant à leur développement : pneumonie aiguë, tuberculose, rhumatismes, ainsi qu'à l'augmentation de la résistance de l'organisme à diverses infections.
La pleurésie purulente aiguë est une inflammation purulente aiguë de la plèvre. Dans la grande majorité des cas, il s'agit d'une maladie secondaire - une complication de lésions purulentes de divers organes.
La pleurésie purulente se développe parfois à la suite de la propagation d'une infection par voie lymphogène au cours de divers processus purulents de la cavité abdominale, de l'espace rétropéritonéal : cholécystite purulente, appendicite, pancréatite, ulcère gastrique perforé, abcès sous-phrénique, péritonite, paranéphrite, etc. de pleurésie purulente aiguë métastatique dans le sepsis est décrit, de phlegmon, d'ostéomyélite et d'autres processus purulents de diverses localisations. On rapporte des pleurésies causées par une infection spécifique ou mixte avec la scarlatine, la rougeole, le typhus, etc.
Les agents responsables de la maladie sont divers micro-organismes pyogènes. Lors de l'examen bactériologique du pus de la plèvre, on retrouve le plus souvent des streptocoques (jusqu'à 90 %), moins souvent des staphylocoques et des pneumocoques. Chez les enfants, le pneumocoque est le plus fréquent (jusqu'à 70 %). Une flore mixte est souvent observée.
La plèvre réagit différemment à l’infection, qui dépend de la virulence de celle-ci et de la réactivité de l’organisme.
Avec une infection faiblement virulente, un petit épanchement fibrineux se forme, collant la plèvre viscérale et pariétale, ce qui contribue à la formation d'adhérences et d'adhérences autour de la source d'infection - c'est une pleurésie sèche. Des microbes plus virulents provoquent la formation d'un exsudat abondant - pleurésie exsudative, qui, avec une virulence élevée de la microflore, devient de nature purulente.
Il existe plusieurs classifications de pleurésie purulente :
1) par agent pathogène - streptocoque, pneumocoque, staphylocoque, diplocoque, mixte, etc.
2) selon la localisation du pus : a) libre - total, moyen, petit ; b) enkysté - multi-chambre et mono-chambre (basal, pariétal, paramédiastinal, interlobaire, apical) ;
3) selon les caractéristiques pathologiques : a) purulent aigu ; b) putréfiant ; c) purulent-putréfiant;
4) selon la gravité du tableau clinique : a) septique ; b) lourd ; c) moyenne ; d) les poumons.
Symptomatologie et clinique. Le tableau clinique de la pleurésie purulente aiguë se superpose aux manifestations cliniques de la maladie primaire (pneumonie, abcès du poumon, etc.) dont elle constitue une complication. La maladie débute par une douleur lancinante intense d'un côté ou de l'autre de la poitrine, s'intensifiant fortement avec la respiration et la toux.
La température monte jusqu'à 39-40°, la toux sèche s'intensifie, le pouls devient fréquent et petit. L'augmentation de la douleur lancinante lorsque l'on essaie d'approfondir la respiration entraîne une respiration superficielle et fréquente, ce qui entraîne une augmentation de l'hypoxie. Avec une augmentation de la quantité d'exsudat, les couches pleurales s'écartent et la douleur diminue quelque peu, mais la compression du poumon par l'exsudat réduit la surface respiratoire des poumons et un essoufflement apparaît.
Lors de l'examen du patient, on note une augmentation de la moitié de la poitrine du côté du processus, un élargissement des espaces intercostaux et un retard respiratoire. Les tremblements vocaux du côté affecté sont atténués.
Dans la partie inférieure du champ pulmonaire - bruit de percussion étouffé et respiration affaiblie, parfois des bruits de frottement pleural, des râles secs ou humides sont détectés, les excursions pulmonaires sont limitées.
Avec la progression de la maladie, l'accumulation de pus dans la plèvre, l'état général du patient se détériore, la température reste élevée, parfois les fluctuations entre les températures du matin et du soir atteignent 2-2,5°, la douleur devient moins intense, une sensation de plénitude thoracique apparaît, la faiblesse générale augmente, l'appétit disparaît.
A la percussion, on note une matité, sa bordure est plus haute à l'arrière, plus basse à l'avant (ligne Demoiseau), au-dessus et médialement la matité est un son clair de percussion dans une zone ressemblant à un triangle en forme, qui correspond au contour du poumon, pressé par l'épanchement jusqu'à sa porte.
L'accumulation de pus entraîne un déplacement du médiastin vers le côté sain, de sorte qu'au bas de la colonne vertébrale du côté sain, il existe une matité triangulaire au-dessus des organes médiastinaux déplacés. La matité cardiaque est déplacée par l'exsudat vers le côté sain. En cas de pleurésie du côté gauche avec un épanchement important, le diaphragme s'abaisse et l'espace de Traube disparaît donc.
A l'auscultation, dans la zone de matité, il n'y a absolument aucun bruit respiratoire ; au-dessus de la matité, une respiration affaiblie et des bruits de frottement pleural sont détectés. Les modifications sanguines sont caractérisées par une diminution du pourcentage d'hémoglobine, une augmentation du nombre de leucocytes, une neutrophilie avec un déplacement vers la gauche et une accélération du ROE.
Souvent, la pleurésie purulente aiguë se développe dès le début de la maladie sous forme enkystée, ce qui s'explique par la présence d'adhérences pleurales et d'adhérences dues à des maladies antérieures. La localisation, la combinaison des cavités et leurs tailles peuvent être très diverses.
Schématiquement, la pleurésie peut être divisée en pleurésie basale, pariétale, paramédiastinale, apicale, interlobaire, unique et multiple.
Les manifestations cliniques générales de la pleurésie enkystée sont presque les mêmes que celles des pleurésies libres, mais un peu moins prononcées. On note un mauvais état général, des douleurs thoraciques localisées, de la toux, une température élevée, une leucocytose avec neutrophilie, etc.. Les données de percussion et d'auscultation ne peuvent être obtenues qu'avec une localisation apicale et pariétale du processus.
Complications de la pleurésie purulente. Si la cavité pleurale n'est pas suffisamment débarrassée du pus, celui-ci se fraie un chemin dans les lits musculaires et le tissu sous-cutané de la paroi thoracique, le plus souvent le long de la ligne médio-axillaire. Avec une inflammation purulente de la plèvre viscérale, le processus se propage le long des voies lymphatiques, impliquant les sections corticales du parenchyme pulmonaire, puis les sections plus profondes du poumon avec les ganglions lymphatiques de la racine.
Avec une pleurésie purulente prolongée, la paroi de la bronche peut fondre avec la formation d'une fistule bronchopleurale; lorsque le poumon s'effondre, des processus sclérotiques irréversibles s'y développent.
Diagnostique. Des difficultés à diagnostiquer une pleurésie purulente surviennent dans les cas où elle se développe dans le contexte d'une pneumonie non résolue ou d'un abcès pulmonaire. Un examen radiographique est d'une grande importance pour clarifier le diagnostic, qui permet d'établir la présence d'un assombrissement homogène de la cavité pleurale, le niveau de liquide dans la plèvre, l'état du tissu pulmonaire comprimé, le degré de déplacement de le cœur et les vaisseaux sanguins, les limites du pus et le tissu pulmonaire aéré au-dessus. S'il y a un processus inflammatoire dans le poumon comprimé, des ombres focales sont visibles sur le fond du tissu pulmonaire. Du côté atteint, le diaphragme est immobile. Avec l'empyème libre, le sinus costophrénique n'est pas visible. Si un éclaircissement est constaté dans sa zone, cela permet de suspecter la présence d'une pleurésie enkystée. L'observation radiologique dynamique est particulièrement importante.
Pour clarifier le diagnostic, une ponction test de la cavité pleurale est cruciale, ce qui permet de déterminer la nature de l'épanchement et de l'examiner bactériologiquement.
La pleurésie purulente aiguë doit être différenciée d'un abcès du poumon, d'un kyste suppurant, d'un abcès sous-phrénique, d'un échinocoque suppurant, d'un cancer du poumon avec inflammation et épanchement périfocal, d'une pneumonie interstitielle du lobe inférieur, etc.
Il est particulièrement difficile de distinguer un abcès d'une pleurésie enkystée. Un signe différentiel important est une toux accompagnée de grandes quantités d'expectorations nauséabondes, caractéristique d'un abcès. L'auscultation avec abcès montre un tableau assez hétéroclite : respiration tantôt bronchique, tantôt affaiblie, respiration sifflante sèche et humide. Avec la pleurésie, les bruits respiratoires sont affaiblis ou absents. Radiologiquement, en cas d'abcès, on observe une ombre arrondie avec un bord inférieur distinct ; en cas de pleurésie, la limite inférieure n'est pas déterminée. La pleurésie est caractérisée par un déplacement du médiastin, un remplissage du sinus costophrénique et des modifications du niveau de liquide lors du changement de position.
Avec les kystes purulents, contrairement à la pleurésie, l'état général des patients souffre moins ; il y a une toux avec une production abondante d'expectorations ; à l'examen radiologique, le kyste est caractérisé par des contours arrondis de l'ombre et une éclaircie dans le sinus costophrénique.
Une caractéristique distinctive du tableau clinique d'un abcès sous-diaphragmatique est l'intensité importante de la douleur et de la tension musculaire dans l'hypocondre droit, souvent une hypertrophie du foie et l'apparition d'un ictère. L'anamnèse comprend des indications de grippe, de pneumonie ou d'une maladie purulente. Un examen radiographique révèle un dégagement du sinus costophrénique ; une bulle de gaz est parfois visible au-dessus du niveau du liquide.
Le développement d'une pleurésie sympathique avec épanchement séreux complique considérablement le diagnostic différentiel. Dans ces cas, une ponction diagnostique est d’une grande aide. La détection de pus lors d'une ponction à travers le diaphragme et de liquide séreux avec une ponction plus haute de la plèvre confirme la présence d'un abcès sous-diaphragmatique. La localisation profonde de l'abcès enkysté avec empyème interlobaire rend le diagnostic extrêmement difficile. L'examen radiologique permet d'établir la présence de tissu triangulaire ou fusiforme situé le long de la fissure interlobaire. Cependant, il convient de garder à l'esprit qu'une telle ombre peut être provoquée par une lésion du lobe moyen à droite ou du segment lingulaire à gauche.
Les empyèmes apicaux sont difficiles à distinguer du cancer du poumon apical. Avec une localisation basale de l'abcès, il est difficile de déterminer l'accumulation de pus supra- ou sous-phrénique. L'examen radiologique et la ponction test sont d'une importance décisive.
Traitement. La pleurésie purulente aiguë étant le plus souvent une maladie secondaire, son traitement ne peut réussir qu'avec un traitement simultané de la maladie primaire.
Toutes les méthodes de traitement de la pleurésie purulente visent essentiellement à réduire l'intoxication, à augmenter les forces immunobiologiques du corps, à éliminer l'hypoxémie et à améliorer le fonctionnement des organes vitaux.
UN). Traitement conservateur de la pleurésie : antibiothérapie (par voie parentérale et locale avec ponctions répétées). Les ponctions sont répétées, le pus est éliminé et des antibiotiques à large spectre sont introduits dans la cavité pleurale avec une détermination préalable de la sensibilité de la flore. La ponction est réalisée dans le respect de toutes les règles d'asepsie sous anesthésie locale. Le point le plus ennuyeux est déterminé au préalable. Selon les indications disponibles dans la littérature et les données de notre clinique, la pleurésie purulente est guérie chez 75 % des patients par des ponctions répétées.
Une grande attention doit être accordée à la désintoxication et à la thérapie réparatrice (transfusion sanguine, plasma, substituts protéiques, glucose, administration de vitamines, alimentation riche en calories, etc.). L'oxygénothérapie, les cardiaques et les sédatifs sont utilisés selon les indications.
b) Traitement chirurgical. Des méthodes chirurgicales fermées et ouvertes sont utilisées. Les deux méthodes ont pour objectif de créer des conditions défavorables au développement de l'infection en éliminant le pus et en créant des conditions favorables à la régénération des tissus.
1. Avec la méthode chirurgicale fermée, le drainage est inséré dans la plèvre à travers l'espace intercostal, l'extrémité externe du drainage est reliée à un dispositif d'aspiration active constante du pus (pompe à jet d'eau, dispositif d'aspiration à trois flacons, etc. ).
Le drainage peut être inséré dans la plèvre et à travers le lit de la côte réséquée. Dans ce cas, les tissus mous autour du drainage sont suturés, fixés à la peau et l'extrémité externe est fixée à un dispositif d'aspiration active.
S'il n'y a pas d'appareil d'aspiration active, une valve fabriquée à partir du doigt d'un gant en caoutchouc est placée à l'extrémité du drainage et descendue dans une bouteille de liquide antiseptique suspendue sous le patient.
2. Avec la méthode chirurgicale ouverte, la plèvre est largement ouverte à travers le lit de la côte réséquée. Un large drainage est inséré dans la cavité pleurale sans la relier à l'appareil d'aspiration. Cette méthode est désormais rarement utilisée.
Les méthodes de traitement fermées présentent l'avantage qu'après l'élimination du pus, une pression négative se forme dans la cavité pleurale. Cela favorise l'expansion rapide du poumon, la fusion de la plèvre viscérale et pariétale et l'élimination de l'inflammation purulente.
Avec les méthodes ouvertes, l'air entrant dans la plèvre empêche l'expansion du poumon, fixe le poumon affaissé avec des cicatrices, des adhérences et contribue au développement de la pneumosclérose, de la cavité pleurale résiduelle et de la pleurésie chronique. Cependant, s'il y a de gros caillots de fibrine, une séquestration de tissu pulmonaire, etc. dans la cavité pleurale, la vidange ouverte de la cavité présente des avantages. Après une thoracotomie large, des pleurésies enkystées à cavités multiples se forment moins souvent qu'avec un drainage fermé.
Le choix de la méthode d'évacuation du pus doit être individuel, en tenant compte des avantages et des inconvénients de chacune d'elles.
c) Traitement postopératoire. Dans la période postopératoire, un écoulement constant de pus de la cavité est assuré, l'infection est combattue, des mesures sont prises pour augmenter la résistance du corps et dilater rapidement le poumon.
Assurer une bonne vidange de la cavité pleurale du pus nécessite une surveillance constante de l'état du drainage et une surveillance radiographique régulière de la quantité de liquide dans la cavité pleurale. Il est nécessaire de s'efforcer d'évacuer complètement le pus autant que possible. L'exsudat doit être aspiré lentement, car une vidange rapide peut conduire non seulement à une hyperémie ex vasio, mais également à un déplacement brutal du médiastin, ce qui entraînera de graves troubles des fonctions cardiaques et respiratoires.
L'antibiothérapie est réalisée en tenant compte de la sensibilité de la microflore : le premier jour après l'intervention chirurgicale, les doses d'antibiotiques doivent être importantes. Ils sont administrés à la fois par voie intramusculaire et localement à l'aide d'une ponction au point supérieur de la cavité purulente.
Pour réduire l'intoxication et augmenter la force immunobiologique, des transfusions sanguines et plasmatiques sont effectuées, du glucose et des vitamines sont administrés et une nutrition riche en calories est fournie. Les exercices de respiration thérapeutique sont d'une grande importance pour l'expansion précoce des poumons.
Manuel de chirurgie clinique, 1967.
La pleurésie purulente est considérée comme l'une des lésions complexes et dangereuses qui peuvent être diagnostiquées chez des patients d'âges et de sexes différents. Avec cette pathologie, la membrane pulmonaire est affectée et une grande quantité de pus se forme à l'intérieur de l'organe.. Le plus souvent, le pyothorax (pleurésie purulente) se développe à la suite de la pathologie sous-jacente et est rarement diagnostiqué séparément. Les raisons du développement d'une pleurésie avec pus peuvent être très différentes et, en l'absence de soins médicaux rapides, la mort du patient peut survenir.
Causes de la maladie
En effet, la pleurésie pulmonaire n'est pas considérée comme une pathologie indépendante. Habituellement, une telle maladie commence son développement à la suite de la progression d'autres pathologies dans le corps.. Toutes les causes de pleurésie purulente peuvent être divisées en infectieuses et non infectieuses. Des causes infectieuses peuvent provoquer l'accumulation de pus dans les poumons :
Parmi les pathologies pouvant provoquer une suppuration pleurale figurent les maladies pulmonaires et intestinales chroniques, ainsi que l'alcoolisme et le diabète.
Les causes non infectieuses de pleurésie purulente des poumons comprennent :
- néoplasmes malins affectant la paroi externe des poumons ;
- destruction du tissu conjonctif.
Compte tenu de l'étiologie, le mécanisme de développement de cette forme de pleurésie diffère également. Des maladies telles que la pancréatite aiguë, la vascularite et les tumeurs peuvent provoquer une pleurésie purulente des poumons..
Au cours de l'inflammation, une petite quantité de liquide peut s'accumuler, qui est progressivement absorbée par la membrane pulmonaire et la formation d'une couche de fibrine commence.
Image clinique
 Avec cette forme de pleurésie, les symptômes suivants peuvent survenir :
Avec cette forme de pleurésie, les symptômes suivants peuvent survenir :
- il y a une sensation de lourdeur et de douleur ;
- on observe un affaiblissement de tout le corps;
- gêné par une toux constante;
- un essoufflement apparaît;
- la température augmente;
- il y a une sensation de plénitude sur le côté ;
- la respiration est altérée, c'est-à-dire qu'une personne ne peut pas respirer profondément et complètement.
En cas de pleurésie, le patient se plaint généralement de douleur, mais lorsque du pus se forme, il commence à diminuer. La pleurésie purulente se caractérise par une toux sans production d'expectorations, particulièrement douloureuse la nuit. Avec le développement de cette forme de pathologie pulmonaire, en tant que complications après toute infection ou maladie, l'apparition d'expectorations avec exsudat purulent peut être observée.
L'un des signes caractéristiques de la pleurésie purulente est une augmentation de la température corporelle jusqu'à 39-40 degrés. En fait, la fièvre peut tourmenter le patient pendant une longue période ou survenir périodiquement.
Avec une telle pathologie, l’état de la personne est assez grave et il est important de lui apporter une assistance qualifiée dans les plus brefs délais.
En l'absence d'un traitement efficace et rapide, un exsudat purulent peut pénétrer dans la cavité pleurale. Avec la progression de la pathologie dans le corps, une accumulation non seulement d'exsudat purulent, mais également d'air est possible dans la plèvre.
Cette condition dangereuse peut s'accompagner de douleurs et d'essoufflements chez une personne.
Lorsqu'une maladie purulente évolue vers une forme avancée, des cicatrices et des adhérences peuvent se former sur les tissus pulmonaires.. Une personne peut recevoir un diagnostic de bronchectasie et l'inflammation aiguë devient chronique avec des rechutes fréquentes.
Conséquences de la pathologie
 Le pus dans les poumons est une maladie potentiellement mortelle. Si la pleurésie purulente n'est pas traitée à temps, une personne peut tout simplement mourir. Le fait est que la progression ultérieure d'une telle maladie peut provoquer le développement d'un abcès du tissu pulmonaire. Lorsque le sac purulent se rompt, l'infection se propage dans la cavité pleurale. La conséquence d'une condition aussi dangereuse est souvent une pneumonie, l'apparition de kystes et même une gangrène.
Le pus dans les poumons est une maladie potentiellement mortelle. Si la pleurésie purulente n'est pas traitée à temps, une personne peut tout simplement mourir. Le fait est que la progression ultérieure d'une telle maladie peut provoquer le développement d'un abcès du tissu pulmonaire. Lorsque le sac purulent se rompt, l'infection se propage dans la cavité pleurale. La conséquence d'une condition aussi dangereuse est souvent une pneumonie, l'apparition de kystes et même une gangrène.
Lorsqu'une poche purulente éclate, la température d'une personne augmente fortement, son rythme cardiaque augmente également sensiblement et une toux sévère commence à la gêner. Le patient commence à se plaindre d'une respiration rapide et une percée de l'abcès provoque le développement d'une hypoxie.
Lorsque la pleurésie purulente passe à un stade compliqué, la zone enflammée du sternum augmente sensiblement en taille. Avec la progression de la maladie, une intoxication grave de tout le corps commence et la formation d'un grand volume d'exsudat purulent provoque une augmentation de l'espace entre les côtes et des problèmes respiratoires. En l'absence de soins médicaux rapides, la conséquence d'une maladie aussi purulente peut être des adhérences et des calcifications. Possibilité de restriction sévère de la mobilité des organes et développement d'une insuffisance cardiaque.
Méthodes de diagnostic
 Pour identifier la pleurésie purulente, un ensemble de mesures est prescrit, sur la base des résultats desquelles une certaine conclusion est tirée. Les procédures de diagnostic obligatoires comprennent :
Pour identifier la pleurésie purulente, un ensemble de mesures est prescrit, sur la base des résultats desquelles une certaine conclusion est tirée. Les procédures de diagnostic obligatoires comprennent :
- étude des plaintes des patients;
- recueil d'histoires pathologiques;
- examen général du patient;
- tests de laboratoire.
Parmi les modalités d'examen complémentaires, doivent être prescrites :
- Une radiographie pulmonaire est réalisée dans diverses projections;
- la fluoroscopie est indiquée en cas d'accumulations enkystées de pus ;
- Échographie de la cavité pleurale.
De plus, pour confirmer le caractère purulent de la maladie, une étude bactériologique des crachats et du liquide de la plèvre est réalisée, qui est collectée par ponction. Grâce à cette procédure, il est possible de déterminer le type de maladie et de prescrire un traitement efficace.
La méthode la plus informative pour détecter la pleurésie purulente est la radiographie pulmonaire.. Avec son aide, il est possible d'identifier le foyer de localisation du processus pathologique, le degré de collapsus pulmonaire et le volume d'exsudat accumulé. Sur la base des résultats radiographiques, le médecin décide de la nécessité d'une intervention chirurgicale d'urgence et détermine le point de ponction et de drainage.
Élimination de la maladie
Si le médecin soupçonne le développement d'une pleurésie purulente, le patient doit être hospitalisé. L'élimination d'une telle pathologie est réalisée dans les domaines suivants :
- normalisation de l'état du patient;
- élimination des troubles respiratoires;
- élimination de la cause qui a provoqué le développement de l'inflammation.
Dans la plupart des cas, cette maladie est de nature infectieuse, le traitement est donc effectué avec la prescription d'antibiotiques et d'anti-inflammatoires.
 Le traitement médicamenteux des maladies pulmonaires est effectué à l'aide d'antibiotiques puissants. Le fait est que la thérapie antibactérienne permet d'arrêter la prolifération des bactéries dans le corps humain et de provoquer leur mort. Il est conseillé au patient d'administrer une solution saline et du glucose pour rétablir l'équilibre hydrique et électrolytique. Ce traitement accélère la filtration rénale et libère le corps humain des toxines en peu de temps.
Le traitement médicamenteux des maladies pulmonaires est effectué à l'aide d'antibiotiques puissants. Le fait est que la thérapie antibactérienne permet d'arrêter la prolifération des bactéries dans le corps humain et de provoquer leur mort. Il est conseillé au patient d'administrer une solution saline et du glucose pour rétablir l'équilibre hydrique et électrolytique. Ce traitement accélère la filtration rénale et libère le corps humain des toxines en peu de temps.
Le traitement médicamenteux de la pleurésie purulente peut être réalisé avec la prescription des groupes de médicaments suivants :
- les glucocorticoïdes aident à éviter la synthèse de composants anti-inflammatoires ;
- les anti-inflammatoires non stéroïdiens aident à éliminer rapidement la douleur ;
- les diurétiques débarrassent rapidement le corps du patient des liquides accumulés et ralentissent l’absorption du sodium et du potassium.
Si une pleurésie sèche est détectée chez un patient, l'élimination de la maladie est réalisée dans le strict respect du repos au lit. Un traitement avec des agents ayant des effets antimicrobiens, analgésiques et anti-inflammatoires sur le corps est indiqué.
Le traitement conservateur de la pleurésie purulente comprend la prise de médicaments qui ont un effet antitumoral et anti-infectieux sur la source de l'inflammation. Une place particulière dans le traitement de la pleurésie est accordée à une nutrition spéciale contenant la quantité requise de protéines et de vitamines. Il est conseillé au patient d'éviter complètement le sel et de limiter sa consommation de liquide..
L’élimination de ces lésions pulmonaires purulentes n’est effectuée que dans un établissement médical, car une lutte indépendante contre la maladie à domicile peut constituer une menace pour la vie du patient et entraîner de graves conséquences. La tâche principale est de prévenir la destruction des tissus. Ainsi, chaque jour, le patient subit une ponction, rince la cavité avec des antiseptiques et applique un drainage.
S'il n'y a aucun effet positif pendant le traitement médicamenteux, les médecins décident de la nécessité d'une intervention chirurgicale. Lors de l'intervention chirurgicale, les cicatrices formées sur la plèvre ou ses feuillets pariétaux sont enlevées.
Lorsque les premiers signes de pleurésie purulente apparaissent, vous devez consulter un médecin dès que possible. Cela vous permettra de commencer à traiter la maladie dès le début de son développement et d'éviter des conséquences dangereuses.