À propos du statut Système endocrinien peut être jugé indirectement par l'examen de la peau, de la graisse sous-cutanée, du développement physique, de la somatométrie, puisque la majorité glandes endocrines non disponible pour la recherche directe, sauf glande thyroïde, les testicules chez les garçons et thymus chez les nourrissons lorsqu'elle augmente.
La palpation de la glande thyroïde est effectuée avec des doigts pliés, placés profondément derrière les bords extérieurs des muscles sternocléidomastiaux et pénétrant progressivement dans la surface postérolatérale des lobes latéraux de la glande thyroïde. Les pouces sont placés sur la face antérieure des lobes latéraux de la glande. Lors de la déglutition, la glande se déplace vers le haut et son glissement à ce moment-là le long de la surface des doigts facilite grandement l'examen par palpation. L'isthme de la glande thyroïde est examiné à l'aide de mouvements de glissement des doigts le long de sa surface dans le sens de haut en bas, vers le manubrium du sternum. Lors de la palpation de la glande thyroïde, il est nécessaire de noter sa taille, ses caractéristiques de surface, la nature de l'hypertrophie (diffuse, nodulaire, diffuse-nodulaire), la consistance de ses parties ramollies, la mobilité (déplacement lors de la déglutition), la pulsation.
Palpation des testicules : il faut noter si les testicules sont descendus ou non dans le scrotum, noter la forme, la consistance, la présence de phoques, d'hydropisie, etc., la longueur et le diamètre des testicules.
Une hypertrophie du thymus peut être identifiée par percussion. La percussion est douce, directe, semblable à la définition du symptôme de la coupe philosophale (voir organes respiratoires). La présence d’une matité à l’extérieur du sternum est suspecte d’une hypertrophie du thymus.
L'étude du système endocrinien comprend également des symptômes d'excitabilité mécanique accrue des muscles (avec spasmophilie). A cet effet, déterminez :
1. Signe de Chvostek - taper sur la fosse canine avec un marteau à percussion entraîne une contraction des muscles de la paupière, et parfois de la lèvre supérieure.
2. Signe de Trousseau - lors de la pose d'un garrot ou de la compression du milieu de l'épaule avec une main, la main de l'enfant prend la forme de la main de l'obstétricien (spasme carpopédien).
3. Signe de Lyust - en tapant avec un marteau derrière la tête du péroné ou en comprimant muscle du mollet entre le tiers moyen et le tiers inférieur, nous obtenons l'abduction du pied.

Méthodes de recherche supplémentaires méthodes supplémentaires examens : Laboratoire Radio-isotopes fonctionnels à rayons X, échographie Autres (invasifs) Plan pour un examen rationnel des patients atteints des maladies les plus courantes
Glandes endocrines et leurs hormones Hypothalamus Releasing hormones vasopressine et ocytocine, qui sont synthétisées dans l'hypothalamus et déposées dans la neurohypophyse ( lobe postérieur) Corticotropine hypophysaire (ACTH) Somatotropine (STH) Thyrotropine (TSH) Follitropine (FSH) Lutropine (hormone lutéinisante LH) Prolactine (hormone lactotrope PRL) Mélanotropine (hormone stimulant les mélanocytes)







Structure de la fonction endocrinienne (V.B. Rosen, 1980) Biosynthèse et sécrétion d'hormones dans la glande Régulation et autorégulation de la fonction glandulaire Transport des hormones sécrétées dans le sang Métabolisme des hormones en périphérie, leur excrétion Interaction des hormones avec les tissus réactifs NB ! La perturbation de n'importe quel composant de la fonction endocrinienne peut entraîner sa perturbation et le développement d'une maladie.

Endocrinopathies Maladie d'Itsenko-Cushing Gigantisme Acromégalie Nanisme hypophysaire Obésité Diabète sucré DTG Goitre endémique Thyroïdite Adénome toxique et cancer de la thyroïde Insuffisance surrénalienne aiguë et chronique Phéochromocytome Hyperparathyroïdie Hypoparathyroïdie Diabète insipide Syndrome ménopausique
Plaintes Faiblesse : générale ( manifestation extrême elle - adynamie) - un symptôme d'hypocortisolisme ; musculaire – diabète, hyperthyroïdie, hypothyroïdie, hypercortisolisme ; Modifications de la fonction du système nerveux : irritabilité, larmoiement, sautes d'humeur rapides (tachypsie) - thyréotoxicose, hyperestrogénie, ménopause pathologique ; bradypsychisme (somnolence, paresse, perte de mémoire) – hypothyroïdie ;

Plaintes : Maux de tête dus à des tumeurs hypophysaires, acromégalie, maladie d'Itsenko-Cushing, thyréotoxicose, hypothyroïdie ; Douleurs aux jambes, paresthésies, crampes avec diabète (neuropathie), hypercortisolisme (ostéoporose ou spondylarthrose) ; Palpitations, cardialgie, hypertension avec phéochromocytome, hypothyroïdie, diabète, hypercortisolisme ; hypotension due à une insuffisance surrénalienne, hypothyroïdie ; Perte de cheveux due à l'hypothyroïdie ;
Plaintes : Soif, polyurie, modérée dans le diabète sucré et élevée dans le diabète insipide ; Démangeaisons cutanées associées au diabète ; Modifications de l'appétit : anorexie - hypocortisolisme, hypopituitarisme, hypothyroïdie, anorexie mentale ; augmenté – diabète, hypercortisolisme, thyréotoxicose, obésité hypothalamique ; Troubles de la puberté, infertilité, dysménorrhée, ménorragie, impuissance ; Troubles de la croissance.

Anamnèse Morbi Moment et raisons de survenue des troubles Dynamique de développement de la maladie Résultats de l'examen Efficacité du traitement antérieur Conscience des patients Consentement thérapeutique Vitae Hérédité Maladies (virales, à tuberculose, auto-immunes, métaboliques, tumeurs), traumatismes, chirurgie Stress Antécédents gynécologiques

Examen Troubles de la croissance Croissance rapide- hyperfonctionnement de l'adénohypophyse, retard de croissance - avec hypothyroïdie, hypopituitarisme, proportions - croissance élevée et membres longs avec hypogonadisme; proportions corporelles enfantines et petite taille avec nanisme hypophysaire ; féminisation et masculinisation; modifications du crâne, des mains et des pieds avec adénome hypophysaire (acromégalie) dues à une croissance périostée accrue sous l'influence de la somatotropine ;




Examen du poids corporel : diminution du poids corporel en cas de thyréotoxicose, de diabète, d'hypocortisolisme ; augmentation du poids corporel en cas d'hypothyroïdie, de diabète, d'hypercortisolisme ; répartition de la graisse sous-cutanée : uniforme – avec obésité nutritionnelle-constitutionnelle ; type dysplasique avec obésité cérébrale ou hypothalamique (obésité excessive du tronc avec plénitude moins prononcée des membres)
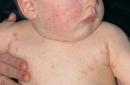
Inspection Couleur de la peau, humidité, turgescence : bronze dans les zones ouvertes et aux endroits de frottement des vêtements, plis avec pigmentation des muqueuses (hypocortisolisme), marbrures, motif vasculaire prononcé, couleur rouge violacé, visage en forme de lune, vergetures (hypercortisolisme). ); sécheresse, desquamation, diminution de la turgescence cutanée, vasodilatation (rubéose), pyodermite, furonculose, mycose, la peau qui gratte, ulcères trophiques, caroténémie, lipodystrophie, xanthomatose, nécrobiose lipoïdique dans le diabète ;




Dérivés cutanés d'inspection : Secs cheveux cassants, leur perte sur la tête, au niveau des parties externes des sourcils en cas d'hypothyroïdie ; Croissance des cheveux selon le type masculin, poils rêches sur le corps avec chute des cheveux sur la tête due à l'hypercortisolisme ; Poils clairsemés du visage chez les hommes souffrant d'hypogonadisme ; Hirsutisme; Épaississement des ongles, hyperkératose sous-unguéale dans le diabète.


Inspection La forme du cou change avec l'hypertrophie de la glande thyroïde. Hypertrophie diffuse et uniforme de la glande thyroïde ; S-m Marie - petit tremblement symétrique des doigts des bras tendus ; S-m "poteau télégraphique" - un tremblement prononcé du patient, ressenti en touchant la poitrine.

Symptômes oculaires Le signe de Kraus - les yeux brillants ; Expansion de la fissure palpébrale ; Sm Graefe: lorsque la vision fixe un objet descendant lentement vers le bas, une section de la sclère entre la paupière supérieure et le bord de l'iris est exposée ; S-m de Kocher - le même lors du déplacement d'un objet de bas en haut ;

Ophtalmique symptômes S-m Delrymple - idem lors de la fixation d'un objet avec vision dans un plan horizontal ; Syndrome de Rosenbach - tremblement des paupières avec yeux fermés; S de Geoffroy - incapacité à former des plis sur le front ; S-m Shtelvaga - clignotement rare ; Trouble de Mobius – violation de la convergence.



Palpation de la glande thyroïde Modérément dense, douloureuse avec thyroïdite ; Dense, inégalement élargi, aux contours flous, avec des nœuds, immobile lorsque formation maligne; Élastique, à surface lisse et uniforme, mobile en cas de goitre endémique ;


La percussion a une valeur limitée révèle excitabilité neuromusculaire pour l'hypoparathyroïdie : taper avec un marteau à percussion sous l'apophyse zygomatique le long de la ligne reliant le tragus de l'oreille à la commissure de la bouche provoque la contraction des muscles de la commissure de la bouche, des ailes du nez et de l'œil (voir Khvostek 1) , ailes du nez et commissures de la bouche (voir Khvostek 2), uniquement muscles des commissures de la bouche (sm Khvostek 3) ; changements provenant d’autres organes et systèmes



Programme d'examen Méthodes de laboratoire OA du sang, des urines, des selles, détermination de la microalbuminurie, profil glucosurique, profil glycémique, hémoglobine glycosylée, profil lipidique, protéinogramme, créatinine, urée, transaminases, électrolytes, excrétion urinaire d'iode,

Méthodes de laboratoire pour les hormones dans le sang (facteurs de libération, insuline, thyroxine, triiodothyronine, œstrogènes, progestérone, prolactine, testostérone, somatotropine, catécholamines, corticostérone), dans la salive (testostérone, cortisol, catécholamines) et dans l'urine (catécholamines), anticorps dirigés contre les cellules thyroïdiennes. , pancréas, lymphocytes B et T, immunoglobulines

ECG fonctionnel aux rayons X Rhéoencéphalogramme, électroencéphalogramme Médicament tests fonctionnels Détermination du métabolisme basal Détermination de l'excitabilité électrique des muscles dans l'hypoparathyroïdie Radiographie du crâne, du squelette de la main, pneumopelviographie Angiographie Radiographie ou imagerie par résonance magnétique

Échographie, radio-isotope Autres échographies des glandes surrénales, de la glande thyroïde, des organes cavité abdominale, bassin, reins Balayage radio-isotopique des glandes endocrines (thyroïde et pancréas) Biopsie à l'aiguille glande thyroïdeCONSULTATIONS avec un ophtalmologiste, neurologue du fond d'œil

Planifier un examen rationnel des patients présentant une pathologie thyroïdienne OA du sang, de l'urine, des selles, du profil lipidique, du protéinogramme, du glucose, des transaminases, du dosage de la thyroxine, de la triiodothyronine, des anticorps dirigés contre les cellules thyroïdiennes, des lymphocytes B et T, des immunoglobulines dans l'ECG sanguin Tomodensitométrie Échographie de la glande thyroïde, balayage des radio-isotopes glande thyroïde Ponction de la glande thyroïde Fundus, consultation d'un ophtalmologiste Consultation d'un neurologue

Plan pour un examen rationnel des patients atteints de diabète sucré OA du sang, de l'urine, des selles, détermination de la microalbuminurie, profil glucosurique, profil glycémique, hémoglobine glycolysée, profil lipidique, protéinogramme, créatinine, urée, transaminases, électrolytes, insuline sanguine, anticorps anti-pancréas cellules ECG, rhéoencéphalogramme échographie reins, organes abdominaux Fundus Consultation avec un neurologue

Lecture recommandée Balabolkin M.I. Diabétologie. M : Médecine, 2000 ; 672 Bogdanovitch V.L. Diabète sucré (traitement et prévention). N. Novgorod : Maison d'édition NGMA, 1997 ; 196 Dedov I.I., Shestakova M.V., Maksimova M.A. Programme cible fédéral « Diabète sucré » ( Des lignes directrices). M.Media Sphère, 2002 ; 88 Dreval A.V. Diagnostic des maladies (méthode d'entretien). M. : « Médecine », 1994 ;160 Endocrinologie / Efimov A.S., Bondar P.N., Zelinsky B.A. Sous. éd. COMME. Efimova. K. : École Vishcha, 1983 ; 328


MÉTHODES D'ÉTUDE DU SYSTÈME ENDOCRINE
Indirectement, la taille de l'hypophyse est jugée par la taille, la forme et la structure de la selle turcique sur les radiographies. Actuellement, la tomodensitométrie (TDM) et l'imagerie par résonance magnétique (IRM) sont réalisées.
Pour déterminer état fonctionnel L’hypophyse utilise des méthodes radio-immunologiques pour étudier les niveaux d’hormones dans le sang de l’enfant.
L'hormone de croissance est déterminée à la concentration la plus élevée chez les nouveau-nés, ce qui est associé à une lipolyse accrue et à une diminution de la glycémie au cours de la période postnatale. Mise en valeur naturelle l'hormone de croissance se produit pendant le sommeil nocturne. Pour évaluer le niveau d'hormone de croissance, son contenu basal est déterminé, ainsi que sa libération après tests de provocation, comme l’administration d’insuline.
La plupart haut niveau L'ACTH est également observée chez les nouveau-nés, assurant des processus d'adaptation, puis son niveau diminue.
Le niveau de TSH chez les nouveau-nés est 15 à 20 fois plus élevé que dans les périodes d'âge suivantes. Au contraire, le niveau hormones gonadotropes- LH et FSH - augmentent pendant la puberté chez les garçons et les filles.
À Examen clinique il est possible d'identifier certains signes de dysfonctionnement de l'hypophyse, pour lesquels il est nécessaire d'évaluer l'état de trophisme des tissus de l'enfant, le poids et la longueur de son corps et la dynamique de leur augmentation, le développement et la répartition du couche de graisse sous-cutanée, développement de caractères sexuels secondaires. De plus, la diurèse doit être mesurée, la fréquence urinaire déterminée et densité relative urine.
MÉTHODOLOGIE DE RECHERCHE
En examinant la face antérieure du cou, on peut se faire une idée de la taille de la glande thyroïde, qui n'est normalement pas visualisée (voir degré d'agrandissement ci-dessous).
À palpation La glande thyroïde doit prêter attention aux éléments suivants. a Dimensions (normalement, la glande thyroïde peut être palpée, mais la taille de son lobe ne doit pas dépasser la taille de la plaque unguéale pouce mains du patient). Sur la base de l'examen et de la palpation de la glande thyroïde, on distingue cinq degrés de son hypertrophie :
1er degré - la glande thyroïde n'est pas visualisée et est faiblement palpable ;
2ème degré - la glande thyroïde est palpable et visible avec une extension complète du cou ;
3ème degré - la glande thyroïde est clairement visible avec la position habituelle du cou (« cou épais » en raison d'un goitre visible) ;
4ème degré - la glande thyroïde est considérablement élargie et s'étend au-delà des bords extérieurs du muscle sternocléidomastoïdien ;
5 - une glande thyroïde très hypertrophiée déforme et défigure les contours du cou.
* Consistance (normalement souple-élastique).
* Nature de la surface (normalement lisse).
* Nature de l'augmentation (diffuse ou nodulaire).
* Degré de mobilité lors de la déglutition (normalement mobile).
* Présence ou absence de pulsation (normalement il n'y a pas de pulsation).
Une insuffisance surrénalienne aiguë peut se développer avec des lésions bilatérales du cortex surrénalien ou une hémorragie causée par traumatisme à la naissance, thrombose ou embolie veineuse (syndrome de Waterhouse-Friderichsen), syndrome de coagulation intravasculaire disséminée. L'infarctus surrénalien hémorragique survient souvent dans le contexte d'infections graves, principalement à méningocoque, à pneumocoque ou à streptocoque.
Des hémorragies aiguës au niveau des glandes surrénales peuvent survenir lors de stress, d'opérations majeures, de sepsis, de brûlures, lors de traitements anticoagulants, chez les patients atteints du SIDA. Une insuffisance surrénalienne aiguë peut survenir lorsque arrêt soudain traitement aux corticostéroïdes - «syndrome de sevrage», ainsi que chez les patients après surrénalectomie bilatérale.
À insuffisance surrénalienne chronique(HNN) les patients se plaignent de faiblesse générale, fatigue, petit appétit, besoin de sel, perte de poids, nausées occasionnelles, vomissements, selles molles, douleurs abdominales. Hyperpigmentation de la peau et des muqueuses, diminuée force musculaire, faible la pression artérielle, hyponatrémie et hyperkaliémie, hypoglycémie.
L'insuffisance surrénalienne chronique se développe le plus souvent à la suite de processus auto-immun, dans lequel des anticorps sont formés contre le tissu surrénalien. De plus, il peut être associé à un processus tuberculeux bilatéral dans les glandes surrénales. Pour plus raisons rares comprennent les tumeurs (angiomes, ganglioneuromes), les métastases, l'amylose, les infections (syphilis, maladies fongiques), intoxication chronique, par exemple les insecticides. Le cortex surrénalien est détruit lors de thromboses des veines et des artères, avec le SIDA, etc.
Les formes secondaires (centrales) d'insuffisance surrénalienne peuvent être causées par un déficit en ACTH dû à des lésions de l'adénohypophyse ou de l'hypothalamus.
Il existe des cas de résistance au cortisol associés à des anomalies des récepteurs des glucocorticoïdes.
Dysfonctionnement congénital du cortex surrénalien - une maladie héréditaire dans laquelle la biosynthèse des corticostéroïdes est altérée en raison de déficience congénitale rangée systèmes enzymatiques glandes surrénales
3 principaux ont été identifiés formes cliniques maladies:
· viril - avec déficit en 21-hydroxylase ;
gaspillage de sel - avec un déficit plus important en 21-hydroxylase, lorsque la formation de glucocorticoïdes et de minéralocorticoïdes est altérée ;
Hypertendu - avec un excès de 21-hydroxylase.
Pour assurer des niveaux normaux d'hydrocortisone, une stimulation accrue des glandes surrénales par l'ACTH est nécessaire, ce qui entraîne une production accrue d'hormones dans les zones où la synthèse n'est pas altérée, principalement dans la zone réticulaire, où se forment les androgènes. Dans la forme hypertensive, beaucoup de 11-désoxycorticostérone et de 11-désoxycortisol s'accumulent, qui ont un effet hypertenseur.
La forme virile s'observe aussi bien chez les garçons que chez les filles. Les filles subissent une virilisation des organes génitaux externes divers degrés gravité, pendant la puberté, les glandes mammaires ne se développent pas et les menstruations n'apparaissent pas. Chez les garçons, on observe une hypertrophie du pénis, une pilosité pubertaire précoce, une hyperpigmentation au niveau des organes génitaux externes, maturation accélérée squelette et fermeture précoce des cartilages de croissance.
Avec la forme gaspillée en sel, les premiers symptômes observés sont des perturbations de l'équilibre apport-électrolyte : augmentation de l'excrétion de sodium et de chlore, rétention de potassium. Cela conduit à des vomissements répétés, selles molles, déshydratation, hypotonie musculaire, crampes.
Sous forme hypertensive, en plus de la virilisation, persistante hypertension artérielle.
Manifestation hypercortisolisme il existe la maladie et le syndrome d'Itsenko-Cushing : les patients ont une faiblesse sévère, fatigue accrue, maux de tête, douleurs dans les jambes et le dos, somnolence, soif. Caractérisé par un visage en forme de lune avec une rougeur vive sur les joues, une hypertrichose, une obésité avec un dépôt prédominant de graisse dans le cou en forme de « peau d'orignal », dans le dos et l'abdomen. Sur la peau de l'abdomen, du dos, des épaules, des hanches et des glandes mammaires, des vergetures se forment - des vergetures violettes ou violettes. violet. L'ostéoporose se développe, une hypertension artérielle, une cardiomyopathie stéroïdienne sont notées et la tolérance au glucose diminue. Une lymphopénie, une éosinopénie, une érythrocytose et une tendance à augmenter la coagulation sanguine sont détectées dans le sang.
L'hypercortisolisme primaire est observé dans les tumeurs des glandes surrénales et ses manifestations sont généralement appelées syndrome d'Itsenko-Cushing.
L'hypercortisolisme secondaire est causé par un excès d'ACTH, produit par une tumeur de l'hypophyse antérieure (adénome basophile), conduisant au développement de la maladie de Cushing.
Des substances de type ACTH peuvent être sécrétées dans des foyers ectopiques dans les tumeurs et métastases du cancer bronchogénique, du cancer de la glande thyroïde, du pancréas, de l'utérus, des ovaires, etc.
Parfois, la cause de l'hypercortisolisme peut être une production excessive de corticolibérine dans l'hypothalamus, ce qui conduit à une synthèse dans l'hypophyse. montant augmenté L'ACTH s'accompagne d'une hyperplasie du cortex surrénalien et d'une augmentation de la sécrétion de corticostéroïdes.
Hypoaldostéronisme (production insuffisante aldostérone) se caractérise par un certain nombre de symptômes : provoqués par une hyperkaliémie et une hyponatrémie et leurs effets sur la fonction rénale, le système cardiovasculaire et les muscles squelettiques. Les patients ressentent de la fatigue, une faiblesse musculaire, hypotension artérielle, évanouissements périodiques, bradycardie, bloc cardiaque.
L'hypoaldostéronisme - déficit isolé de production d'aldostérone - se produit rarement - avec un défaut enzymatique dans la zone gloméruleuse du cortex surrénalien, ainsi qu'après l'ablation de l'aldostérome dans une glande surrénale et une atrophie de la zone gloméruleuse dans l'autre.
Le pseudohypoaldostéronisme est dû à une faible sensibilité de l'épithélium tubules rénauxà l'aldostérone.
Hyperaldostéronisme(production excessive d'aldostérone) entraîne une rétention rénale de sodium et une perte de potassium. Les patients souffrent d'hypertension artérielle, de convulsions périodiques dans divers groupes musculaires. Initialement, la diurèse quotidienne est réduite, puis une polyurie, une polydipsie, une nycturie et une résistance aux antidiurétiques se développent.
L'hyperaldostéronisme peut être primaire ou secondaire. Hyperaldostéronisme primaire(syndrome de Conn) se développe avec une tumeur hormonalement active de la zone glomérulée. L'hyperaldostéronisme secondaire peut être observé dans un certain nombre de maladies accompagnées d'hypovolémie et d'ischémie rénale, notamment après perte de sang aiguë, pour l'insuffisance cardiaque, pour la néphrite et d'autres maladies rénales. L'hyperaldostéronisme secondaire peut survenir chez les femmes pendant les règles, la grossesse et l'allaitement, ainsi que chez les personnes des deux sexes présentant une forte Stress physique, transpiration intense et etc.
L'hyperaldostéronisme dans les maladies du foie est associé à une altération du métabolisme de l'aldostérone en cas d'insuffisance hépatique.
À sécrétion excessive de catécholamines Les patients présentent une faiblesse, de la fatigue, des sueurs, une perte d'appétit, une perte de poids, des maux de tête, une vision floue, une tachycardie, un vasospasme périphérique, une hypertension artérielle non traitable, qui peut être en crise ou non (permanente).
Une sécrétion excessive de catécholamines se produit dans la phéochromocytose et d'autres tumeurs du tissu chromaffine. De plus, une hypersécrétion de catécholamines est observée avec une grande activité physique, stress, syndrome douloureux.
Sécrétion insuffisante de catécholamines l'endocrinopathie ne se présente pas comme une endocrinopathie indépendante.
MÉTHODOLOGIE DE RECHERCHE
Lors de l'examen d'un enfant, une attention particulière est portée à la taille, aux dépôts de graisse, aux proportions corporelles, au développement musculaire et à la croissance des cheveux. La gravité des caractères sexuels secondaires est évaluée : chez la fille, le développement des glandes mammaires, la pousse des poils pubiens et le développement des poils au niveau des aisselles, la formation fonction menstruelle; croissance des cheveux chez les garçons aisselle, du pubis et du visage, croissance du cartilage thyroïde, modification du timbre de la voix, état des testicules, du pénis et du scrotum. Le stade de la puberté est déterminé selon Tanner.
Pour les filles:
· Stade I - les glandes mammaires ne sont pas développées, le mamelon se soulève. Il n’y a pas de croissance des poils sexuels ;
· Stade II - stade de gonflement de la glande mammaire ; Le diamètre de l'aréole augmente. Croissance de poils clairsemés, longs et légèrement pigmentés ; les cheveux sont droits, parfois bouclés, situés le long des lèvres ;
· Stade III - élargissement supplémentaire de la glande mammaire et de l'aréole sans séparer leurs contours. Les poils s'assombrissent, deviennent plus rêches, deviennent plus crépus et s'étendent au-delà de la symphyse pubienne ;
· Stade IV - saillie de l'aréole et du mamelon avec formation d'un tubercule secondaire au-dessus du contour de la glande. Croissance des cheveux sexuels type féminin, mais ne couvre pas tout zone pubienne;
· Stade V - les glandes mammaires correspondent à celles d'une femme adulte ; L'aréole s'inscrit dans le contour global de la glande mammaire. La croissance des poils sexuels occupe toute la région sus-pubienne.
Pour les garçons:
· Stade I - le pénis, les testicules et le scrotum des enfants. Il n’y a pas de croissance des poils sexuels ;
· Stade II - hypertrophie des testicules et du scrotum ; le pénis ne grossit généralement pas, la peau du scrotum devient rouge. Croissance de poils clairsemés, longs et légèrement pigmentés ; les cheveux sont raides, parfois bouclés, principalement à la base du pénis ;
· Stade III – nouvel élargissement des testicules et du scrotum et élargissement du pénis, principalement en longueur. Les cheveux deviennent plus foncés, plus rêches, plus crépus ; s'étendre légèrement au-delà de la symphyse pubienne ;
· Stade IV – nouvel élargissement des testicules et du scrotum ; le pénis augmente, principalement en diamètre. La pilosité sexuelle est de type masculin, mais n’occupe pas toute la zone pubienne ;
· Stade V - les organes génitaux externes correspondent en forme et en taille aux organes d'un homme adulte. La croissance des poils sexuels occupe toute la région sus-pubienne.
Lors de l'examen des organes génitaux, faites attention à l'exactitude de leur structure. Chez les garçons, des anomalies telles que l'hypospadias (fente urétrale inférieure), l'épispadias ( fente supérieure urètre), hypoplasie pénienne (micropénis). Chez la fille, agénésie, hypoplasie ou hypertrophie du clitoris, fusion des petites et grandes lèvres, fusion des hymen, fente clitoridienne, aplasie des lèvres et de l'hymen.
Lors de la palpation chez les garçons, la présence de testicules dans le scrotum est déterminée, leur consistance et leur taille sont évaluées, puis comparées aux standards de chaque âge.
Si nécessaire, une échographie des organes pelviens chez les filles et des testicules chez les garçons est réalisée.
Pour évaluer la fonction des gonades, le niveau d'hormones sexuelles dans le sang et l'urine est déterminé.
Pour le diagnostic en endocrinologie, des méthodes radio-immunes permettant de déterminer les hormones dans les fluides biologiques et les tissus du corps, des méthodes de recherche sur les radio-isotopes et les ultrasons et la thermographie (imagerie thermique) sont utilisées. Demande en pratique clinique tomodensitométrie a considérablement augmenté le taux de reconnaissance de nombreux maladies endocrinologiques, la tomographie peut détecter des lésions qui ne sont pas détectées avec les méthodes conventionnelles examen aux rayons X(par exemple petites tumeurs hypophysaires).
Dans le diagnostic des maladies thyroïdiennes, les méthodes générales de recherche clinique sont largement utilisées (une hypertrophie de la glande thyroïde, appelée goitre, est bien déterminée par la palpation); étude activité fonctionnelle glande thyroïde en mesurant l'absorption thyroïdienne iode radioactif, étudier la structure de l'organe par échographie, thermographie, biopsie de la glande thyroïde, etc.
Les méthodes de recherche en laboratoire sur le diabète sucré visent à déterminer les taux de glucose dans le sang et l'urine.
Un test de tolérance au glucose est effectué chez les patients présentant courant sous-jacent diabète sucré.
Pour déterminer la teneur en sucre dans l'urine, en plus d'un test urinaire clinique général, des tests indicateurs spéciaux (glucotest) sont également utilisés pour détecter rapidement la présence de glucose dans l'urine et déterminer approximativement sa quantité. Plus précisément, la teneur quantitative en glucose dans les urines est déterminée par la méthode polarimétrique. Parallèlement, la diurèse quotidienne est déterminée, ce qui permet de calculer la perte quotidienne de glucose dans les urines et ainsi de sélectionner la bonne dose insuline.
Présence dans les urines corps cétoniques(acétone, acide acétoacétique, etc.) est toujours signe sérieux, indiquant une évolution sévère du diabète sucré et le développement de sa décompensation. Généralement, un test avec du nitroprussiate de sodium est utilisé pour cela, qui donne une couleur violette lors de la réaction avec des corps cétoniques dans un environnement alcalin. DANS en cas d'urgence Des tests de diagnostic rapide sont utilisés pour déterminer les corps cétoniques.
Sang et hématopoïèse
Le sang, la lymphe et le liquide tissulaire se forment environnement interne corps, qui lave toutes ses cellules, organes et tissus.
Le sang est constitué d'une partie liquide (plasma) et y est en suspension éléments façonnés sang (érythrocytes, leucocytes, plaquettes).
La composition du plasma sanguin comprend de l'eau, des protéines, des graisses, des glucides, des macro et microéléments, des hormones, des enzymes, des vitamines, substances biologiques et produits d'échange.
Le système sanguin comprend le sang périphérique, les organes hématopoïétiques et hématopoïétiques (rouge Moelle, foie, rate, ganglions lymphatiques et autres formations lymphoïdes).
L'hématopoïèse pendant la période de développement intra-utérin commence tôt. Dès la 3ème semaine du développement intra-utérin, les premières cellules sanguines apparaissent. A partir de la 6ème semaine
développement intra-utérin, le foie devient le principal organe de l'hématopoïèse, fonction hématopoïétique qui atteint un maximum vers 5 mois, puis commence à s'estomper progressivement vers la naissance de l'enfant. À partir du 3ème mois du développement intra-utérin, l'hématopoïèse commence à se produire dans la rate et s'arrête au 5ème mois du développement intra-utérin. La moelle osseuse se forme à la fin du 3ème mois développement embryonnaire et à partir du 4ème mois commence l'hématopoïèse médullaire qui, à la fin du développement intra-utérin et tout au long de période postnatale devient le principal. Chez les jeunes enfants, l'hématopoïèse se produit dans tous les os, ainsi que dans les os périphériques. tissu lymphoïde et la rate. À la puberté, l'hématopoïèse se produit au niveau des os plats (sternum, côtes, calottes vertébrales), des épiphyses. os tubulaires, Aussi bien que dedans ganglions lymphatiques et la rate.
La principale différence dans la composition des cellules sanguines fœtales est l'augmentation constante du nombre de globules rouges contenant de l'hémoglobine et des leucocytes. Dans la première moitié du développement intra-utérin (jusqu'à 6 mois), de nombreux éléments immatures sont trouvés dans le sang ; dans les mois suivants, sang périphérique contient principalement des formes matures. La composition de l'hémoglobine, qui transporte l'oxygène vers les organes, les tissus et les cellules du corps, change également. Tout d'abord, apparaît l'hémoglobine primitive, qui est remplacée par l'hémoglobine fœtale (hémoglobine fœtale), qui devient la forme principale dans période prénatale. Mais dès la 3ème semaine du développement intra-utérin commence la production d'hémoglobine adulte, dont la formation et la quantité augmentent avec l'âge du fœtus. Mais à la naissance d'un enfant, la quantité d'hémoglobine fœtale représente encore 60 à 80 % de l'hémoglobine totale. Une caractéristique de l'hémoglobine fœtale est la liaison plus rapide de l'oxygène que l'hémoglobine adulte, ce qui est d'une grande importance pendant la période prénatale pour fournir de l'oxygène au fœtus, en raison du manque respiration pulmonaire. Excellent contenu l'hémoglobine fœtale dans le sang d'un nouveau-né joue rôle important dans les mécanismes d’adaptation aux nouvelles conditions de vie.
Disponibilité grande quantité les érythrocytes, contenu accru hémoglobine, la présence de formes immatures d'érythrocytes dans le sang périphérique d'un nouveau-né indique une hématopoïèse intensive dans la ligne rouge du sang en réaction au manque d'apport d'oxygène au fœtus pendant le développement intra-utérin et l'accouchement. Après la naissance d'un enfant en raison de l'événement respiration externe le manque d'oxygène est éliminé et, par conséquent, le besoin d'une production accrue de globules rouges et d'hémoglobine est réduit et leur déclin commence.
Chez un nouveau-né, la quantité d'hémoglobine est de 180 à 240 g/l, les érythrocytes de 4,5 à 7,5 x 10/l et enfant d'un an la quantité d'hémoglobine est déjà de 110 à 135 g/l, les érythrocytes de 3,6 à 4,9 x 10 /l.
Total les leucocytes (globules blancs) changent relativement peu chez les enfants. À la naissance, leur nombre est de 8,5 à 24 x 10/l et, vers l'année, de 6,0 à 12,0 x 10/l.
Changements drastiques subit composition de haute qualité leucocytes, ce qui est dû au développement des fonctions immunitaires.
1. Plaintes du système nerveux central
2. Du côté du SSS
3. De la région génitale
4. Plaintes dues à des troubles métaboliques
1 – irritabilité, excitabilité nerveuse accrue, anxiété sans cause, insomnie, troubles neurovégétatifs, tremblements, transpiration, sensation de chaleur, etc. (goitre toxique diffus, maladie thyroïdienne) ; hypothyroïdie – léthargie, indifférence, indifférence, somnolence, troubles de la mémoire.
2 – essoufflement, palpitations, douleurs dans la région cardiaque, interruptions de la fonction cardiaque, modifications du pouls, tension artérielle.
3 – diminution de la fonction sexuelle. Des menstruations irrégulières, l'impuissance, une diminution de la libido conduisent à l'infertilité.
4 – perte d'appétit. Changement de poids corporel. Polyurie, soif, bouche sèche. Douleurs dans les muscles, les os, les articulations.
Ils peuvent se plaindre d'une croissance lente (avec des maladies de l'hypophyse) ; changements d'apparence. Ils peuvent se plaindre d'un enrouement, voix rauque, difficulté à parler. Modifications de la peau, des cheveux, des ongles.
Examen objectif.
Modifications de l'apparence du patient et des caractéristiques de son comportement. Avec diffus goitre toxique– mobilité, agitation, gestes animés, expression faciale effrayée, exophtalmie.
Hypothyroïdie - lenteur, faible mobilité, visage endormi et enflé, mauvaises expressions faciales, salle de bal renfermée, indifférente, etc.
Des modifications de la taille du patient, des modifications de la taille et du rapport des parties du corps - une croissance gigantesque (au-dessus de 195 cm), avec des maladies de l'hypophyse ainsi que des gonades, se développent selon le type féminin. Hauteur naine - moins de 130 cm - proportions du corps des enfants. Acromégalie – maladie de l'hypophyse – augmentation de la taille des membres – grosse tête avec de grands traits du visage.
Changement Racine des cheveux corps – avec pathologie des gonades – amincissement de la pousse des cheveux. Grisonnement prématuré et perte de cheveux.
Croissance accélérée cheveux.
Caractéristiques du dépôt de graisse et du schéma nutritionnel - perte de poids jusqu'à la cachexie (DTC), avec hypothyroïdie - prise de poids, obésité. Prédominance de dépôts graisseux dans la zone ceinture pelvienne. Maladies de l'hypophyse.
Modifications de la peau – la peau est fine, tendre, chaude, humide – DTZ. En cas d'hypothyroïdie, la peau est sèche, squameuse, rugueuse et pâle.
Palpation. Thyroïde. Taille, cohérence, mobilité.
1. 4 doigts pliés des deux mains, placés sur surface arrière cou et le pouce sur la surface avant.
2. Le patient se voit proposer des mouvements de déglutition dans lesquels thyroïde se déplace avec le larynx et se déplace entre les doigts.
3. L'isthme thyroïdien est examiné en faisant glisser les doigts le long de sa surface de haut en bas.
4. Pour faciliter la palpation, chacun des lobes latéraux de la glande est appuyé Le cartilage thyroïdien Avec le côté opposé. Normalement, la glande thyroïde n’est pas visible et n’est généralement pas palpable.
Parfois, l'isthme peut être palpé. Sous la forme d'un rouleau lisse et indolore, de consistance élastique, pas plus large que le majeur de la main. Lors des mouvements de déglutition, le liquide monte et descend de 1 à 3 cm.
Il existe trois degrés d’hypertrophie thyroïdienne :
0 - pas de goitre.
I. La glande thyroïde n'est pas visible, mais elle est palpable. De plus, sa taille est plus grande que la phalange distale du pouce du patient.
II. La glande thyroïde est visible et palpable. "cou épais"
Résultats palpatoires :
1. La glande thyroïde est uniformément hypertrophiée, de consistance normale, indolore et déplacée.
2. La glande thyroïde est hypertrophiée, avec des ganglions, indolores, déplacés - goitre endémique.
3. Thyroïde avec formations nodulaires ou tubéreuses denses, fusionnées à la peau, se développant dans les tissus environnants et ne se délogeant pas lors de la déglutition - cancer de la thyroïde
Méthodes de laboratoire.
Chimie sanguine.
Test sanguin pour les hormones - TSH, T3 - triiodotyranine, T4 - triiodotyraxine.
Détermination du glucose dans le sang. OTTG – test oral de tolérance au glucose.
Examen d'urine. Analyse générale urine. Montant journalier urine pour le sucre. 2 canettes sont données - l'une de 3 litres, la seconde de 200 ml. avant l'examen habituel régime de consommation d'alcool. Pas d'urine la nuit. Remué. Versez dans un petit pot. Nous attachons la direction, avec l'inscription de la quantité d'urine.
Etudes instrumentales. Radiographie. Ultrason.
1. Syndrome d'hyperglycémie
2. Syndrome d'hypoglycémie
3. Syndrome d'hyperthyroïdie
4. Syndrome d'hypothyroïdie
5. Syndrome d'hypercortisolisme
6. Syndrome d'hypocortisolisme