Niestety żadna z metod ART nie daje 100% gwarancji ciąży. Według statystyk skuteczność IVF waha się od 30 do 60%, w zależności od wieku pacjentki, liczby i jakości uzyskanych zarodków, a także wielu innych indywidualnych czynników i stanu organizmu. Nie rozpaczaj jednak, jeśli pierwsza próba się nie powiodła. Masz wszelkie szanse na dotarcie pożądany rezultat w powtarzanym protokole najważniejsze jest przeanalizowanie przyczyn niepowodzeń i znalezienie właściwego podejścia.
W dzisiejszych czasach procedura IVF jako metoda leczenia stała się bardziej dostępna, bardziej pożądana i do pewnego stopnia mniej niebezpieczna, dzięki zgromadzonej wiedzy i doświadczeniu reprodukologów. Ponad 4 miliony dzieci na całym świecie urodziło się już dzięki IVF i innym rodzajom ART. Równolegle wzrasta poziom poradni świadczących te usługi, poszerza się wachlarz programów i możliwości poczęcia dziecka w najbardziej z pozoru beznadziejnych warunkach.
Kompetentna analiza dotychczasowych protokołów stymulacji, a także późniejsza stymulacja superowulacji przez doświadczonego reproduktora, który na bieżąco monitoruje stan ogólny pacjentki i reakcję jajników na stymulację, zmniejsza ryzyko powikłań do minimum, a skuteczność do maksimum.
Przyczyny niepowodzenia w IVF:
1. Jedną z najczęstszych przyczyn braku ciąży po zapłodnieniu in vitro jest jakość zarodków. Zależy to zarówno bezpośrednio od jakości gamet (komórki jajowej i plemników), jak i od czynniki zewnętrzne, z których istotny jest poziom wyposażenia pracowni embriologicznej, kwalifikacje i doświadczenie embriologów, jakość stosowanych pożywek. Świadomość tych parametrów przez pacjentkę jest istotna przed podjęciem decyzji, w której poradni wykonać kolejne próby zapłodnienia in vitro. Obecność własnego laboratorium genetycznego i pełnoetatowych specjalistów - genetyków, urologów, andrologów, terapeutów, psychologów - to duży plus dla kliniki ART, gdyż tylko przy kompleksowym i kompetentnym podejściu można zapewnić powodzenie całej procedury ubezpieczony.

2. Dla udanej implantacji znaczenie ma stan endometrium w momencie transferu zarodka. najbardziej często zadawane pytanie Pytanie pacjentki przed transferem brzmi: „Czy endometrium urosło wystarczająco dobrze?” Do tej pory nie ma jednoznacznej odpowiedzi - jak duże powinno być endometrium przed transferem. Należy zrozumieć, że grubość endometrium nie jest tak ważna, jak jego przekształcenie w odpowiednim czasie, struktura i aktywność receptywna. Istnieje pojęcie okna implantacyjnego - są to dni własnego lub przygotowanego cyklu, w których implantacja zarodka jest najbardziej prawdopodobna. Każda kobieta ma to okno indywidualnie i najbardziej obiecujące jest podążanie za naturalnym cyklem. Jednak w przypadku jej braku lekarz reprodukcji zawsze będzie „wspomagał” endometrium preparatami hormonalnymi, zarówno w pierwszej, jak i drugiej fazie, a także będzie kontrolował poziom własne hormony, co pozwoli Ci wybrać optymalny czas do transferu zarodków. Samodzielne i niekontrolowane przyjmowanie leków hormonalnych może skutkować nie tylko niepowodzeniem zajścia w ciążę, ale także poważnymi problemami zdrowotnymi.
Ważne przed procedurą IVF jest wyjątkiem patologia zakaźna endometrium - przewlekłe zapalenie błony śluzowej macicy. Przewlekłe infekcje uaktywniają się drobnoustroje pochodzenia wirusowego i bakteryjnego, które często przebiegają bezobjawowo reakcje immunologiczne i zaburzają miejscowe procesy naczyniowe w endometrium, uniemożliwiając implantację zarodków i przyczyniając się do wczesnych poronień. Doświadczeni specjaliści podczas USG miednicy mogą zidentyfikować znaki pośrednie przewlekłe zapalenie błony śluzowej macicy. Hipotezę można tylko potwierdzić badanie histologiczne endometrium, którego materiał można uzyskać za pomocą ambulatoryjnej pipel-bopsy lub histeroskopii. Wybór tej lub innej metody zależy od obecności dodatkowych podejrzeń patologii enometrium - polipów, rozrostu endometrium itp.
3. Zmiany patologiczne jajowody- hydropyosalpinx (nadmiernie rozciągnięte, wypełnione płynem jajowody) są czasami przyczyną niepowodzenia IVF. Stymulacja jajników może wywołać ich wzrost i wzrost ogniska infekcji, ze wszystkimi późniejszymi niekorzystne skutki. Taktyka usuwania podobnych formacje patologiczne zanim procedura IVF sprawdziła się i jest wysoce zalecana, szczególnie w ramach przygotowań do powtórnych prób.

4. problemy genetyczne.
Kariotypowanie małżonków - badanie zestawu chromosomów - jedno z najbardziej ważne badania, zwłaszcza jeśli para nie udaje się w IVF jeden po drugim. Nieprawidłowy kriotyp (inny niż 46XX u kobiet lub 46XY u mężczyzn) może być przyczyną braku ciąży. Nosicielstwo pewnych mutacji chromosomowych u rodziców może niekorzystnie wpływać na potomstwo, dlatego jeśli rodzice są świadomi tej patologii, zalecana jest preimplantacja. diagnostyka genetyczna. Procedura określania jakości i zmiana ilościowa V zestaw chromosomów zarodek pozwala zwiększyć szanse na ciążę nawet o 65% i zmniejszyć ryzyko wczesnych strat. W klinice Next Generation diagnostyka przedimplantacyjna prowadzona jest metodą Array CGH, która pozwala na jednoczesną diagnozę wszystkich par chromosomów w zarodku.
5. Problemy endokrynologiczne
Jednym z czynników nieudanego wyniku IVF mogą być choroby układ hormonalny. Skonsultuj się wcześniej z endokrynologiem i poinformuj reproduktora o istniejących problemach.
6. Zaburzenia immunologiczne
Przedłużająca się niepłodność, liczne niepowodzenia IVF mogą wynikać z wielu przyczyn zaburzenia immunologiczne. Jednym z najważniejszych może być związek małżonków na poziomie antygenów zgodności tkankowej (tzw. HLA – ludzki antygen leukocytarny)
Normalnie - niezgodność małżonków dla antygenów HLA i różnica między płodem a organizm matki Jest ważny punkt potrzebnych do utrzymania i doprowadzenia ciąży. Na normalny rozwój ciąży, od samego początku pojawiają się „blokujące” przeciwciała przeciwko antygenom ojcowskim wczesne daty ciążę i określić jej prawidłowy przebieg.
Podobieństwo małżonków pod względem antygenów zgodności tkankowej prowadzi do „tożsamości” zarodka z organizmem matki, co jest przyczyną niedostatecznej stymulacji antygenowej układ odpornościowy kobiety, a reakcje niezbędne do utrzymania ciąży nie są wyzwalane. Zarodek jest postrzegany jako obcy czynnik, co prowadzi do rozpoczęcia aborcji.
7. Nadwaga.
Nadwaga i otyłość niekorzystnie wpływają na wszystkie etapy procedury IVF, późniejszy rozwój i prowadzenie ciąży. Konsultacja dietetyka i endokrynologa nadwaga wymagane przed planowaniem protokołu. Często utrata masy ciała nawet o 5-7 kg prowadzi do dramatycznych zmian w wynikach IVF.
8. Wiek.
Przyczyną nieudanego IVF może być wiek pacjentki. U kobiet po 40 roku życia skuteczność każdej kolejnej próby niestety gwałtownie spada. Powodem tego jest zmiany związane z wiekiem w aparacie chromosomalnym jaja. Stanowczo zalecamy, aby u takich pacjentek wykonać preimplantacyjny skrining chromosomalny zarodków w cyklu IVF metodą porównawczej uwodornienia genomowego w celu wykrycia i przeniesienia do jamy macicy tylko żywotnych zarodków. W przypadku braku takich po badaniu, zawsze jesteśmy gotowi zaoferować alternatywne programy z wykorzystaniem materiału dawcy.
Rozważmy szczegółowo zalety powtórzenia procedury IVF w przypadku NGC wynik negatywny poprzednia próba
- Stymulacja superowulacji. Pamiętaj, aby zabrać ze sobą swój poprzedni protokół stymulacji. Doświadczeni reproduktolodzy kliniki przeanalizują możliwe przyczyny awarie i zebrać najwięcej odpowiednia terapia. Apteka naszej kliniki jest wyposażona we wszystko niezbędne leki według najbardziej przystępne ceny. Warunki przechowywania leków są dokładnie monitorowane. Personel medyczny kliniki zawsze doradzi i przeszkoli z właściwego postępowania zastrzyki, ponieważ terminowe i poprawny wstęp lek powoduje odpowiednie dojrzewanie pęcherzyków w jajnikach.
- Przebicie. Prawidłowo dobrany termin nakłucia jest najważniejszym elementem sukcesu. Otrzymanie niedojrzałych lub zdegenerowanych komórek jajowych niestety prowadzi do braku możliwości ich zapłodnienia i przerwania programu. Lwia część sukcesu zależy od dyscypliny pacjenta i dokładnego przestrzegania zaleceń lekarskich lekarza prowadzącego. Jeśli wymagane jest dodatkowe wyjaśnienie wizyt, czasu, dawkowania i innych cech protokołu, zawsze warto zadać pytania wyjaśniające lekarzowi lub personelowi medycznemu kliniki. Nie wstydź się, dodatkowe pytanie to kolejny krok do sukcesu!
- Nawożenie. Nasi embriolodzy starannie dbają o komórkę jajową każdej pacjentki. Oszczędzanie na środkach do zapłodnienia i hodowli zarodków nie jest naszą regułą. Aby poprawić skuteczność programów ART, rada lekarska i embriologów naszej kliniki zdecydowała się na zastosowanie specjalistycznych środków dla wszystkich grup pacjentów, które na całym świecie stosowane są do zwalczania niepłodności u pacjentów w starszym wieku rozrodczym.
- Hodowla zarodków. Hodowla zarodków w naszej klinice prowadzona jest w inkubatorach wielogazowych, co jest istotną zaletą w porównaniu z inkubatorami CO2. Zobowiązujemy się do 5-dniowego transferu zarodków. Ponadto nasi lekarze są zdecydowanymi zwolennikami transferu tylko jednego zarodka (SET-single embrio transfer).
- Transfer embrionów. Najważniejszy etap Procedury in vitro. Doświadczenie lekarza ma niemałe znaczenie w tej manipulacji, a także warunki, w jakich przeprowadzany jest transfer. Po transferze zarodków zalecamy prowadzenie nawykowego, aktywnego, bardziej umiarkowanego trybu życia, unikanie silnego stresu fizycznego i emocjonalnego. Jednak nie jesteśmy zwolennikami odpoczynek w łóżku po transferze zarodków, jak również po podaniu zbyt dużej dawki leki(polipragmazja). Wszelka terapia po transferze ma swoje uzasadnienie i jest przepisywana wyłącznie zgodnie z medycyną opartą na dowodach.
Tak więc podsumowując ten rozdział radzimy naszym pacjentom nie rozpaczać, ale po przeanalizowaniu przyczyny negatywnego wyniku, przy ponownej próbie in vitro zaufać doświadczonym reproduktorom i wierzyć w sukces, bo wiele zależy od Waszego nastawienia i pewności siebie !
Według statystyk skuteczność zabiegu IVF w naszym kraju (po pierwszej próbie) nie przekracza 50 proc. Nikt nie gwarantuje 100% sukcesu - ani w naszych, ani w zagranicznych klinikach. Ale to nie jest powód do rozpaczy: nieudana próba to nie wyrok! Najważniejsze jest, aby uwierzyć w siebie, zrozumieć istotę problemu i działać poprawnie w przyszłości. Jakie są główne przyczyny niepowodzeń IVF i co dalej?
Główne przyczyny nieudanego zapłodnienia in vitro
Niestety niepowodzenie zapłodnienia in vitro jest rzeczywistością wielu kobiet. Tylko u 30-50 procent diagnozuje się ciążę, a odsetek ten znacznie spada w przypadku obecności jakichkolwiek chorób. Bardzo najczęstsze przyczyny nieudana procedura:
- Słabej jakości zarodki. Dla pomyślna procedura najbardziej odpowiednie są zarodki 6-8 komórek z wysokie stawki dział. W przypadku niepowodzenia związanego z jakością zarodków należy pomyśleć o znalezieniu nowej kliniki z bardziej wykwalifikowanymi embriologami. W przypadku niepowodzenia związanego z czynnikiem męskim warto poszukać bardziej wykwalifikowanego androloga.
- Patologia endometrium. Powodzenie zapłodnienia in vitro jest najprawdopodobniej przy wielkości endometrium 7-14 mm w momencie transferu zarodka. Jedną z głównych patologii endometrium, która uniemożliwia sukces, jest przewlekłe zapalenie błony śluzowej macicy. Jest wykrywany przez echografię. Jak również hiperplazja, polipy, cienkość endometrium itp.
- Patologia jajowodów. Możliwość zajścia w ciążę znika w obecności płynu w jajowodach. Takie anomalie wymagają leczenia.
- Problemy natury genetycznej.
- Podobieństwo ojca i matki pod względem antygenów HLA.
- Obecność w ciele kobiety przeciwciał, które zapobiegają ciąży.
- Problemy układu hormonalnego i zaburzenia hormonalne.
- czynnik wieku.
- Złe nawyki.
- Otyłość.
- Niepiśmienne zalecenia lub nieprzestrzeganie przez kobietę zaleceń lekarza.
- Źle przeprowadzone badanie (nieskładane immunogramy, hemostasiogramy).
- Zespół policystycznych jajników (słaba jakość komórek jajowych).
- Zmniejszona rezerwa pęcherzykowa. Przyczyny - wyczerpanie jajników, proces zapalny, konsekwencje operacji itp.
- Dostępność choroby przewlekłeżeński układ rozrodczy, wątroba i nerki, płuca, przewód pokarmowy itp.
- Obecność chorób zakaźnych (opryszczka, wirusowe zapalenie wątroby typu C itp.).
- Zaburzenia zdrowia podczas zabiegu IVF (grypa, SARS, astma lub uraz, kamica żółciowa itp.). Czyli każda choroba wymagająca zaangażowania sił organizmu do jej zwalczania.
- Procesy adhezyjne w miednicy małej (zaburzenia krążenia, sacto- i hydrosalpinx itp.).
- Endometrioza zewnętrznych narządów płciowych.
- Wrodzone i nabyte anomalie - dwurożne lub siodło macicy, jego podwojenie, mięśniaki itp.
A także inne czynniki.
Przywrócenie miesiączki
Reakcja kobiecego ciała na IVF jest zawsze indywidualna. Przywrócenie miesiączki zwykle następuje na czas, chociaż opóźnienie nie jest siłą wyższą po takim zabiegu. Przyczyny opóźnienia mogą leżeć zarówno w charakterystyce samego organizmu, jak iw ogólne warunki zdrowie. Warto to zauważyć samoadministracja hormony z opóźnieniem po zapłodnieniu in vitro nie są zalecane - spowoduje to opóźnienie miesiączki po przyjęciu samych hormonów. O czym jeszcze należy pamiętać?
- Obfite okresy są możliwe po zapłodnieniu in vitro. Ten fenomen nie mówi o poważne problemy nie ma powodu do paniki. Okresy mogą być również bolesne, dłuższe i zakrzepłe. Biorąc pod uwagę fakt stymulacji owulacji, zmiany te mieszczą się w granicach normy.
- Następna miesiączka powinna powrócić do zwykłych parametrów.
- Przy odchyleniach parametrów drugiej miesiączki po zapłodnieniu in vitro warto udać się do lekarza, który prowadził protokół.
- Opóźnienie miesiączki po nieudana próba IVF (i inne zmiany w nim) nie zmniejszają szans na udaną kolejną próbę.

Może po nieudana próba IVF przed nami naturalna ciąża?
Według statystyk około 24 procent rodziców, którzy doświadczyli niepowodzenia pierwszej próby zapłodnienia in vitro, poczęło dzieci po naturalnie. Takie „spontaniczne poczęcie” eksperci wyjaśniają „wystrzeleniem” fizjologicznym cykl hormonalny po zapłodnieniu in vitro. Oznacza to, że IVF staje się wyzwalaczem do włączenia naturalne mechanizmy układ rozrodczy.
Co dalej po nieudanej próbie zapłodnienia in vitro – uspokój się i działaj zgodnie z planem!
Aby doszło do ciąży po nieudanej pierwszej próbie zapłodnienia in vitro, wiele matek decyduje się na drastyczne kroki – nie tylko zmianę kliniki, ale także kraju, w którym została wybrana. Czasami naprawdę staje się rozwiązaniem problemu, ponieważ wykwalifikowany doświadczony lekarz to połowa sukcesu. Ale większość Zalecenia dla kobiet, które doświadczyły nieudanego IVF, sprowadzają się do kilku pewne zasady. Więc, Co zrobić, jeśli in vitro się nie powiedzie?
- Odpoczywamy do następnego protokołu. Nie oznacza to hibernacji pod ciepłym kocem w domu (swoją drogą nadwaga- przeszkoda w zapłodnieniu in vitro), ale lekkie sporty (chodzenie, pływanie, ćwiczenia, taniec brzucha i joga itp.). Ważne jest, aby skupić się na ćwiczeniach poprawiających ukrwienie narządów miednicy.
- Do życia osobistego wracamy „z własnej woli”, a nie według harmonogramu. W przerwie możesz zrezygnować z wykresów.
- Spędzamy pełne badanie, niezbędne testy i wszystkich dodatkowe procedury aby zminimalizować ryzyko powtórnej awarii.
- Korzystamy ze wszystkich możliwości rekonwalescencji (nie zapomnij skonsultować się z lekarzem): terapii błotnej i akupresura, hirudo- i refleksologia, przyjmowanie witamin itp.
- Wychodzenie z depresji. Najważniejszą rzeczą, bez której sukces jest po prostu niemożliwy, jest nastrój psychiczny kobiety. Nieudany IVF- nie upadek nadziei, tylko kolejny krok na drodze do upragnionej ciąży. Stres i depresja drastycznie zmniejszają szanse na udaną drugą próbę, dlatego ważne jest, aby nie tracić serca po porażce. Wsparcie rodziny, przyjaciół, współmałżonka jest teraz niezwykle ważne. Czasami warto zwrócić się do profesjonalistów.

Na co powinien zwrócić uwagę lekarz po niepowodzeniu?
- Jakość endometrium i samych zarodków.
- Stopień przygotowania organizmu do ewentualnej ciąży.
- Jakość odpowiedzi jajników na stymulację.
- Obecność / brak faktu zapłodnienia.
- Parametry struktury/grubości endometrium w momencie transferu.
- Jakość rozwoju zarodka w laboratorium.
- Wszystkie możliwe przyczyny niepowodzenia spodziewanej ciąży.
- Obecność nieprawidłowości w rozwoju endometrium podczas procedury IVF.
- Konieczność dodatkowego badania i/lub leczenia przed drugim zabiegiem.
- Konieczność wprowadzenia zmian w dotychczasowym schemacie leczenia przed powtórnym zapłodnieniem in vitro.
- Warunki powtórnego zapłodnienia in vitro (jeśli to możliwe).
- Wprowadzanie zmian w protokole stymulacji jajników.
- Zmiana dawki leków odpowiedzialnych za superowulację.
- Konieczność wykorzystania komórki jajowej dawczyni.
Kiedy dozwolone jest powtórzenie procedury?
Druga próba jest dozwolona już w następnym miesiącu po awarii. Wszystko zależy od pragnienia kobiety i zaleceń lekarza. Jednak najczęściej zalecana jest dłuższa przerwa na regenerację - około 2-3 miesięcy, aby zregenerować jajniki po stymulacji i przywrócić organizm do normy po stresie, jakim jest in vitro.
Analizy i procedury ukazane po kilku nieudanych próbach:
- Antykoagulant toczniowy.
- Kariotypowanie.
- przeciwciała przeciwko hCG.
- Histeroskopia, biopsja endometrium.
- Typowanie HLA dla małżeństwa.
- Czynnik blokujący surowicę.
- Badanie stanu odporności i interferonu.
- Badanie krwi na przeciwciała antyfosfolipidowe.
- badanie dopplerowskie łożysko naczyniowe genitalia.
- Analiza kultury do wykrywania możliwy patogen proces zapalny.
- Badanie macicy w celu określenia szacunkowych parametrów profilu biofizycznego macicy.
Jeśli są ukryte procesy zapalne w macicy (zagrożone - kobiety po oczyszczeniu, aborcji, porodzie, łyżeczkowanie diagnostyczne itp.) zabiegi mogą obejmować:
- Farmakoterapia (stosowanie antybiotyków).
- Fizjoterapia.
- Terapia laserowa.
- Leczenie uzdrowiskowe.
- Metody Medycyna alternatywna(w tym ziołolecznictwo, hirudoterapia i homeopatia).

Ile prób IVF jest dozwolonych?
Według ekspertów sama procedura IVF jest znacząca negatywny wpływ nie wpływa na organizm i nikt nie powie ile zabiegów organizm będzie potrzebował. Wszystko jest indywidualne. Czasami dla powodzenia IVF trzeba przejść przez 8-9 procedur. Ale z reguły po 3-4 nieudanej próbie są już brane pod uwagę alternatywy. Na przykład przy użyciu komórki jajowej/nasienia dawcy.
Prawdopodobieństwo ciąży zależy od wielu czynników. Z zapłodnieniem in vitro bezpośredni wpływ na wynik zabiegu ma wpływ wiek pary, czas trwania i przyczyna niepłodności, poziom hormonów oraz przynależność komórek rozrodczych. Czynniki pośrednie to wskaźnik masy ciała matki i złe nawyki oboje rodziców. Zdaniem lekarzy, zaburzenia psychiczne nie wpływają na poczęcie in vitro, ważne jest tylko pozytywne nastawienie do osiągnięcia rezultatów.
Ogólnie badania pokazują, że szansa na zajście w ciążę dzięki metodom sztucznego zapłodnienia wynosi około 40%. Płodność kobiet znacznie spada po 35 roku życia. U kobiet po czterdziestce zdolność do zajścia w ciążę kształtuje się na poziomie 30-35%, u mężczyzn powyżej 39 roku życia można zaobserwować fragmentację plemników.
Często pierwsza próba kończy się niepowodzeniem powtarzające się procedury szanse znacznie wzrastają. Może to wynikać z dostosowania programu leczenia i uwzględnienia wcześniejszych błędów. Analiza danych statystycznych wskazuje, że przerwanie ciąży po sztuczne zapłodnienie występuje u 15-20% pacjentek i jest to tylko 5-10% więcej niż naturalnie występującej ciąży.
Druga i trzecia próba są najbardziej skuteczne. zapłodnienie in vitro wszelkie dalsze starania prowadzą do systematycznego spadku ich skuteczności. Fizycznie IVF można wykonać już miesiąc po nieudanej próbie. Lekarze zalecają zachowanie przerwy między manipulacjami przez co najmniej 2-3 miesiące w celu przywrócenia Święty spokój i zebrać siły.
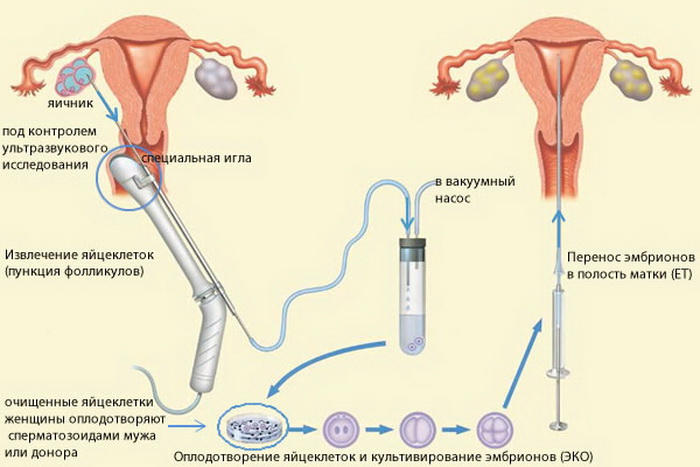
W przypadku, gdy po trzech kolejnych zabiegach sztucznej inseminacji długo oczekiwana ciąża nie nastąpiła, lekarz rozrodu ponownie rozważa plan leczenia. Na niedostateczna produkcja jajników przez jajniki, lekarz może zwiększyć dawkę lek hormonalny w celu ich stymulacji lub zweryfikowania protokołu zabiegu.
Jeśli do zapłodnienia nie doszło, można zalecić metodę ICSI lub IMSI do „wymuszonego” zapłodnienia pod mikroskopem z użyciem specjalnej igły do nakłucia błony jajowej. Nowoczesne technologie obejmują również takie możliwości, jak implantacja zarodka w stadium blastocysty, wylęg, czyli naświetlanie skorupy zarodka laserem, wykorzystanie zarodków mrożonych oraz zastosowanie niezbędnych leki. Razem te środki zwiększają skuteczność IVF do 75-80%.
Wskaźnikiem powodzenia zabiegu sztucznego zapłodnienia jest zawartość hormonu anty-Müllerowskiego (AMH), który jest produkowany przez jajniki. Przy jego poziomie poniżej 0,8 ng/ml prawdopodobieństwo poczęcia jest dość niskie. Ponadto powodzenie implantacji zależy od budowy endometrium macicy. Zapewnia warstwę endometrium o grubości 7-14 mm Lepsze warunki do inwazji embrionalnej. Na przewlekłe zapalenie błony śluzowej macicy macica nie jest w stanie zapewnić żywotnej aktywności łożyska i kosmówki, która staje się. Zwykle przed wykonaniem sztucznego zapłodnienia szczegółowa diagnostyka do wykrycia tej choroby.
Czasami ciąża nie występuje bez oczywistych przyczyn. W takich przypadkach kobiecie zaleca się wykonanie badania immunologicznego. Testy te wykrywają przeciwciała antyspermowe i określają podobieństwo pary na wielu antygenach. Im więcej podobieństw między nimi, tym większe szanse na ciążę, ponieważ organizm kobiety nie będzie postrzegał zarodka jako ciało obce i odrzucić go.

Decydujące znaczenie w złożonych manipulacjach ma stan komórek rozrodczych. Na słaba jakość gamety mogą być zalecane do IVF przy użyciu materiału dawcy. Długoterminowe obserwacje dowiodły, że nasienie i komórki jajowe dawców mają większe szanse na poczęcie niż ich własne.
Grają kobiety w poprzedniej udanej ciąży ważna rola zwłaszcza w uzyskaniu pożądanego rezultatu duże szanse u tych, których pierwsza ciąża przyszła naturalnie. nieródki mają mniejsze szanse na zajście w ciążę poprzez zapłodnienie in vitro.
Błędy medyczne nie należą też do rzadkości w tak nowatorskiej gałęzi medycyny, jaką jest medycyna rozrodu.
Niewłaściwie dobrany protokół zabiegu i czas implantacji zarodka, traumatyczna implantacja zarodka oraz niewłaściwa terapia wspomagająca mogą być przyczyną niepowodzenia ciąży. Jeśli podejrzewasz nieprofesjonalizm i niewystarczające kompetencje lekarza, najlepszym wyjściem jest zmiana kliniki.
Powinny o tym wiedzieć pary, które od kilku lat starają się o dziecko nowoczesne metody leczenie niepłodności z udziałem dawców oraz macierzyństwo zastępcze pozwalają nam pomagać wszystkim bezpłodnym parom bez wyjątku.
Małżeństwa starają się o spadkobierców. Jeśli poczęcie dziecka w sposób naturalny jest niemożliwe, dzięki osiągnięciom medycyny reprodukcyjnej marzenia się spełniają: zapłodnienie in vitro pomaga rozwiązać problemy.
Możliwe są jednak rozczarowania: często długo oczekiwana ciąża nie występuje. Proponuje się, aby dowiedzieć się, ile możesz zrobić powtórne IVF po nieudanej próbie. Spodziewając się cudu, idąc za radą lekarza, śmiało pędząc do celu, usłyszysz długo oczekiwane „mamo”, „tato”.
Przyczyny nieudanego IVF
Zajście w ciążę od pierwszego zapłodnienia in vitro jest marzeniem normalnej rodziny. Rosyjskie kliniki zwykle gwarantują, że procedura zakończy się sukcesem.
Statystyki mówią, że do zapłodnienia dochodzi w około 30 - 34% przypadków. Ukraina zbliża się do 37%.
Zagraniczny centra rozrodcze wykazują nieco wyższe wyniki: USA – ok. 36%; Izrael – 45%, Hiszpania – 43%, Korea Południowa- około 50%.
Powodzenie przeszczepiania zarodków zależy od przestrzegania warunków manipulacji, zdrowia kobiety i doświadczenia lekarzy. W klinice dowolnego kraju często zdarzają się awarie: ciąża nie występuje.
Jest druga próba zapłodnienia in vitro, której szanse są dość wysokie. Decydując się na kolejny krok, przybliżający marzenie, będziesz musiał poznać przyczyny chwilowych niepowodzeń.
Drugi IVF po pierwszy nieudany będziesz musiał to zrobić, jeśli zarodki niskiej jakości zostały posadzone w jamie macicy. Doświadczeni lekarze zajmujący się płodnością używają do implantacji organizmów zawierających od 7 do 9 komórek.
Wskazuje to na szybko rozpoczynający się podział. Przy powolnym rozwoju zarodka w probówce zmiany rzadko występują po przeniesieniu do jamy macicy.
Najczęściej rozwój się zatrzymuje. mały owoc zamarza, wychodzi przy następnej miesiączce.
Słabe wskaźniki materiału dawcy (pobrane komórki jajowe, plemniki) z pewnością doprowadzą do załamania się operacji przesadzania. Do zapłodnienia nie dojdzie, ale lekarz doradzi, co zrobić po nieudanym zapłodnieniu in vitro.
W konkretny przypadek partnerzy będą musieli przejść kontrolę. Zdecydowanie potrzeba dalsze leczenie. Jeśli problem zostanie stwierdzony jako materiał rozrodczy, zaleca się użycie nasienia dawcy.
Niepowodzenie prowadzi do problemów z endometrium. Po starannym przygotowaniu transferu zarodka, po zebraniu wysokiej jakości materiału, będziesz musiał zawieść, gdy endometrium nie będzie otwarte.
Transfer jest dozwolony, jeśli w pełni przygotowany macicy w celu przyjęcia zarodka. Idealnie, rozmiar jest nie większy niż 7 - 9 mm.
Niektóre patologie jajowodów utrudniają przeprowadzenie zapłodnienia. W obecności płynów w jamie płód zamarza.
Powtórzenie IVF w przypadku niepowodzenia odbywa się po usunięciu chorych jajowodów przez laparoskopię.
Otyłość staje się przeszkodą w ciąży w każdym przypadku poczęcia.
Typowe przyczyny to:
- naruszenia podłoże hormonalne;
- choroba zakaźna;
- patologia chromosomów;
- podeszły wiek przyszła kobieta rodząca (od 40 lat);
- złe nawyki;
- błędy lekarzy;
- złej jakości manipulacja;
- odrzucenie zdrowego zarodka kobiece ciało;
- nieprzygotowanie psychiczne pacjenta.
Jak żyć po nieudanej próbie zapłodnienia in vitro
Po rozczarowaniu po nieudanym IVF, po jakim czasie można powtórzyć procedurę, myślą prawie wszystkie rodziny. Szkoda, zirytowany, gdy nadzieje prysły.
Wyrzucono przyzwoitą kwotę, rodzina się przygotowywała, snuto plany. Obiecująca próba nie powiodła się. Jest jednak za wcześnie, by się poddawać.
Celowe kobiety, próbujące znieść, urodzić dziecko, uciekają się do protokołu 5-7 razy, mając nadzieję, wierząc: powtarzane zapłodnienie in vitro zwiększy szanse.
Po porażce kobiecie trudno jest zachować radość. Psychika cierpi. Trudno się skoncentrować, zaplanować jak przygotować się do zapłodnienia in vitro po nieudanej próbie.
Wesoły, optymistyczny, po nieudanej próbie popada w depresję. Lekarze i psychologowie wierzą reakcja obronna ciała do utraty normalnego, ale długo podobny stan nie może zostać.

Wsparcie rodziny jest niezwykle ważne. Wskazane jest skontaktowanie się ze specjalistą, czatowanie na forum, na którym kobiety dzielą się swoimi doświadczeniami, nie wahaj się rozmawiać o nieudanym zapłodnieniu in vitro, co dalej, zostaw recenzje.
Po rozmowie dochodzi do wniosku, że problem można rozwiązać. Będę musiał ponownie zapisać się do przychodni, odwiedzić lekarza, przygotować się psychicznie.
Odzyskanie ciała
Dowiedziawszy się, że nie udało się zajść w ciążę, nie należy dręczyć lekarza pytaniem, kiedy można powtórzyć IVF po nieudanej próbie. Doświadczony praktyk od razu unika dzwonienia dokładna data drugie sadzenie.
Ważny! Konieczne jest przywrócenie ciała. W rzadkich przypadkach konieczne jest, aby nie zajmować się zdrowiem, ale zmienić klinikę, wybrać specjalistę, jeśli zostaną znalezione poważne problemy. błędy medyczne podczas transferu zarodków.
Działania naprawcze włączać:
- regeneracja ciała;
- normalizacja stan psychiczny;
- wzmacnianie relacji rodzinnych.
Powrót do zdrowia zaczyna się od odpowiedniej oceny własne zdrowie. Po zakończeniu miesiączki pożądane jest ponowne badanie przez ginekologa.
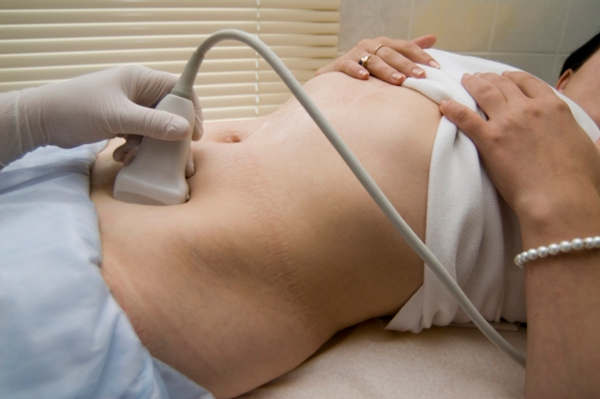
Proponuje się wykonanie USG w celu wykrycia braku, obecności problemów organy kobiece.
Nie bój się zaplanować drugiego zapłodnienia in vitro w przypadku niepowodzenia. Po jakim czasie rozpocząć przesadzanie, lekarz określi po ustaleniu stałego cyklu miesiączkowego.
U większości kobiet błądzi z powodu stymulacji hormonalnej, wprowadzenia zarodka. Często za szybka rekonwalescencja cyklu ginekolog przepisuje leki. W taki przypadek czas do kolejnego zapłodnienia pozaustrojowego wydłuża się do sześciu miesięcy.
Rzadko obserwuje się problemy z nerkami. Odkryte choroby są związane z lekiem.
Zaleca się usuwanie pozostałości leku z organizmu bez stosowania diuretyków. Lekarz pomaga ułożyć dietę.
Dietę uzupełniają produkty usuwające płyny, oczyszczające organizm. Odżywiają organizm, usuwają toksyny świeże soki: ogórek, marchew, pomarańcza.

Rzadko zdarza się, aby kobieta zachowała spokój, gdy dowiaduje się, że próba poczęcia poprzez zapłodnienie in vitro nie powiodła się. Widząc miesiączkę zamiast dwóch wyczekiwanych pasków, panie o żelaznym charakterze płaczą, popadają w depresję i izolują się.
Towarzyszem kobiet, które zamiast radości odczuwają stratę, jest depresja. Manifestowane w Różne formy.
Zachowanie pacjenta nie jest takie samo. Częste znaki choroby nazywają się:
- zanik zainteresowania rodziną, współmałżonkiem;
- nieporozumienia z innymi;
- zwiększony niepokój;
- płaczliwość;
- bezsenność;
- izolacja;
- gniew;
- wygląd natrętne myśli;
- poczucie bezwartościowości.
Jeśli istnieje jeden lub dwa objawy depresji, krewni mogą pomóc dziewczynce poradzić sobie z tą chorobą. W obecności ogromnej liczby objawów konieczne jest skonsultowanie się z psychologiem, aby uniknąć pojawienia się głęboka depresja.

Powrót do zdrowia zdrowie psychicznećwiczenia pomagają. Wskazane jest, aby odwiedzić klub fitness, siłownię, basen. Przydadzą się joga, jogging, spacery, codzienne spacery. pojawi się ciekawa komunikacja, będziesz w stanie zapomnieć o irytujących myślach.
Nieudane sztuczne zapłodnienie wpływa na relacje rodzinne. Wsparcie współmałżonka jest dla niektórych inspirujące.
Inni nie pozwalają mężczyźnie się do nich zbliżyć, obwiniają ich za kłopoty, które się wydarzyły. Lekarze zalecają kontynuację seksu po nieudanym zapłodnieniu in vitro.
Nie ma potrzeby uciekać się do abstynencji. Po osiągnięciu orgazmu ciało otrzymuje żywe emocje, szybciej się regeneruje.
Warto pamiętać, że człowiek nie przechodzi mniej kobiet V podobna sytuacja. Powinniśmy spróbować spędzać więcej czasu razem.
Romantyczna kolacja, delikatna gra wstępna, przyjemny seks dla obojga z pewnością pozytywnie wpłyną na zdrowie. Zdarzają się przypadki, gdy po niepowodzeniu sztucznego zapłodnienia następuje naturalna ciąża.
Kiedy mogę rozpocząć kolejną próbę zapłodnienia in vitro?
Doświadczenie niepłodności u kobiet jest inne. Nie jest możliwe, aby wszyscy zaszli w ciążę od razu przy pierwszym transferze zarodka. Przy naturalnym stosunku ciąża nie występuje przez większość pierwszej próby.
Nie powinieneś wściekać się, rozpaczać po nieudanym IVF. Kiedy możesz powtórzyć IVF, lekarz zadecyduje. Często zaleca się ponowną próbę po 2-3 miesiącach. Jednak okres ten nazywany jest warunkowym, jest ustalany wyłącznie indywidualnie.
układ rozrodczy wiek, młode kobiety mają cechy. Trzeba będzie je uwzględnić przy planowaniu kolejnego nawożenia. Przynajmniej jeden pełny cykl menstruacyjny musi się odbyć.

Siedząc razem z mężem wieczorem w domu w spokojne otoczenie trzeba opracować strategię dalsze działanie:
- zaplanować przebieg egzaminu;
- częściej być razem;
- cieszyć się sukcesem;
- mieć nadzieję;
- nie torturuj siebie, lekarza, osób wokół ciebie: po nieudanym IVF, kiedy możesz spróbować ponownie.
Wniosek
Długo oczekiwany cud musi się wydarzyć. Niektórzy będą musieli wypróbować protokół 3, 5, 10 razy.
Czasami lekarz sugeruje wybór alternatywny sposób Słowa kluczowe: adopcja dzieci, macierzyństwo zastępcze, wykorzystanie materiału dawcy.
Częściej druga próba zapłodnienia in vitro, według opinii kobiet, daje ogromne szanse na obserwacje lekarzy, które na pewno trzeba będzie sprawdzić.
Wideo: Co zrobić po nieudanym zapłodnieniu in vitro
Cykl IVF obejmuje kilka etapów, a każdy z nich musi zostać pomyślnie pokonany, aby przejść do kolejnego etapu:
- musi rozpocząć się wzrost i rozwój przynajmniej jednego pęcherzyka
- mieszki włosowe muszą dojrzeć
- nie powinno się zdarzyć przedwczesna owulacja przed punkcją pęcherzyka
- podczas nakłucia jaja muszą zostać pomyślnie pobrane z mieszków włosowych
- plemniki muszą zapłodnić co najmniej jedno jajo
- zapłodniona komórka jajowa musi zacząć się dzielić i rozwijać
- zarodek musi zostać zagnieżdżony w macicy
W tym łańcuchu implantacja jest nadal tajemnicą dla naukowców - dlaczego nie każdy zarodek staje się dzieckiem?
Za pomocą nowoczesne technologie udało nam się uzyskać zarodki w laboratorium, ale nadal nie możemy kontrolować procesu implantacji. Nie wiemy, jaki będzie zarodek, a to przynosi wiele rozczarowań zarówno lekarzowi, jak i pacjentce.
Implantacja to bardzo złożony proces. Po pierwsze, zarodek musi kontynuować rozwój do stadium blastocysty, a następnie wyłonić się ze swojej skorupy (zona pellucida). Wykluta blastocysta musi następnie zagnieździć się w endometrium macicy w krótkim czasie, zwanym oknem implantacji. Trzy główne fazy implantacji to sprzeciw, adhezja i inwazja. Opozycja, czyli orientacja zarodka w jamie macicy, rozpoczyna się w momencie, gdy jama macicy jest maksymalnie zmniejszona z powodu absorpcji znajdującego się w niej płynu przez pinopody (niewielkie formacje gruźlicze, które pojawiają się na zewnętrznej błonie komórek wyściełających macicy).
Przyczepność blastocysta to łańcuch reakcji biochemicznych prowadzących do jej przyczepienia do endometrium. Wiele cząsteczek, takich jak cytokiny, czynniki wzrostu i integryny, odgrywa ważną rolę w tym złożonym procesie, podczas którego blastocysta i endometrium matki wchodzą w delikatny „dialog”.
Inwazja to samokontrolujący się proces, który pozwala embrionalnemu trofoblastowi (komórkom blastocysty, które później staną się komórkami łożyska) wniknąć głęboko w dożylną tkankę matki (komórki endometrium, które później tworzą matczyną część łożyska) i zaatakować krążenie endometrialne. Dzieje się to poprzez rozwój specyficznych substancje chemiczne zwane proteinazami.
Dla udanej implantacji blastocysty są bardzo ważne i mechanizmy immunologiczne, zapewniając dialog między tkankami matki i zarodka, różniącymi się genetycznie i immunologicznie. aktywowane komórki Produkują tkankę liściastą i komórki trofoblastu duża liczba immunologicznie substancje czynne, powodując niezbędne odpowiedzi immunologiczne.
Jak przebiega i reguluje implantacja, pozostaje tajemnicą, ale warto zauważyć, że u ludzi proces implantacji ma zaskakująco niską wydajność – Natura nie zawsze jest kompetentna! Absolutnie zdrowa para ma tylko 20-25% szans na poczęcie dziecka w każdym cykl miesiączkowy. Odpowiedzialność za tak niską sprawność leży zarówno po stronie samego zarodka, jak i zaburzeń w dialogu między zarodkiem a endometrium. Dziś wiemy, że to jeden z głównych powodów nieudana implantacja to patologie genetyczne zarodka. Podstawowe badania w dziedzinie implantacji cieszą się dużym zainteresowaniem, ponieważ najwyraźniej to właśnie implantacja jest głównym czynnikiem ograniczającym skuteczność ART. Jednak wciąż musimy się wiele nauczyć, zanim będziemy mogli naprawdę kontrolować ten proces.
Analiza nieudanego cyklu IVF
Jeśli nie zajdziesz w ciążę po pierwszej próbie IVF, oczywiście będziesz bardzo zdenerwowana i rozczarowana. Pamiętaj jednak, że to nie koniec podróży – to dopiero początek! Po nieudanym cyklu IVF spotkasz się z lekarzem i przeanalizujesz, jakie wnioski można wyciągnąć. Analizując nieudaną próbę zapłodnienia in vitro, płaci lekarz Specjalna uwaga jakość zarodków i endometrium, a także inne ważne punkty:
- Czy organizm był optymalnie przygotowany do ciąży? Oczywiście fakt, że niektóre wspólne i choroby ginekologiczne nie zawsze wpływa na zajście w ciążę, ale z drugiej strony nie można wykluczyć zmniejszenia zdolności do poczęcia w wielu chorobach. Dlatego konieczne jest przygotowanie organizmu do poczęcia i przeprowadzenie IVF w okresie bez zaostrzenia jakichkolwiek chorób przewlekłych.
- Czy odpowiedź jajników na stymulację była wystarczająco dobra?
- Czy doszło do zapłodnienia?
- Czy otrzymano zarodki dobra jakość rozwijały się normalnie w laboratorium?
- Czy grubość i struktura endometrium była optymalna w momencie transferu?
- Czy były jakieś odchylenia w rozwoju endometrium podczas programu IVF?
- Czy doszło do implantacji, określa się na podstawie badania krwi hormon hCG dwa tygodnie po transferze zarodka?
- Dlaczego ciąża nie wystąpiła (chociaż nie ma odpowiedzi na to pytanie!).
- Czy konieczne jest przeprowadzenie jakichkolwiek badanie dodatkowe przed kolejną próbą zapłodnienia in vitro?
- Czy muszę wykonać jakieś leczenie przed kolejnym cyklem IVF?
- Czy ten sam schemat leczenia można powtórzyć, czy też należy go zmodyfikować przed rozpoczęciem kolejnej próby?
- Kiedy mogę rozpocząć drugi cykl IVF?
Nawet jeśli nie zaszłaś w ciążę, sam fakt, że przeszłaś IVF, pozwoli ci iść dalej ze świadomością, że zrobiłaś, co w twojej mocy, stosując Najnowsze technologie jakie oferuje współczesna medycyna.
Powtórz cykl IVF
Większość lekarzy zaleca odczekanie co najmniej miesiąca przed rozpoczęciem następny cykl leczenie. Chociaż z punkt medyczny widzenia, możliwe jest już przeprowadzenie drugiego cyklu IVF w następnym miesiącu, większość pacjentów potrzebuje przerwy, aby zebrać siły i odzyskać spokój przed rozpoczęciem od nowa. Z reguły zalecamy trzymiesięczną przerwę przed spróbować ponownie EKO.
W zależności od wyników poprzedniego cyklu lekarz może zmienić schemat leczenia. Na przykład, jeśli reakcja jajników na stymulację była niewystarczająca, lekarz może zwiększyć dawkę leku w celu pobudzenia superowulacji lub zmienić protokół stymulacji. Jeśli zapłodnienie nie nastąpi, możesz potrzebować ICSI. Jeśli jakość jaj była słaba, lekarz może zalecić użycie jaj dawcy. Jeśli jednak wyniki poprzedniego cyklu były zadowalające, lekarz może zalecić powtórzenie tego samego schematu leczenia: wielu pacjentom wystarczy czas i jeszcze jedna próba, aby odnieść sukces w cyklu IVF.
Warto zauważyć, że pary przechodzące powtarzające się cykle IVF są zwykle znacznie spokojniejsze i mają większą kontrolę. Być może wynika to z faktu, że są już świadomi wszystkich niezbędnych procedury medyczne i lepiej do nich przygotowani; a także fakt, że nawiązali już osobisty kontakt z lekarzem i personelem centrum in vitro.
Strona została przepracowana.